看護・多職種協働加算は「病棟で専門性を出す体制」を評価する加算です
令和 8 年度診療報酬改定で新設された看護・多職種協働加算は、入院早期から看護職員と多職種が協働し、患者の ADL 低下予防、早期退院、病棟生活の質向上を支える体制を評価する加算です。理学療法士・作業療法士・言語聴覚士にとっては、訓練室でのリハだけでなく、病棟での離床、移乗、食事、排泄、コミュニケーション、退院支援にどう関わるかが問われます。
2026 年 4 月には、リハビリテーション専門職団体協議会から「看護・多職種協働加算」に関する実践指針が発出されました。この記事では、点数や対象病棟の確認に加えて、PT・OT・ST が病棟で専門性を発揮するための運用ポイント、記録、よくある詰まりどころを整理します。令和 8 年改定の全体像は、令和 8 年改定リハ領域ハブもあわせて確認してください。
看護・多職種協働加算とは
看護・多職種協働加算は、看護職員だけで病棟業務を抱えるのではなく、理学療法士、作業療法士、言語聴覚士などの専門職が、それぞれの専門性を発揮して病棟で協働する体制を評価する加算です。病棟での生活場面に専門職が関わることで、入院中の機能低下を防ぎ、早期退院や退院後生活につなげることが狙いです。
ポイントは、「療法士が看護業務を代替する加算」ではないことです。看護職員と役割を分担しながら、リハ職は動作、活動、環境、摂食嚥下、コミュニケーション、退院後生活の見通しなど、専門性に基づく支援を病棟に持ち込む必要があります。
| 項目 | 内容 | リハ職が見るポイント |
|---|---|---|
| 位置づけ | 多職種が病棟で専門性を発揮して協働する体制の評価 | 訓練室だけでなく病棟生活への関与が重要 |
| 主な対象 | 急性期病棟での多職種協働体制 | 入院早期からの離床・ADL 支援と相性がよい |
| 点数 | 加算 1:277 点、加算 2:255 点 | 点数だけでなく体制・役割・記録の整備が必要 |
| 注意点 | 役割が曖昧なまま配置すると混乱しやすい | PT・OT・ST の役割を病棟業務に落とし込む |
2026 年 4 月の実践指針で何が変わったか
2026 年 4 月 23 日、日本理学療法士協会は、リハビリテーション専門職団体協議会による「看護・多職種協働加算」に関する実践指針の発出を公表しました。先に示されていた暫定版ではなく、日本理学療法士協会、日本作業療法士協会、日本言語聴覚士協会の 3 団体合意版として整理された点が重要です。
実務上は、これまで「療法士が病棟で何をすればよいのか」が曖昧だった施設ほど、実践指針をもとに役割を明文化する必要があります。病棟配置、カンファレンス、記録、看護師との申し送り、退院支援のどこにリハ職の専門性を入れるかを、院内ルールとして整理することが大切です。
| 確認項目 | 見直す内容 | 現場での形 |
|---|---|---|
| 役割分担 | 看護職員と療法士の役割が混ざっていないか | 離床、移乗、食事、退院支援で役割を分ける |
| 病棟活動 | 病棟で実施する専門職の関与が決まっているか | ベッドサイド評価、ADL 場面評価、環境調整を入れる |
| 記録 | 病棟での関与が記録に残っているか | 実施内容だけでなく目的と次の判断を残す |
| 共有方法 | 看護師へ何を申し送るか決まっているか | 介助量、注意点、病棟で続ける動作を共有する |
対象病棟と届出で確認したいこと
疑義解釈その 1 では、看護・多職種協働加算の届出について、病棟ごとではなく、保険医療機関内の急性期病院 B 一般入院料または急性期一般入院料 4 を算定する一般病棟全体で届け出ることが示されています。つまり、病棟単位で自由に切り分けて運用するというより、施設内の対象病棟全体で体制を確認する視点が必要です。
リハ部門では、どの病棟が対象になるのか、療法士がどの時間帯・どの業務で病棟に関わるのか、専従・専任の扱いと矛盾しないかを確認しておきましょう。届出や施設基準の最終判断は医事課・施設基準担当とすり合わせる必要があります。
| 項目 | 確認すること | リハ部門の対応 |
|---|---|---|
| 対象病棟 | どの入院料の病棟が対象か | 対象病棟のリハ関与状況を整理する |
| 届出単位 | 病棟ごとか、対象病棟全体か | 医事課と疑義解釈を確認する |
| 配置 | 療法士の病棟関与時間と業務内容 | 実績として説明できる形にする |
| 記録 | 病棟での専門的関与が残っているか | 介入目的、共有内容、次の判断を記録する |
PT・OT・ST の役割を病棟業務に落とし込む
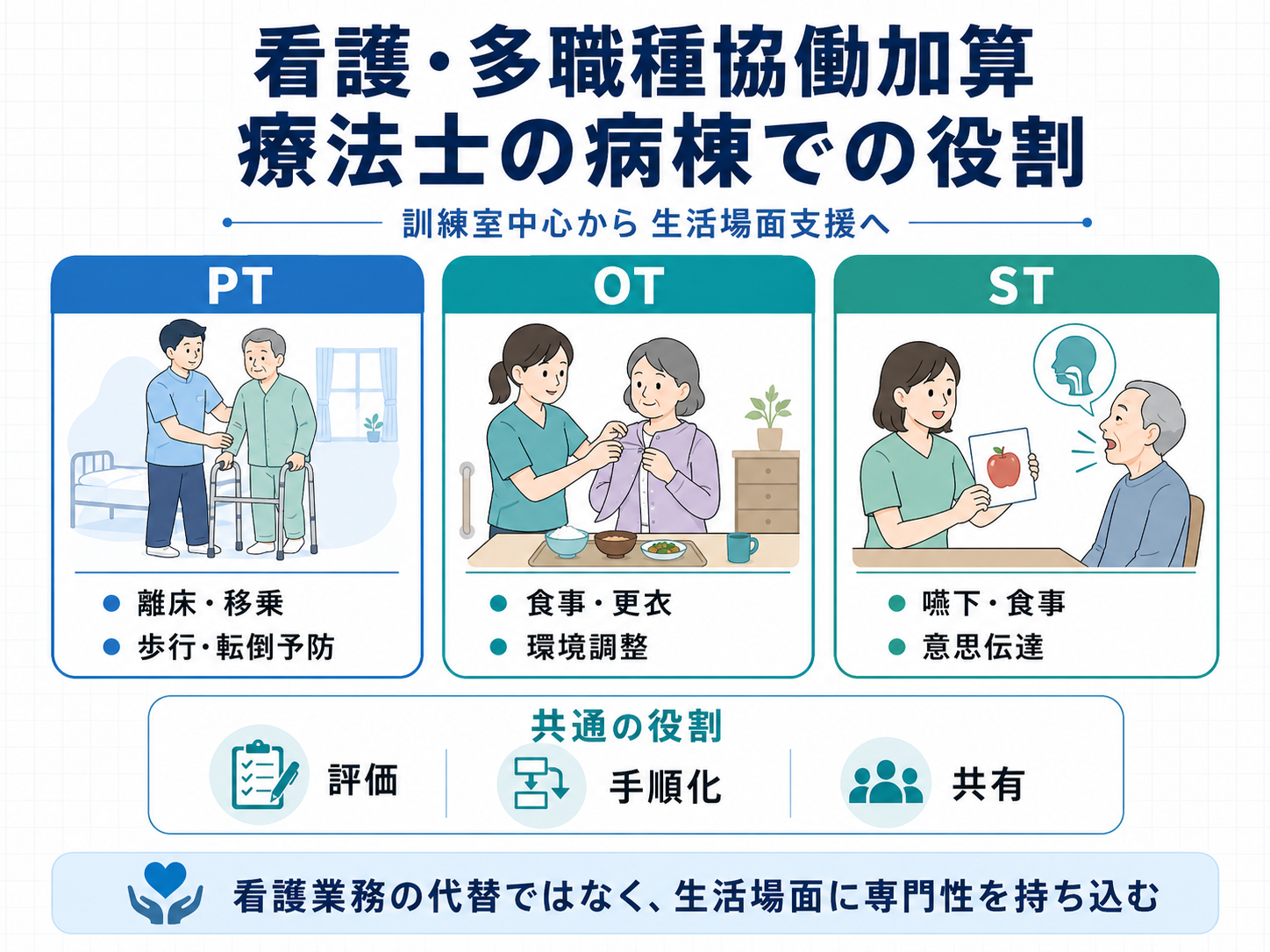
看護・多職種協働加算では、PT・OT・ST がそれぞれの専門性を病棟でどう発揮するかが重要です。PT は離床、基本動作、歩行、転倒予防、呼吸循環の負荷量調整に関わりやすく、OT は ADL、上肢機能、認知機能、環境調整、生活行為の再開に強みがあります。ST は摂食嚥下、コミュニケーション、高次脳機能、食事場面の安全確認に関わりやすいです。
ただし、職種ごとに完全に業務を分けるよりも、病棟で起きている課題に対して「誰が主担当として評価し、誰に何を申し送るか」を決める方が実装しやすくなります。
| 職種 | 主に見る場面 | 病棟へ共有したいこと |
|---|---|---|
| PT | 離床、起立、移乗、歩行、呼吸循環、転倒予防 | 介助量、歩行可否、離床の条件、注意点 |
| OT | 食事、更衣、トイレ、整容、上肢使用、認知面 | できる ADL、介助方法、環境調整、道具の使い方 |
| ST | 嚥下、食事場面、発話、理解、注意、意思疎通 | 食事姿勢、形態、見守り方法、伝え方の工夫 |
病棟で回すための 5 分フロー
病棟運用では、最初から完璧な多職種連携シートを作るよりも、日々の流れに組み込みやすい最小フローを決めることが重要です。特に急性期では、患者状態が変わりやすく、看護師の業務負担も大きいため、共有内容は短く、具体的で、次の行動につながる形にする必要があります。
リハ職側では、「評価しました」ではなく、「病棟で何をしてよいか」「何を避けるか」「次にどこを確認するか」まで共有することが大切です。
| 手順 | 確認すること | 共有する一言 |
|---|---|---|
| 1. 病棟課題を拾う | 離床、食事、排泄、歩行、退院支援で困っている点 | 「今日は移乗場面を確認します」 |
| 2. 生活場面で評価する | 訓練室ではなく病棟で再現できるか | 「病棟では立位保持が不安定です」 |
| 3. 看護師へ短く返す | 介助量、条件、注意点、継続可否 | 「トイレは見守り、夜間は介助でお願いします」 |
| 4. 記録に残す | 目的、病棟での結果、次の判断 | 「病棟 ADL に反映した内容」を残す |
| 5. 翌日に更新する | 状態変化、離床量、食事・排泄の変化 | 「今日から歩行距離を病棟で増やします」 |
記録で残したいのは「病棟で何が変わったか」です
看護・多職種協働加算の運用では、リハの実施内容だけでなく、病棟での関与が患者の生活や看護計画にどう反映されたかを残すことが重要です。単に「移乗練習実施」「歩行練習実施」と書くだけでは、病棟で協働した意味が見えにくくなります。
記録では、病棟課題、評価結果、看護師への共有、病棟で継続する内容、次回確認点を短く残すと、施設基準担当や管理者にも説明しやすくなります。
| 記録項目 | 書き方の例 | 意図 |
|---|---|---|
| 病棟課題 | トイレ移乗時に後方ふらつきあり | 看護師が困っている場面を明確にする |
| 評価結果 | 日中は手すり使用で見守り、夜間は介助継続 | 時間帯や条件を分ける |
| 共有内容 | 看護師へ介助位置と声かけを共有 | 協働した事実を残す |
| 継続内容 | 日中トイレは見守りで実施、疲労時は介助 | 病棟で続ける行動に落とす |
| 次回確認 | 翌日、歩行器使用時の病棟内歩行を確認 | 評価を一回で終わらせない |
現場の詰まりどころ:療法士の役割が曖昧だと「便利屋化」しやすい
看護・多職種協働加算で最も避けたいのは、療法士が病棟に出ることだけが目的になり、専門性が見えないまま業務が増えることです。リハ職が病棟に関わる意味は、単なる人手補助ではなく、患者の動作・活動・生活機能を評価し、病棟で安全に再現できる形へ落とし込むことにあります。
そのため、院内では「療法士がやること」と「看護師と共有すること」を分けておく必要があります。特に、移乗、歩行、食事、トイレ、退院前支援は、誰が判断し、誰が実施し、誰が記録するかを決めておくと混乱しにくくなります。
| よくある失敗 | 起こりやすい問題 | 対策 |
|---|---|---|
| 病棟に行くことが目的になる | 専門性が見えず、業務負担だけ増える | 病棟課題を決めてから関わる |
| 看護師への共有が長すぎる | 忙しい病棟で使われにくい | 介助量、条件、禁止事項を 1 分で伝える |
| 記録がリハ実施内容だけ | 病棟での協働が説明できない | 病棟 ADL に反映した内容を残す |
| 職種の役割が混ざる | 責任範囲が曖昧になる | PT・OT・ST の主担当場面を整理する |
5 分で確認する院内チェック
看護・多職種協働加算は、算定の有無だけでなく、病棟で本当に協働できるかが問われます。まずはリハ部門内で 5 分だけ確認し、曖昧なところを管理者・病棟師長・医事課とすり合わせると進めやすくなります。
以下の項目に空欄が多い場合は、実践指針を読んだだけでは運用に落ちていない可能性があります。
| 確認項目 | 確認 | 次に決めること |
|---|---|---|
| 対象病棟が分かっている | □ | 対象病棟と届出単位を医事課と確認する |
| 療法士の病棟業務が言語化されている | □ | PT・OT・ST の関与場面を表にする |
| 看護師への共有内容が決まっている | □ | 介助量、注意点、継続内容を固定する |
| 病棟での関与を記録できる | □ | 病棟 ADL への反映を記録項目に入れる |
| 便利屋化を防ぐルールがある | □ | 専門性に基づく関与と単なる補助を分ける |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 看護・多職種協働加算は、療法士が看護業務を代替する加算ですか?
いいえ。療法士が看護業務を単純に代替する加算ではありません。多職種がそれぞれの専門性を発揮し、病棟で協働する体制を評価する加算です。リハ職は、離床、ADL、嚥下、コミュニケーション、退院支援などの専門性を病棟生活に反映することが重要です。
Q2. PT・OT・ST は何をすればよいですか?
まずは、病棟で困っている生活場面を評価し、看護師が継続できる形で共有することです。PT は離床や歩行、OT は ADL や環境調整、ST は嚥下やコミュニケーションの支援に関わりやすいですが、実際には患者の課題に応じて役割を調整します。
Q3. 届出は病棟ごとですか?
疑義解釈その 1 では、看護・多職種協働加算は、保険医療機関内の急性期病院 B 一般入院料または急性期一般入院料 4 を算定する一般病棟全体で届け出ることが示されています。個別の届出判断は、医事課・施設基準担当と最新通知を確認してください。
Q4. 記録には何を残せばよいですか?
リハ実施内容だけでなく、病棟課題、評価結果、看護師へ共有した内容、病棟で継続する ADL 支援、次回確認点を残すとよいです。病棟生活にどう反映されたかが見える記録にすると、協働の意味が伝わりやすくなります。
Q5. 実践指針はどのように使えばよいですか?
院内の役割分担表、病棟での関与場面、申し送り項目、記録例を作るときの土台として使うのがおすすめです。読むだけで終わらせず、自施設の病棟業務に合わせて「誰が、どの場面で、何を共有するか」まで落とし込みましょう。
次の一手
看護・多職種協働加算は、点数や届出だけでなく、病棟で PT・OT・ST の専門性をどう見える化するかが重要です。まずは対象病棟、役割分担、記録、看護師への共有内容を整理し、令和 8 年改定の関連項目とあわせて確認しておきましょう。
参考文献
- 公益社団法人 日本理学療法士協会. リハビリテーション専門職団体協議会より「看護・多職種協働加算に関する実践指針」が発出されました. 2026 年 4 月 23 日. https://www.japanpt.or.jp/info/20260423_943.html
- 公益社団法人 日本理学療法士協会. 令和 8 年度診療報酬改定 答申 理学療法士に関連する項目. 2026 年 2 月 13 日. https://www.japanpt.or.jp/pt/function/asset/pdf/20260213_relational_pt_c.pdf
- 厚生労働省. 疑義解釈資料の送付について(その 1). 2026 年 3 月 23 日. https://www.mhlw.go.jp/content/12400000/001678310.pdf
- 厚生労働省. 令和 8 年度診療報酬改定について. https://www.mhlw.go.jp/stf/newpage_67729.html
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



