リハ実施計画書の監査対策【2026】まず確認順を固定します
結論から言うと、リハ実施計画書の監査対策は「書式を増やすこと」ではなく、確認順を固定することで回り始めます。2026 年 6 月 1 日以降の運用では、まず 説明日・説明者・記録先、次に 目標の具体性、介入との整合、再評価、最後に 実施記録と日付整合 の順で確認すると、指摘されやすい不備を潰しやすくなります。
この記事で答えるのは、監査前に何をどの順で確認すればよいかです。一方で、2026 年改定の制度総論や、総合実施計画書の埋め方そのものは深掘りしません。前日 10 分で確認できる実務フローに絞って整理します。
現場の詰まりどころ
監査対応が止まりやすい原因は、知識不足よりもチーム内で記録の型が揃っていないことです。担当者ごとに「どこへ残すか」「どこまで具体化するか」がズレると、同じ内容でも説明しにくくなります。
ここまで整えても毎回同じところで詰まる場合は、書き方だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
学び方・伸び方・環境の整え方をまとめて確認したいときの入口として使えます。
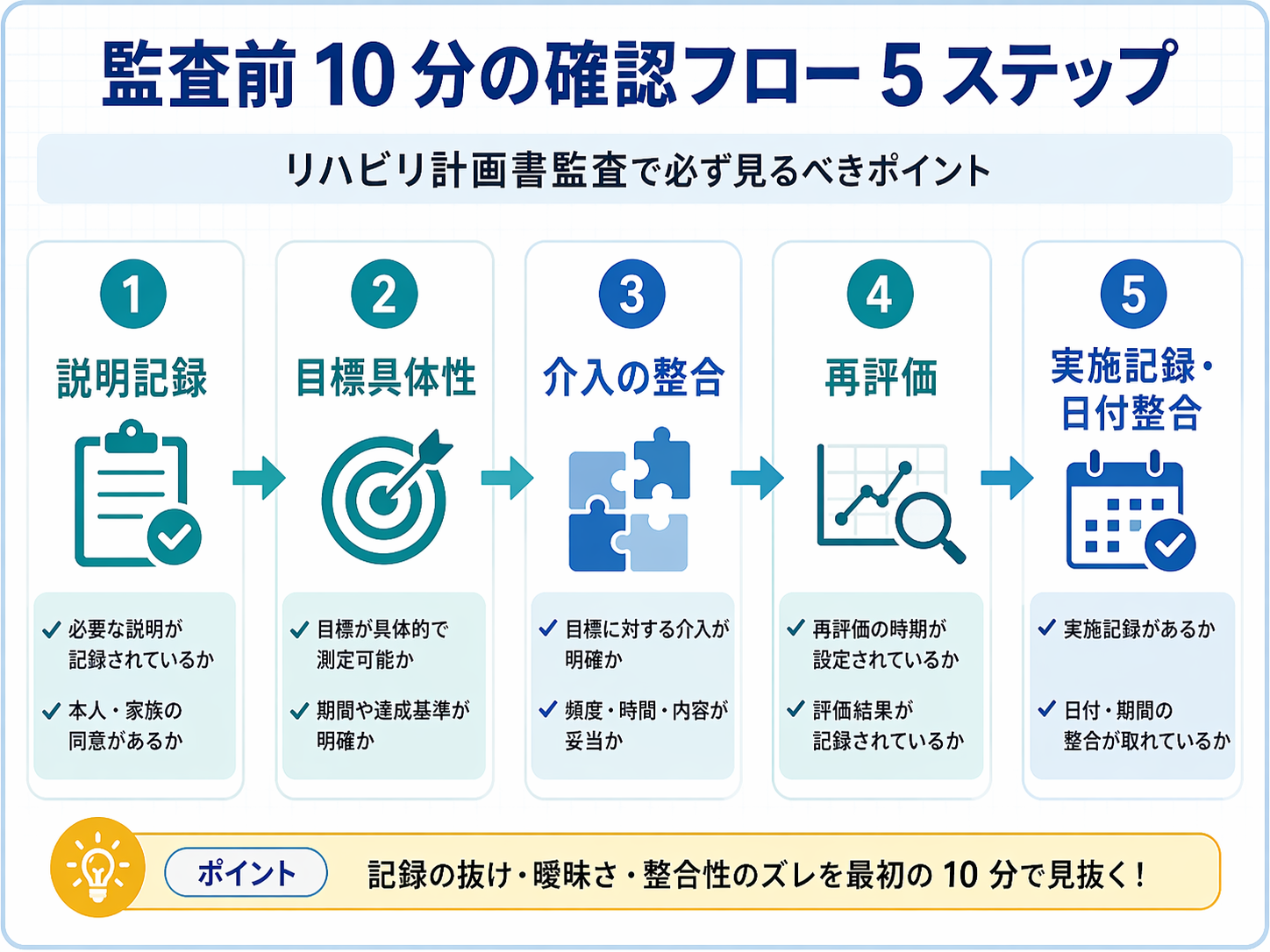
監査前に何から見るかが決まる 5 観点
監査での確認は、優先順位を固定すると再現性が上がります。2026 年運用では、まず「署名があるか」よりも、説明した事実がどこに残っているかを先に確認すると迷いにくくなります。
| 観点 | 確認ポイント | 指摘されやすい不備 | 修正の方向性 |
|---|---|---|---|
| 説明記録 | 説明日・説明者が写しまたは診療録に残っているか | 記録先が曖昧、日付が抜けている | 写しで足りない項目は診療録へ補い、記録先を固定する |
| 目標設定 | 期限・条件・達成基準が 1 文で読めるか | 「改善を目指す」だけで終わる | 期限・場面・判定基準を加えて短く具体化する |
| 介入内容の整合 | 目標ごとに対応する介入が説明できるか | 目標と実施内容がつながらない | 目標と介入を 1 対 1 で対応づける |
| 再評価・見直し | 再評価日、結果、変更理由が追えるか | 再評価日の未記載、変更理由の不足 | 再評価日・結果・変更理由をセットで残す |
| 実施記録・日付整合 | 開始時刻・終了時刻、内容要点、日付逆転の有無 | 画一的な時刻、内容が薄い、日付不整合 | 時間と内容要点を機械的に確認し、提出前に最終照合する |
監査で止まりやすい記載を OK / NG でそろえる
監査での指摘は、長文不足よりも判断に必要な要素が欠けていることで起きやすいです。迷ったら「短くても判定できる 1 文」に寄せてください。
| 場面 | NG 例 | OK 例 | 理由 |
|---|---|---|---|
| 説明記録 | 説明済み | 写しに説明日・説明者を記載。欄が不足する項目は診療録へ補記 | 「誰が・いつ説明したか」が追える |
| 目標 | 歩行能力を改善する | 2 週以内に見守りで 20 m 歩行を達成する | 期限・条件・基準が明確 |
| 再評価 | 状態を見て再評価 | 毎週金曜に再評価し、翌週計画を更新する | 時点と更新手順が明確 |
| 実施記録 | 20 分訓練を実施 | 14:00〜14:20 立ち上がり練習 10 回× 2 セット、立位保持 2 分× 3 回 | 時間と内容要点が具体的 |
監査前日〜当日に誰が何をするかを決めます
前日に不備を潰し、当日は説明可能性を担保する流れが安定します。担当者依存を減らすには、誰がどの時点で何を確認するかを固定するのが近道です。
| 時点 | やること | 確認項目 | 担当 | 完了基準 |
|---|---|---|---|---|
| 前日 午前 | 対象症例の抽出 | 提出対象・更新対象・不足書類の洗い出し | 責任者 | 対象一覧が確定している |
| 前日 夕方 | 一次チェック | 説明記録、目標具体性、再評価日、実施記録 | 担当者 | 主要不備が修正済み |
| 当日 開始前 | 最終チェック | 日付整合、記載漏れ、目標と介入の整合 | 責任者+担当者 | 説明に使う記録が揃っている |
| 当日 監査中 | 説明・提示 | 提示順、変更理由、再評価の根拠 | 責任者 | 質問に一貫して回答できる |
| 当日 監査後 | 振り返り | 指摘項目の記録、再発防止策の反映 | チーム全体 | 次回用チェック表に反映済み |
監査前 10 分で終えるチェック手順
以下の 5 手順を固定すると、担当者が変わっても確認品質をそろえやすくなります。
- 説明日・説明者が、写しまたは診療録のどちらに残っているか確認する
- 目標文に「いつまでに・どの条件で・何を達成するか」が入っているか確認する
- 目標ごとに対応する介入内容が説明できるか確認する
- 再評価日・見直し条件・変更理由が追えるか確認する
- 開始時刻・終了時刻・内容要点・日付逆転を提出直前に最終確認する
監査前チェックシート PDF
前日 10 分の確認をそのまま回せるように、A4 1 枚のチェックシートを用意しました。紙で回したいときや、担当者間で確認順をそろえたいときに使えます。
プレビューを表示する
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
2026 年 6 月以降も、患者の署名は監査で必須ですか?
新しい運用では、計画書の患者等の署名欄は廃止されています。したがって、監査前に先に見るべきなのは署名欄よりも、説明日・説明者・記録先がそろっているかどうかです。写しに残っていれば確認しやすく、足りない項目は診療録で補う形にそろえると運用が安定します。
実施計画書の説明は、PT / OT / ST が行ってもよいですか?
2026 年運用では、計画書の説明は医師だけでなく、看護師、理学療法士、作業療法士、言語聴覚士でも可能です。ただし、回復期リハビリテーション病棟では医師による説明が引き続き必要な場面があるため、院内運用を先に確認してください。
目標記載は、どこまで具体的に書けばよいですか?
「いつまでに」「どの条件で」「何を達成するか」の 3 要素が入っていれば、監査で説明しやすくなります。例としては「2 週以内に見守りで 20 m 歩行」のように、期限・条件・基準を 1 文で示す形が有効です。
監査で“画一的”と見られやすい記載は何ですか?
開始時刻・終了時刻が毎回同じ、内容要点が薄い、目標文が毎回ほぼ同じ、再評価が「状態を見て判断」のまま、などが止まりやすいです。短くてもよいので、その患者に固有の条件を 1 つ足すだけで変わります。
監査前日に最低限やるべきセルフチェックは何ですか?
前日は 10 分で、①説明記録 ②目標文 ③再評価日 ④実施記録 ⑤日付整合の順に確認するのが効率的です。順番を固定すると、抜け漏れを個人依存にしにくくなります。
次の一手
- 全体像を整理する:書類簡素化と総合計画評価料の要点
- すぐ実装する:説明日・説明者の残し方
参考文献
- 厚生労働省. 令和 8 年度診療報酬改定について.
- 厚生労働省. 令和 8 年度診療報酬改定の概要(医科).
- 東北厚生局. 保険診療と個別指導(医科)第 8 回.
- 近畿厚生局. 個別指導(医科)における主な指摘事項.
- 中国四国厚生局. 令和 5 年度に実施した個別指導において保険医療機関(医科)に指摘した主な事項.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



