痛み評価スケールの使い分け【成人・小児・認知症・慢性痛】
このページは、「どの患者に、どの痛み評価スケールを選ぶか」を決めるための入口です。成人の自己申告、小児、認知症、神経障害性疼痛、慢性痛の生活影響までを対象別に整理し、現場で迷いやすい分岐を 1 ページで見渡せる形にまとめます。
一方で、各尺度の全文項目や細かな採点手順をすべて深掘りするページではありません。目的は「最初の 1 本を決めること」です。まず選択を固定し、そのうえで必要な各論へ進むと、記録と再評価がブレにくくなります。
このページで決めること
まずは「何を決める記事か」を固定してから読み進めると、兄弟記事との役割が混ざりません。下の 2 つを分けておくと、使い分け記事としての価値がはっきりします。
| 区分 | 内容 | 読み終わったあとに決まること |
|---|---|---|
| 答えること | 成人・小児・認知症・神経障害性疼痛・慢性痛で、最初に選ぶ尺度の考え方 | 「この患者には何を主軸に使うか」が決まる |
| 答えないこと | 各尺度の全文項目、細かな採点練習、疾患別の個別プロトコル | 詳細手順は各論記事で確認する |
| 対象 / 場面 | 第一選択 | 補助 / 併用 | 使いどころ | 落とし穴 |
|---|---|---|---|---|
| 成人(自己申告) | NRS( 0〜10 ) | VAS / VRS | 外来・病棟・在宅の定点観測 | 説明文や測定条件(安静 / 動作 / 夜間)が毎回ブレる |
| 小児(自己申告可能) | FPS-R | 必要に応じて FLACC | 短い声かけで自己申告を引き出したい | 表情に感情ラベルを付けて誘導してしまう |
| 小児(自己申告困難) | FLACC | 鎮痛前後で再評価 | 乳幼児・術後・集中治療など | 観察タイミングが固定されず比較できない |
| 認知症(言語訴えが難しい) | PAINAD / Abbey | 行動・睡眠・摂食の変化 | ケア前後・離床前後での観察 | スコアが低い=痛みなし、と誤解する |
| 神経障害性疼痛が疑わしい | DN4 | 所見の地図化(デルマトーム等) | しびれ・電撃痛・灼熱感など | 「診断」と誤解して結論を急ぐ |
| 慢性痛(生活影響が主) | BPI / PDAS | 行動指標(歩行距離など) | 週次フォローで小さな変化を可視化 | 強さだけを追って“できたこと”が残らない |
一目で整理したい場合は、下の早見図から全体像をつかむと、本文の読み分けがしやすくなります。
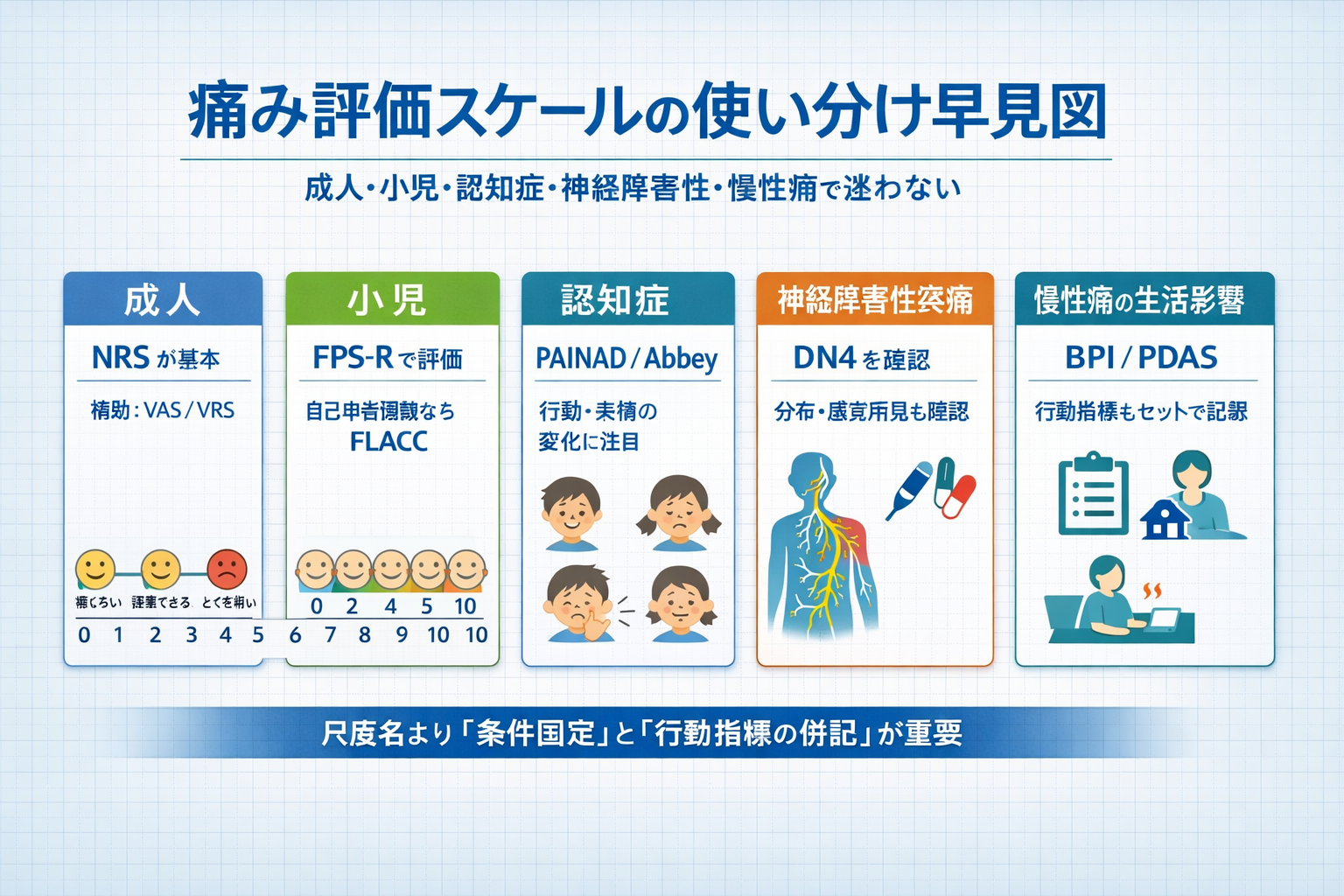
現場の詰まりどころ:尺度名より先に固定するもの
痛み評価で一番起きやすい失敗は、「どの尺度を選ぶか」よりも測る条件が毎回変わることです。同じ NRS でも、ある日は安静時、別の日は歩行直後、さらに別の日は夜間痛の聞き取りというように条件が混ざると、数値が上下しても意味づけができません。まずは定点(安静 / 動作時 / 夜間 など)と説明文を固定し、比較できる軸を作ることが先です。
もう 1 つは、強さの数字だけで記録が終わってしまうことです。慢性痛では、強さの変化より先に「歩ける距離が伸びた」「睡眠が安定した」「家事が再開できた」といった生活の回復が出ることがあります。強さに加えて行動・生活影響を 1 つでも固定して追うと、介入調整と患者説明が進めやすくなります。
- よくある失敗を見る
- 5 分で選ぶフローを見る
- 関連:強さ評価の基本手順は 痛みの強さの評価
5 分で選ぶフロー:対象別に最初の 1 本を決める
忙しい現場では、スケール名を増やすより「最初の分岐」を固定した方が運用が安定します。迷ったら、下の順番で決めるとブレにくいです。
| ステップ | まず見ること | 選ぶ尺度 | 記録の要点 | 次にやること |
|---|---|---|---|---|
| 1 | 成人で自己申告できるか | NRS | 安静 / 動作時 / 夜間のうち 1〜3 点を固定 | 必要時に VAS / VRS へ分岐 |
| 2 | 小児で自己申告できるか | FPS-R | 短い声かけ、感情ラベルを乗せない | 難しければ FLACC を追加 |
| 3 | 言語訴えが難しいか | PAINAD / Abbey | ケア前後・離床前後などタイミングを固定 | 行動・睡眠・摂食変化も確認 |
| 4 | しびれ・電撃痛・灼熱感があるか | DN4 | スクリーニングとして使う | 分布と感覚所見を地図化する |
| 5 | 生活障害が主か | BPI / PDAS | 強さ + 干渉 + 行動をセットで残す | 週次で前後差をみる |
記録シートをそのまま使う
対象別の使い分けを実際の記録に落とし込むなら、条件固定・主尺度・補助尺度・代表行動指標・共有事項まで 1 枚で整理できるシートがあると運用が安定します。下の PDF は、痛み評価を「選ぶ」だけでなく「回す」ための A4 記録シートです。
プレビューを開く
よくある失敗:点数はあるのに方針が決まらない理由
疼痛評価は「測れたこと」自体で満足すると、次の行動につながりません。下の失敗を先に潰しておくと、カンファレンスや再評価の質が上がります。
| よくある失敗 | 何が困るか | 回避策 |
|---|---|---|
| 尺度を毎回変える | 前後差が追えず、改善かどうか判断しにくい | まず 1 本を主軸に固定し、必要時だけ補助尺度を使う |
| 安静・動作時・夜間が混ざる | 数値の意味が通らず、比較できない | 定点を 1〜3 点だけ決めて毎回同じ条件で測る |
| 強さだけで終わる | 生活の回復や介入効果が見えにくい | BPI / PDAS や歩行距離などを 1 つ併記する |
| 観察尺度を「診断」として使う | 過信や見落としにつながる | DN4 や PAINAD は他の所見とセットで解釈する |
成人の自己申告:NRS / VAS / VRS の選び方
成人で自己申告が可能なら、まずは NRS を主軸に置くのが扱いやすい形です。外来・病棟・在宅のいずれでも使いやすく、カンファレンスでも共有しやすいからです。微小変化を丁寧に追いたいときは VAS、理解度や認知負荷に配慮したいときは VRS に分岐すると整理しやすくなります。
実務では「現在・動作時・最強時」や「安静・動作時・夜間」のように、最初から聞く場面を固定すると運用が楽です。ここで大切なのは、尺度を増やすことではなく、同じ条件・同じ説明で繰り返せることです。
小児:FPS-R と FLACC
自己申告が可能な小児では、FPS-R を第一選択に置くと流れが作りやすいです。顔の表情で選べる一方、点数は 0〜10 にそろえやすいため、成人の NRS とも並べやすいからです。自己申告が難しい乳幼児や術後の一時的な場面では、FLACC で行動観察に切り替えます。
小児で注意したいのは、表情に「悲しい顔」「泣いている顔」のような感情ラベルを足してしまうことです。痛みの強さではなく感情に引っ張られやすくなるため、声かけは短く、毎回同じにしておく方がブレにくいです。また、評価は「いつの痛みか」を必ず添えます。
認知症:PAINAD / Abbey Pain Scale
認知症で言語的な訴えが難しい場合は、PAINAD や Abbey のような観察尺度を第一選択にします。ただし、ここでの目的は「数字を出すこと」ではなく、ケア前後・離床前後など同じ場面で変化を捉えることです。環境が乱れていると表情や発声も揺れやすいため、姿勢・騒音・排泄などの条件もできるだけ整えます。
観察尺度で特に注意したいのは、低スコアをそのまま「痛みなし」と読まないことです。認知症では表現が乏しく、行動変化・睡眠・摂食リズムの乱れが先に出ることがあります。スコアに加えて、試験的なポジショニングや軽い運動の反応を見ると、次の一手が決めやすくなります。
神経障害性疼痛:DN4
しびれ、電撃様痛、灼熱感などが目立つときは、DN4 を追加して神経障害性疼痛の可能性を整理します。大事なのは、DN4 だけで結論を出すのではなく、「神経障害性を強く疑うかどうか」を分ける入口として使うことです。
実務では、尺度結果と合わせて「どこに」「どんな分布で」「何で悪化 / 軽減するか」を短くメモしておくと、運動負荷や動作指導の調整に直結します。数字だけで終わらせず、地図と所見を残すと次の判断が速くなります。
生活影響:BPI / PDAS の活用
慢性痛では、強さだけでは実際の困りごとが見えにくいことがあります。BPI は痛みの強さと生活干渉を一体で整理しやすく、PDAS は生活障害の把握に向いています。どちらを選ぶにしても、「生活で何が止まっているか」を言語化できる点が大きな価値です。
ここでは、強さと生活影響に加えて、歩行距離や家事時間などの行動指標を 1 つだけでも併記するのがおすすめです。強さが大きく変わらなくても、生活が動き出していれば介入の方向性は合っていると判断しやすくなります。
記録テンプレ:同じ形で残す
尺度の違いよりも、記録の型がそろうことの方が実務では効きます。下のように「強さ・性状・部位・生活影響・行動」を同じ順番で残すと、再評価と共有が速くなります。
| 項目 | 推奨フォーマット | ポイント |
|---|---|---|
| 強さ | NRS(安静 / 動作時 / 夜間) | 定点を固定して比較可能にする |
| 性状 | 刺す・灼熱・しびれ・締め付け(複数可) | 神経障害性を疑うときの判断材料になる |
| 部位 | 体表マップ(右 / 左・分布のメモ) | 広がる / 集中する変化も短く追記する |
| 生活影響 | BPI / PDAS(合計 + 代表項目) | 週次フォローで小さな回復を見える化する |
| 行動・機能 | 歩行距離、階段段数、家事時間、睡眠時間 など | 「できたこと」を 1 つ固定すると継続しやすい |
| 再評価条件 | いつ / 何のあとか(介入直後、翌日、歩行後など) | 前後差の意味を通すため、条件も一緒に残す |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
NRS と VAS はどちらを主軸にすればよいですか?
日常の臨床では、まず NRS を主軸にすると運用しやすいです。VAS は微小変化を丁寧に追いたいときに向いていますが、毎回 10 cm 線を用意して測る運用が必要です。迷ったら NRS を固定し、必要時だけ VAS を追加する方が現場では回しやすいです。
FPS-R は何歳くらいから使えますか?
目安としては 4〜5 歳頃から自己申告に使いやすいとされています。ただし、年齢だけで決めるのではなく、説明を理解して選べるかどうかを見て判断します。難しければ FLACC などの観察尺度に切り替えます。
認知症で PAINAD が低いときは、痛みなしと考えてよいですか?
それだけで痛みなしとは言い切れません。認知症では表現が乏しく、行動変化や睡眠・摂食の乱れが先に出ることがあります。ケア前後の比較や試験的介入の反応も合わせてみると判断しやすくなります。
DN4 だけで神経障害性疼痛と決めてよいですか?
DN4 は入口として便利ですが、単独で結論を出すためのものではありません。痛みの分布、感覚所見、既往、増悪・寛解パターンと合わせて解釈し、必要に応じて追加評価や相談につなげます。
次の一手:迷いやすい論点だけ次へ進む
- 全体像から整理する:疼痛評価ハブ
- 慢性痛の生活影響を深掘りする:PDAS の評価方法
参考文献
- Raja SN, Carr DB, Cohen M, et al. The revised International Association for the Study of Pain definition of pain: concepts, challenges, and compromises. Pain. 2020;161(9):1976-1982. doi: 10.1097/j.pain.0000000000001939
- Hjermstad MJ, Fayers PM, Haugen DF, et al. Studies comparing Numerical Rating Scales, Verbal Rating Scales, and Visual Analogue Scales for assessment of pain intensity in adults: a systematic literature review. J Pain Symptom Manage. 2011;41(6):1073-1093. doi: 10.1016/j.jpainsymman.2010.08.016
- Hicks CL, von Baeyer CL, Spafford PA, van Korlaar I, Goodenough B. The Faces Pain Scale-Revised: toward a common metric in pediatric pain measurement. Pain. 2001;93(2):173-183. doi: 10.1016/S0304-3959(01)00314-1
- Merkel SI, Voepel-Lewis T, Shayevitz JR, Malviya S. The FLACC: a behavioral scale for scoring postoperative pain in young children. Pediatr Nurs. 1997;23(3):293-297. PubMed: 9220806
- Warden V, Hurley AC, Volicer L. Development and psychometric evaluation of the Pain Assessment in Advanced Dementia (PAINAD) scale. J Am Med Dir Assoc. 2003;4(1):9-15. doi: 10.1097/01.JAM.0000043422.31640.F7
- Abbey J, Piller N, De Bellis A, et al. The Abbey pain scale: a 1-minute numerical indicator for people with end-stage dementia. Int J Palliat Nurs. 2004;10(1):6-13. doi: 10.12968/ijpn.2004.10.1.12013
- Bouhassira D, Attal N, Alchaar H, et al. Comparison of pain syndromes associated with nervous or somatic lesions and development of a new neuropathic pain diagnostic questionnaire (DN4). Pain. 2005;114(1-2):29-36. doi: 10.1016/j.pain.2004.12.010
- Cleeland CS, Ryan KM. Pain assessment: global use of the Brief Pain Inventory. Ann Acad Med Singap. 1994;23(2):129-138. PubMed: 8080219
- 有村達之, ほか. 疼痛生活障害評価尺度の開発. 認知行動療法研究. 1997;23(1):7-15. doi: 10.24468/jjbt.23.1_7
- Yamashiro K, Arimura T, Iwaki R, Jensen MP, Kubo C, Hosoi M. A multidimensional measure of pain interference: reliability and validity of the Pain Disability Assessment Scale. Clin J Pain. 2011;27(4):338-343. doi: 10.1097/AJP.0b013e318204858a
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験があります。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



