すくみ足は「ない」のではなく「その条件では出ていない」ことがあります
パーキンソン病のすくみ足( FOG )は、評価場面で毎回はっきり出るとは限りません。直線歩行では目立たなくても、開始動作、方向転換、狭い通路、二重課題で急に出やすくなることがあります。
大切なのは「出なかった」で終わらせず、どの条件で出やすいかを安全に探し、次回も同じ順番で比べられる形にすることです。まずは パーキンソン病の理学療法評価項目一覧 で全体像を確認しつつ、本記事では FOG が評価で出ないときの見方に絞って整理します。
直線歩行で FOG が出にくい理由
FOG は発作的で環境依存性があり、慣れた歩行路を単純にまっすぐ歩くだけでは出ないことがあります。特に、歩き始め、向きを変える場面、狭い場所の通過、注意を分ける課題では出やすく、逆に単課題の直線歩行では拾いにくいことがあります。
そのため、評価で重要なのは「直線歩行で出なかったか」ではなく、「どの条件まで試して、どこで変化が出たか」です。出ない条件と出やすい条件の両方を残すと、介入の説明や再評価の比較がしやすくなります。
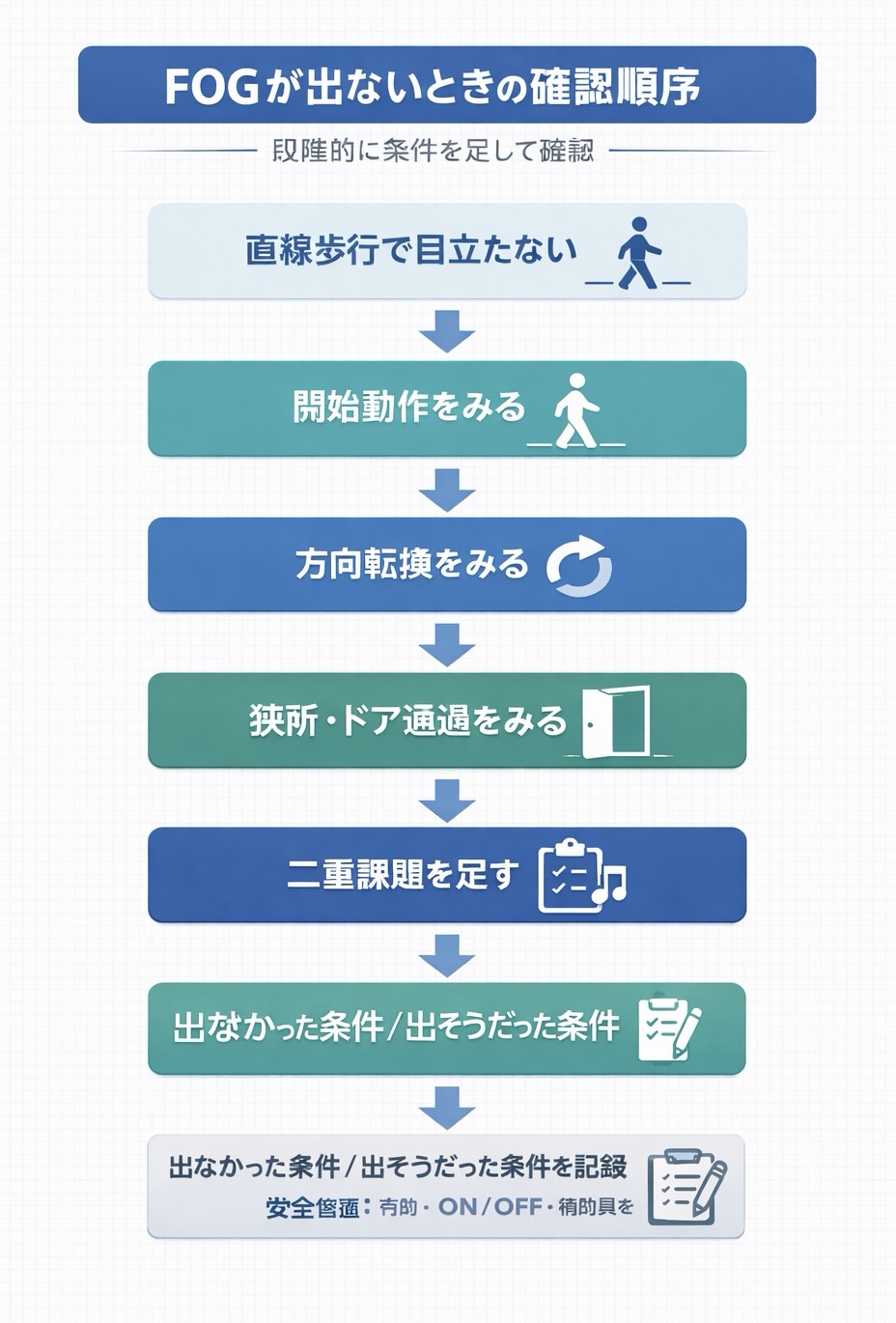
FOG を安全に確認する順番
まずは下の図版で全体の流れをつかみ、そのあとに表で各場面の観察ポイントを確認すると整理しやすくなります。
スマホでは表を横スクロールできます。
| 順番 | 場面 | みるポイント | 記録に残すこと |
|---|---|---|---|
| 1 | 開始動作 | 立ち上がり後の 1 歩目で足が出にくいか、踏み替えが増えるか | 開始時の足の止まり、声かけの要否、再開までの時間 |
| 2 | 方向転換 | 特に 180°〜 360° の回転で歩幅が詰まるか、足踏み様になるか | 右回り / 左回りの差、回転中の詰まり、介助量 |
| 3 | 狭所・ドア通過 | 通路が狭くなる場面や出入口で足が止まりやすいか | ドア前、ベッド周囲、歩行器使用時の変化 |
| 4 | 二重課題 | 数唱や会話を足したときに歩幅短縮や停止が増えるか | 課題内容、歩行への影響、危険性の増減 |
| 5 | 記録 | 出なかった条件と出そうだった条件を分けて残す | 次回の再評価条件、固定した要素、共有ポイント |
いきなり強い誘発条件を重ねるのではなく、開始動作 → 方向転換 → 狭所 → 二重課題 → 記録 の順に足すと、変化の出方を追いやすくなります。関連:評価の全体像は パーキンソン病ハブ からまとめて辿れます。
誘発評価で外せない安全管理
FOG を「出すこと」より先に、転倒させないことが最優先です。とくに回転や狭所、二重課題は、普段よりもつまずきやすくなります。評価前に、介助位置、中止基準、補助具の有無、靴、歩行路、薬剤状態をそろえておくと、危険を減らしながら比較もしやすくなります。
ON / OFF、最終服薬時刻、時間帯、補助具、声かけ順が混ざると、FOG の有無だけでなく重さの比較もぶれます。再評価につなげるなら、「今回は何を固定できたか」まで残しておくことが重要です。
| 項目 | 決めておくこと | メモ例 |
|---|---|---|
| 薬剤状態 | ON / OFF、不明、最終服薬時刻 | 最終服薬 9:00、評価 10:00、ON 自覚あり |
| 補助具 | 杖、歩行器、介助の有無を固定 | T 字杖使用、見守り |
| 環境 | 歩行路、椅子高、靴、回転スペース | 病棟廊下、同じ運動靴、同椅子高 |
| 中止基準 | ふらつき増大、膝折れ、介助量急増など | 接触介助以上で中止 |
「出なかった」で終えない記録の残し方
記録で大切なのは、「FOG なし」と書いて終わることではなく、どの条件では出なかったか と どの条件で出そうだったか を分けて残すことです。これがあると、次回に同じ条件を再現しやすく、家族や病棟スタッフへの共有も具体的になります。
特に FOG は日内変動や環境の影響を受けやすいため、「直線ではなし、右回転で軽度の詰まり傾向」「ドア前で一瞬停止、声かけで再開可」のように、場面つきで短く残すと使いやすくなります。
| 書く項目 | 短文テンプレ |
|---|---|
| 出なかった条件 | 直線歩行 10 m では明らかな FOG なし。 |
| 出そうだった条件 | 開始動作で一瞬の足の止まりあり。右回転で歩幅短縮を認めた。 |
| 安全面 | 狭所通過で接触介助までは不要、声かけで再開可。 |
| 次回条件 | 次回も同時間帯・同靴・同補助具で、開始動作と 360° 回転を再評価予定。 |
よくある失敗
FOG 評価で詰まりやすいのは、症状が「ない」のか「その条件では出ていない」のかを分けずに終えてしまうことです。特に、直線歩行だけで判断する、条件固定をせず再評価する、危険な課題を先に入れる、の 3 つは起こりやすい失敗です。
| よくある失敗 | なぜ困るか | 立て直し | 記録の一言 |
|---|---|---|---|
| 直線歩行だけで終える | FOG を拾えず「なし」と誤認しやすい | 開始動作、回転、狭所を順に追加する | 直線では明らかな FOG なし、回転で再確認 |
| ON / OFF が混ざる | 前回との比較がぶれやすい | 最終服薬時刻と薬剤状態を必ず残す | 評価時刻 10:00、最終服薬 9:00、ON |
| 補助具や靴が毎回違う | 歩容変化が症状か条件差か分からない | 同補助具・同靴・同歩行路を固定する | T 字杖・運動靴・病棟廊下で統一 |
| 危険な課題を先に入れる | 転倒リスクが上がり、評価継続も難しい | 開始動作→回転→狭所→二重課題の順に段階づける | 高負荷課題は安全確認後に追加 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
直線歩行で FOG が出なければ「なし」と判断してよいですか?
直線歩行だけで「なし」と決めるのは早いことがあります。開始動作、方向転換、狭所、二重課題など、出やすい条件を安全に追加してから判断した方が、生活場面とのずれを減らしやすくなります。
毎回 OFF で評価した方がよいですか?
OFF の方が出やすいことはありますが、外来や病棟では常に OFF 評価が現実的とは限りません。大切なのは、ON / OFF と最終服薬時刻を残し、同じ条件で再評価できる形を作ることです。
FOG が出そうでも転倒が怖いときはどうしますか?
転倒リスクが高い場合は、強い誘発課題を無理に重ねないことが大切です。介助位置と中止基準を先に決め、開始動作や小さめの方向転換など、比較的安全な条件から確認します。
質問票だけで FOG を把握できますか?
質問票は主観や日常場面の把握に役立ちますが、評価場面での出方や安全性までは十分に分からないことがあります。観察課題と質問票を組み合わせると、臨床で使いやすくなります。
次の一手
FOG の評価が出にくいときは、本記事のように「場面を足してみる」視点が役立ちます。一方で、歩行だけでなく重症度や生活、非運動症状も含めて全体像をそろえたいときは、親記事から見直すと整理しやすくなります。
- 評価の全体像に戻る:パーキンソン病の理学療法評価項目一覧
- PD の親ハブから関連記事を辿る:パーキンソン病ハブ
- 条件固定の考え方を深める:MDS-UPDRS と UPDRS の違い|評価手順と使い分け
参考文献
- Nutt JG, Bloem BR, Giladi N, Hallett M, Horak FB, Nieuwboer A. Freezing of gait: moving forward on a mysterious clinical phenomenon. Lancet Neurol. 2011;10(8):734-744. DOI: 10.1016/S1474-4422(11)70143-0
- Rahman S, Griffin HJ, Quinn NP, Jahanshahi M. The factors that induce or overcome freezing of gait in Parkinson’s disease. Behav Neurol. 2008;19(3):127-136. DOI: 10.1155/2008/456298
- Mancini M, Bloem BR, Horak FB, Lewis SJG, Nieuwboer A, Nonnekes J. Clinical and methodological challenges for assessing freezing of gait: future perspectives. Mov Disord. 2019;34(6):783-790. DOI: 10.1002/mds.27709
- Zoetewei D, Nonnekes J, et al. Which Gait Tasks Produce Reliable Outcome Measures of Freezing of Gait in Parkinson’s Disease? J Parkinsons Dis. 2024;14(6):1163-1174. DOI: 10.3233/JPD-240134
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下