脊髄小脳変性症( SCD )の理学療法評価|項目・順番・ PDF 付
結論として、脊髄小脳変性症( SCD )の評価は「安全確認 → 静的バランス → 動的バランス → 歩行 → 必要に応じて尺度追加」の順に固定すると、初回から再評価までの迷いが減ります。このページでは、何をどの順で見て、何を同条件で残すかを中心に整理しました。
答えるのは初回の順番、代表指標の使い分け、再評価の固定条件、A4 記録シートの使い方です。一方で、病型ごとの詳細な遺伝学的整理や介入総論までは深掘りしません。SCD では点数そのものに加えて、どの場面で、どの方向に、どの条件で崩れたかを短文で残すと、介入と共有がしやすくなります。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手が少ない、教材に触れにくい、見本となる評価が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと進めやすくなります。
評価 → 介入 → 再評価の型を先に持っておくと、SCD の所見整理も安定します。 PT キャリアガイドを見る ※学び方と評価の進め方を先に固定すると、尺度の使い分けがラクになります。
最短フロー(安全 → 静的 → 動的 → 歩行)
初回はスクリーン中心、精査は別日に分けても構いません。疲労や日内変動が強いときほど、順番固定の価値が高まります。図で全体像を確認してから、各指標の使い分けに進むと整理しやすくなります。
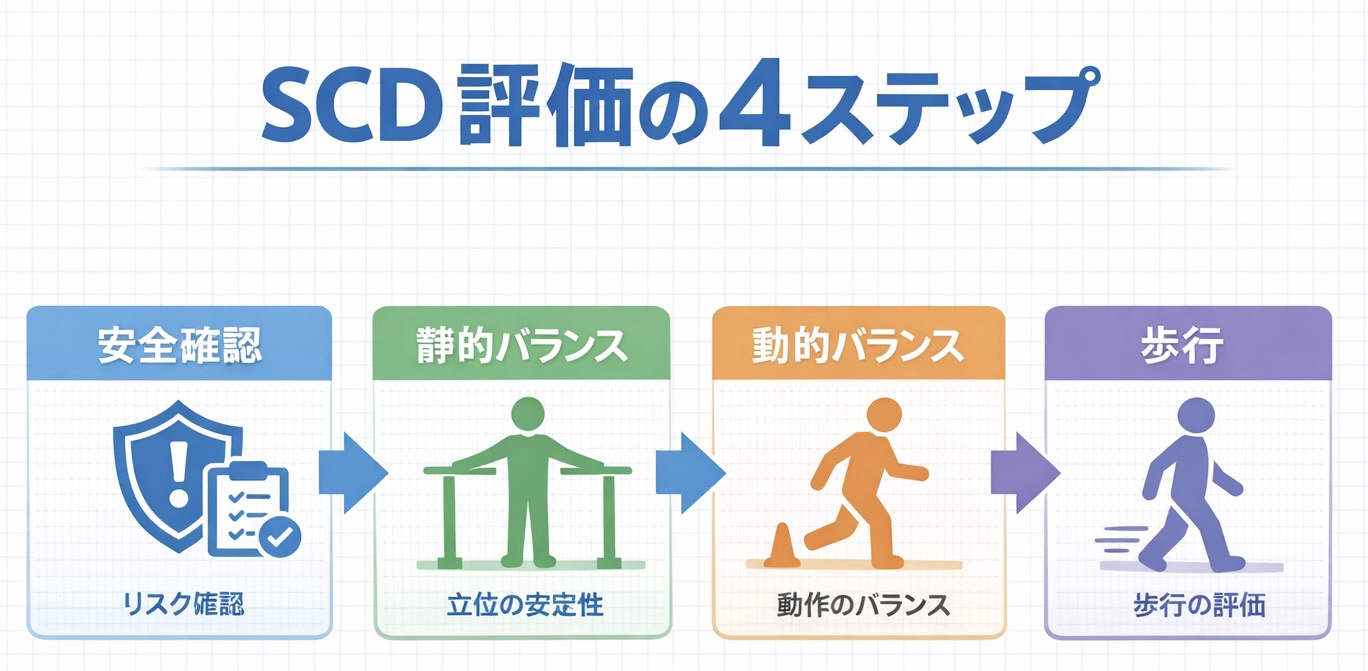
評価チェックリスト(入口 → カテゴリ → 再評価固定)
- 入口の確認:主訴/転倒歴/補助具・装具/既往(脳卒中・末梢神経障害など)/疲労・睡眠/起立性低血圧の有無/嚥下・構音の変化。
- カテゴリ選択(必要に応じて追加)
- 総合重症度:SARA(基軸)/ ICARS(精査)
- バランス:ロムベルグ/ mCTSIB → FRT ・四方向リーチ → Mini-BESTest(精査)
- 歩行: 10 m ・ TUG(補助具・装具・介助量まで固定)
- 協調:指鼻・膝打ち・踵膝・回内外反復(速度 × 正確性)
- 眼球運動:滑動追従・サッケード・注視眼振(方向と誘発条件)
- 体幹・姿勢:座位保持・立ち上がり・方向転換の安定性
- 構音・嚥下:発話明瞭度/ EAT-10 ・ RSST(必要に応じ VF / VE )
- ADL / IADL : FIM(している ADL )/ Lawton IADL(買い物・金銭・服薬など)
- 自律神経:起立試験(血圧・心拍)/便秘・排尿障害の聴取
- 再評価を固定:同時間帯・同環境・同設定(床面/靴/足位/補助具/開始姿勢)で実施し、疲労度・休憩回数・内服や食後のタイミングを必ず併記します。
代表指標の使い分け(要点早見)
※表は横スクロールできます。SCD では「同条件の再現性」と「崩れ方の言語化」をセットで残すと、点数が実務に変わります。
| 領域 | 代表指標 | 目的 | 要点( SCD でのコツ ) | 注意 |
|---|---|---|---|---|
| 総合重症度 | □ SARA / ◆ ICARS | 運動失調の重症度と経時変化 | SARA を縦断の軸にし、必要時だけ ICARS を追加する。 | 同条件で再評価。休憩回数の差も残す。 |
| 静的バランス | □ ロムベルグ/ □ mCTSIB | 入力依存(視覚・前庭・体性感覚) | 足位・床面・靴を固定し、最大保持秒で記録する。 | 高リスクでは近接監視・支持者配置。 |
| 動的バランス | □ FRT / □ 四方向リーチ/ ◆ Mini-BESTest | 姿勢変換・リーチ時の安定性 | 到達距離だけでなく、踏み換えや体幹代償も残す。 | 身長・腕長を併記すると比較しやすい。 |
| 歩行 | □ 10 m / □ TUG | 速度と機能的移動能力 | 助走・計測区間・補助具・介助量を毎回固定する。 | 歩隔・ふらつき方向・方向転換の崩れを併記。 |
| 協調 | □ 指鼻・膝打ち・踵膝 | dysmetria / dysdiadochokinesia の把握 | 速度 × 正確性で見て、過大/過小や反復での増悪を書く。 | 疼痛・ ROM 制限の影響を除外。 |
| 眼球運動 | □ 追従/サッケード/注視眼振 | 小脳・脳幹所見のスクリーニング | 方向・誘発条件(側方注視など)を固定語彙で記録する。 | 複視・めまいが強いときは中止・安静。 |
| 構音・嚥下 | □ 明瞭度/ □ EAT-10 ・ RSST | 誤嚥・窒息リスクと介入要否 | 体位・食形態・口渇の有無をそろえて見る。 | スクリーニングの限界を説明し ST と連携。 |
| ADL / IADL | □ FIM / □ Lawton IADL | 支援設計・家族教育 | 介助様式・時間・環境条件まで具体化する。 | 介護者負担感も併せて確認。 |
| 自律神経 | □ 起立試験/聴取 | 起立性低血圧や生活上の困りごと把握 | 起立前後の血圧・心拍と症状をセットで残す。 | 症状が強い日は負荷量を調整する。 |
現場の詰まりどころ(よくあるミス → 直し方)
迷ったら よくある失敗 → 回避手順 の順で確認してください。尺度の役割整理があいまいなときは ICARS ・ SARA ・ BARS の違い【比較・使い分け】 を先に見ると、SCD 記事の読み分けがしやすくなります。
よくある失敗
| 場面 | NG(起きがち) | OK(直し方) | 記録に残す一言 |
|---|---|---|---|
| 初回評価 | 全部の指標を同日に実施して疲労で崩れる | スクリーン(静的 → 動的 → 歩行)だけ先に固定し、精査は別日に分ける | 「疲労( 0–10 )/休憩回数」 |
| 歩行評価 | 補助具・装具・介助量が毎回変わる | 固定条件を先に宣言してから測る | 「補助具:__/介助:__」 |
| バランス評価 | 床面・足位・靴が毎回違い比較できない | 床面・足位・靴をテンプレ化し、保持秒とふらつき方向をセットで書く | 「足位:__/床:__/方向:__」 |
| 所見の共有 | 数値だけで「どこが崩れたか」が伝わらない | 数値+崩れ方(方向・タイミング・反復で悪化)を短文で足す | 「反復で増悪/左右差/方向」 |
回避手順(再評価 3 ステップ)
| ステップ | やること | 最低限残す内容 |
|---|---|---|
| 1 | その日の条件をそろえる | 時間帯/靴/補助具/介助量/床面/疲労度 |
| 2 | 順番を変えない | 静的 → 動的 → 歩行 → 必要時に尺度追加 |
| 3 | 点数の横に根拠を 1 行残す | 方向・タイミング・反復での増悪・代償 |
記録テンプレ(同条件で再評価)
| 項目 | 設定・条件 | 結果 | 備考 |
|---|---|---|---|
| ロムベルグ/ mCTSIB | 足位/靴/床面(フォーム)/視覚 | 保持 s(最長 30–60 ) | ふらつき方向・支持物の有無 |
| FRT /四方向リーチ | 腕長 cm /開始姿勢/方向 | 到達 cm( 3 回平均 ) | 体幹屈曲・踏み換え |
| 10 m 歩行 | 助走 2 m +計測 10 m +余裕 2 m /補助具・装具 | m/s( 3 回平均 ) | 歩隔・左右差・ふらつき |
| TUG | 椅子高/靴/介助量 | 秒( × 3 回 ) | 立ち上がり・方向転換の安定性 |
| SARA | 順路固定/説明簡潔/休憩ルール | 合計 / 40 | 崩れ方(協調低下の特徴) |
| 起立試験 | 臥位 → 立位の測定タイミング | 血圧/心拍/症状 | めまい・冷汗・失神前症状 |
記録シート PDF(ダウンロード/プレビュー)
SCD の評価で使いやすいように、固定条件・採点・再評価メモを 1 枚で残せる A4 記録シートを用意しました。初回評価と再評価で同じ書式を使うと、条件差と変化を並べて確認しやすくなります。
プレビューを開く
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
SARA と ICARS はどちらを使うといいですか?
縦断の基軸は SARA が使いやすく、所見の解像度を上げたいときに ICARS を追加すると運用が安定します。SCD 記事では「どちらが優れているか」よりも、何を軸に継続比較するかを先に決めることが大切です。SARA は追跡、ICARS は精査、と分けると迷いにくくなります。
評価はどれくらいの頻度で再評価しますか?
外来・訪問・通所では介入量と生活状況により幅がありますが、目安は 4〜8 週 で 1 回です。転倒増加、嚥下悪化、起立性低血圧の増悪などがあるときは、週単位で短いスクリーンを入れて、安全性を先に確認してください。
疲労や日内変動が強いとき、何を固定すべきですか?
最優先は 時間帯・休憩ルール・補助具(装具)・床面です。これに疲労度( 0–10 )と休憩回数を加えると、「本当に改善したのか」「条件が違っただけか」を切り分けやすくなります。
転倒リスクの最小セットを最短で見たいときは?
静的(ロムベルグ or mCTSIB )→ 動的( FRT )→ 歩行( 10 m or TUG )の 3 本で十分です。ここに転倒歴、歩隔、ふらつき方向(左右・前後)を足すだけで、環境調整と介助設計につながります。
PDF はどんな場面で使うと便利ですか?
初回評価、カンファ前の所見整理、再評価日の比較に向いています。とくに補助具・介助量・疲労度・休憩回数を同じ欄で残せるため、「数値は似ているのに実際は安定した」といった変化を共有しやすくなります。
実務のコツ(再評価が強くなる)
- 一度に全部やらない:疲労で成績が崩れます。スクリーン → 精査で段階化します。
- “崩れ方”を言語化する:数値+方向・タイミング・反復で悪化を短文で残します。
- 起立性低血圧は別件にしない:起立前後の血圧・心拍・症状をセットで扱うと、生活指導までつながります。
次の一手(行動 → 関連リンク)
- 全体像を先にそろえる:運動失調の評価まとめ:初回 5 分フローと尺度の選び方
- 尺度選びで迷ったら比較へ:ICARS ・ SARA ・ BARS の違い【比較・使い分け】
参考文献( DOI / PubMed )
- Schmitz-Hübsch T, du Montcel ST, Baliko L, et al. Scale for the assessment and rating of ataxia: development of a new clinical scale. Neurology. 2006;66(11):1717-1720. DOI:10.1212/01.wnl.0000219042.60538.92
- Trouillas P, Takayanagi T, Hallett M, et al. International Cooperative Ataxia Rating Scale for pharmacological assessment of the cerebellar syndrome. J Neurol Sci. 1997;145(2):205-211. PubMed:9149072
- Franchignoni F, Horak F, Godi M, et al. Using psychometric techniques to improve the Balance Evaluation Systems Test: the Mini-BESTest. J Rehabil Med. 2010;42(4):323-331. PubMed:20461334
- Duncan PW, Weiner DK, Chandler J, Studenski S. Functional reach: a new clinical measure of balance. J Gerontol. 1990;45(6):M192-M197. DOI:10.1093/geronj/45.6.M192
- Podsiadlo D, Richardson S. The Timed “Up & Go”: a test of basic functional mobility for frail elderly persons. J Am Geriatr Soc. 1991;39(2):142-148. DOI:10.1111/j.1532-5415.1991.tb01616.x
- Belafsky PC, Mouadeb DA, Rees CJ, et al. Validity and reliability of the Eating Assessment Tool ( EAT-10 ). Ann Otol Rhinol Laryngol. 2008;117(12):919-924. PubMed:19140539
- Lawton MP, Brody EM. Assessment of older people: self-maintaining and instrumental activities of daily living. Gerontologist. 1969;9(3):179-186. PubMed:5349366
- 日本神経学会(監修). 脊髄小脳変性症・多系統萎縮症診療ガイドライン 2018:neurology-jp.org
- 宮井一郎. 脊髄小脳変性症のリハビリテーションの実際. 臨床神経. 2013;53:931-933:neurology-jp.org
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



