症例報告と後ろ向き研究の違い
論文を書こうと思ったとき、最初に迷いやすいのが「これは症例報告なのか、後ろ向き研究なのか」という点です。
私自身も、療養型病院で褥瘡に関する内容をまとめようとした際に、「単なる症例の経過共有なのか」「複数例を集めた研究として扱うべきなのか」で悩みました。特に、診療録を用いる場合や統計処理を考える場合は、倫理審査・匿名化・投稿規定の確認が必要になりやすいと感じました。
この記事では、症例報告と後ろ向き研究の違いを、現場の理学療法士が最初に迷いやすいポイントに絞って整理します。なお、最終的な判断は所属施設・投稿先・研究デザインで異なります。迷った場合は、投稿規定や倫理審査委員会、研究経験者へ確認することが重要です。
なぜ症例報告と後ろ向き研究で迷うのか
症例報告と後ろ向き研究は、どちらも日常診療の中で得られた情報をもとにまとめることがあります。そのため、最初は「どちらに当てはまるのか」が分かりにくいことがあります。
特に迷いやすいのは、対象者数が増えたときです。単一症例の経過を共有するだけなら症例報告に近いですが、複数例を集めて傾向を分析したり、統計処理を加えたりする場合は、後ろ向き研究として扱う必要が出てくる可能性があります。
倫理審査についても、症例報告は不要とされる場合がある一方で、研究として扱われる症例集積や診療録情報の利用では確認が必要になることがあります。
症例報告とは
症例報告は、臨床的または学術的に意味があると考えられる 1 例または少数例の経過をまとめる形式です。
理学療法領域では、介入経過、評価の変化、臨床上の工夫、予後の考察などを通じて、「この症例から何を学べるか」を共有する目的で書かれることが多いです。
ただし、症例報告だから倫理面を考えなくてよいわけではありません。患者本人が特定されないように匿名化し、必要に応じて同意を得ること、投稿先の規定を確認することが重要です。
後ろ向き研究とは
後ろ向き研究は、すでに存在する診療録や記録データを用いて、対象者の傾向や関連を分析する研究です。
たとえば、過去の複数症例を対象に、褥瘡の発生状況、栄養状態、ADL、リハビリ介入内容などを整理し、一定の傾向を検討する場合は、後ろ向き研究として扱われる可能性があります。
新たに介入を行わない場合でも、既存データを研究目的で利用するため、倫理審査やオプトアウト、匿名化、情報管理の確認が必要になることがあります。
症例報告と後ろ向き研究の違い
症例報告と後ろ向き研究の違いは、「対象者数」だけで決まるわけではありません。目的、データの扱い、分析方法、投稿先の規定を合わせて確認する必要があります。
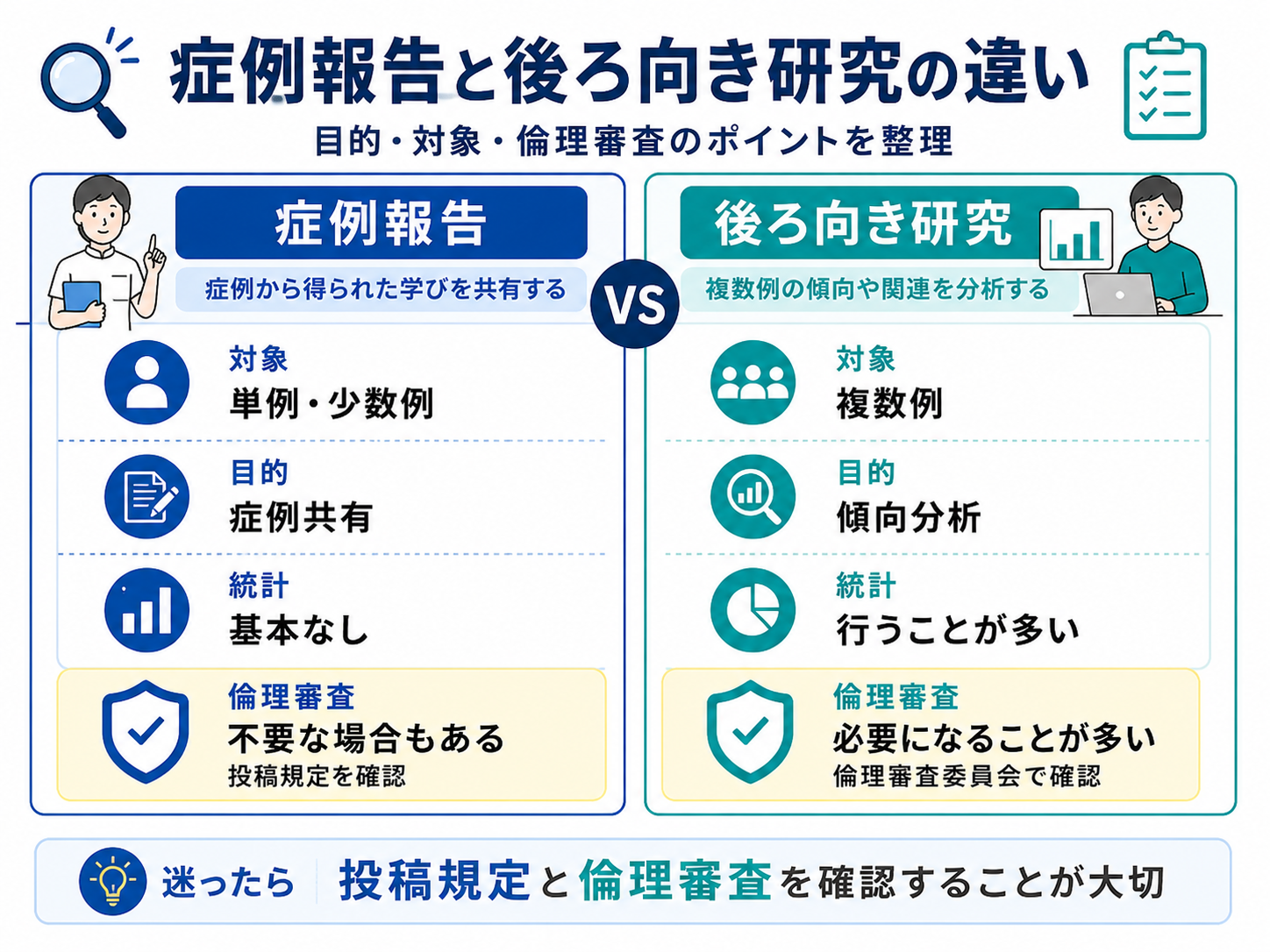
| 項目 | 症例報告 | 後ろ向き研究 |
|---|---|---|
| 主な目的 | 症例から得られた学びを共有する | 複数例の傾向や関連を分析する |
| 対象 | 単例または少数例 | 複数例が中心 |
| データ | 経過・評価・介入内容が中心 | 診療録や既存データを集計する |
| 統計処理 | 行わないことが多い | 行うことがある |
| 倫理審査 | 不要な場合もあるが投稿規定を確認 | 必要になることが多い |
| 確認先 | 投稿規定・所属施設の方針 | 倫理審査委員会・投稿規定 |
私が最も大事だと感じたのは、「症例報告だから大丈夫」と自己判断しないことです。投稿先によっては、症例報告でも同意取得や倫理面の記載を求める場合があります。
実際に迷ったポイント
実際に論文化を考えると、教科書的な分類だけでは判断しにくい場面が出てきます。
| 迷いやすい場面 | 確認したい視点 |
|---|---|
| 対象者が複数いる | 症例集積か、傾向分析か |
| 統計処理を行う | 研究として扱う必要がないか |
| 診療録を使う | 研究目的での二次利用に当たらないか |
| 写真を使う | 個人特定リスクと同意取得 |
| 学会発表後に投稿する | 投稿先で追加条件がないか |
倫理審査で実際に止まった流れは、倫理委員会がない病院で論文を書くには?で整理しています。
この段階で重要なのは、「これは症例報告か研究か」を一人で決め切ろうとしないことです。投稿規定、施設方針、研究経験者への相談を組み合わせて整理した方が安全です。
倫理審査で確認したいこと
症例報告と後ろ向き研究の違いを考えるとき、倫理審査は避けて通れません。
国の倫理指針は、人を対象とする生命科学・医学系研究に携わる関係者が遵守すべき事項を定めています。診療録などの既存情報を研究目的で扱う場合は、個人情報の管理、同意取得またはオプトアウト、研究計画の妥当性などを確認する必要があります。
一方で、症例報告の扱いは投稿先によって異なります。たとえば、症例報告やレビュー論文について倫理審査委員会の受審は不要としつつ、症例報告対象者への同意取得や本文中の明記を求める投稿規定もあります。
現場の詰まりどころ:「症例報告なら倫理審査はいらない」と短絡的に考えるのではなく、投稿規定・同意取得・匿名化・施設方針をセットで確認することが重要です。
研究や論文化を進めると、相談できる人がいるか、研究を学べる環境があるかも大きな要素になります。臨床と研究の両立に悩む場合は、理学療法士のキャリア整理フローも参考になります。
まず何から始めるべきか
私が最初に戻れるなら、まず投稿先の規定を読みます。
そのうえで、「症例報告として投稿するのか」「後ろ向き研究として設計するのか」を早めに決めます。ここが曖昧なまま進めると、あとから倫理審査、同意取得、データ項目、共著者、図表の作り方で迷いやすくなります。
| 順番 | 確認すること | 理由 |
|---|---|---|
| 1 | 投稿先の規定 | 倫理審査や同意の条件が分かる |
| 2 | 症例報告か研究か | 書き方と必要手続きが変わる |
| 3 | 対象者数とデータ項目 | 研究計画を整理しやすい |
| 4 | 匿名化と同意 | 個人情報保護に関わる |
| 5 | 相談先 | 自己判断のリスクを減らせる |
「まず書き始める」よりも、「どの形式で投稿するか」を先に決める方が、結果的に遠回りを減らせると感じました。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
症例報告なら倫理審査は不要ですか?
不要な場合もありますが、一律ではありません。投稿先の規定、所属施設の方針、患者同意の要否を確認する必要があります。症例報告でも、対象者の同意や匿名化の記載を求められることがあります。
何例から後ろ向き研究になりますか?
明確に「何例以上」と決まるわけではありません。対象者数だけでなく、複数例を集めて傾向分析を行うか、統計処理を行うか、研究目的で診療録を二次利用するかを合わせて考える必要があります。
診療録を使うだけなら倫理審査はいりませんか?
診療録を研究目的で用いる場合は、既存情報の利用として倫理審査やオプトアウトが必要になることがあります。新たな介入がない場合でも、研究として扱われる可能性があるため確認が必要です。
学会発表だけなら投稿より簡単ですか?
学会発表でも、研究倫理や個人情報保護への配慮は必要です。さらに、発表後に論文化する場合は、投稿先の規定に合わせて追加確認が必要になることがあります。
まず誰に相談すればよいですか?
所属施設の上司、研究経験者、投稿先の編集部、倫理審査委員会などが候補になります。院内に相談先が少ない場合は、大学教員や学会・士会の研究支援制度を確認するのも一つの方法です。
次の一手
症例報告と後ろ向き研究の違いで迷ったら、次は「倫理審査」と「投稿前チェック」を整理すると進めやすくなります。
参考文献
- 文部科学省. 人を対象とする生命科学・医学系研究. https://www.mext.go.jp/a_menu/lifescience/bioethics/seimeikagaku_igaku.html
- 厚生労働省. 研究に関する指針について. https://www.mhlw.go.jp/stf/seisakunitsuite/bunya/hokabunya/kenkyujigyou/i-kenkyu/index.html
- 一般社団法人 日本理学療法学会連合. 研究倫理. https://www.jspt.or.jp/shinsa/
- 日本理学療法士協会. 日本理学療法士協会雑誌 Up to Date 投稿規程. 2024. https://www.japanpt.or.jp/pt/lifelonglearning/asset/pdf/toukoukitei_20240412_compressed.pdf
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下


