聖隷式嚥下質問紙は「疑いを拾う」ためのスクリーニングです
聖隷式嚥下質問紙は、摂食・嚥下障害の疑いを早期に拾い上げるための質問紙です。結論として、判定ルール(A あり方式/スコア化など)と、陽性後の次の一手を院内で 1 つに固定すると、見落としと判断のブレが減ります。
本記事では、点数の説明で終わらせず、誰が/いつ/どう判定し/陽性後に何へつなぐかまでを「運用の型」として整理します。嚥下評価の全体像(スクリーニング→客観評価→介入設計)を先に確認したい方は、親記事から入ると迷いが減ります。
関連の全体像(先に親へ)
質問紙は「入れて終わり」にすると価値が落ちます。全体フローを 1 回通しておくと、陽性後の判断が速くなります。
聖隷式嚥下質問紙で分かること
聖隷式嚥下質問紙は、むせ・飲み込みづらさといった症状だけでなく、肺炎既往や栄養状態に関連する情報も含めて、摂食・嚥下障害の疑いを拾う設計です。強みは、初回の拾い上げと、チーム内で「疑いあり」を共通言語にしやすい点です。
一方で、運用上の落とし穴は「判定ルールが混在する」ことです。次の章で、院内で固定しやすい形に整理します。
判定の出し方は「1 つに固定」すると回ります
聖隷式嚥下質問紙は、従来「A が 1 つでもあれば疑いあり」とする考え方がよく用いられてきました。加えて、選択肢を点数化して合計点で評価する方法も提案されています。どちらを採用する場合も、“陽性=次の確認へ進む合図”として扱うと安全に運用できます。
| 方式 | 判定の考え方 | 向く運用 | 注意点 |
|---|---|---|---|
| A あり方式(従来) | 強い症状(A)が 1 つでもあれば「疑いあり」 | 初回の拾い上げ/病棟の共通言語化 | 聞き取り差が出やすいので、手順(誰に・どう聞くか)をテンプレ化する |
| スコア化方式 | 選択肢を点数化し合計で評価(提案あり) | 経時変化の共有/重症度の目安を持ちたい場合 | 合計点の意味づけと「次の一手」をセットで院内文書にする |
運用フロー(スクリーニング → 次の評価)
おすすめは、①質問紙 → ②要因整理(食形態・一口量・姿勢・口腔・覚醒・薬剤など)→ ③食事場面の観察 → ④簡易テストや専門職評価 → ⑤必要に応じて VE / VF の順です。質問紙で「疑いあり」を拾ったら、次に何をするかが決まっているほど、現場で回ります。
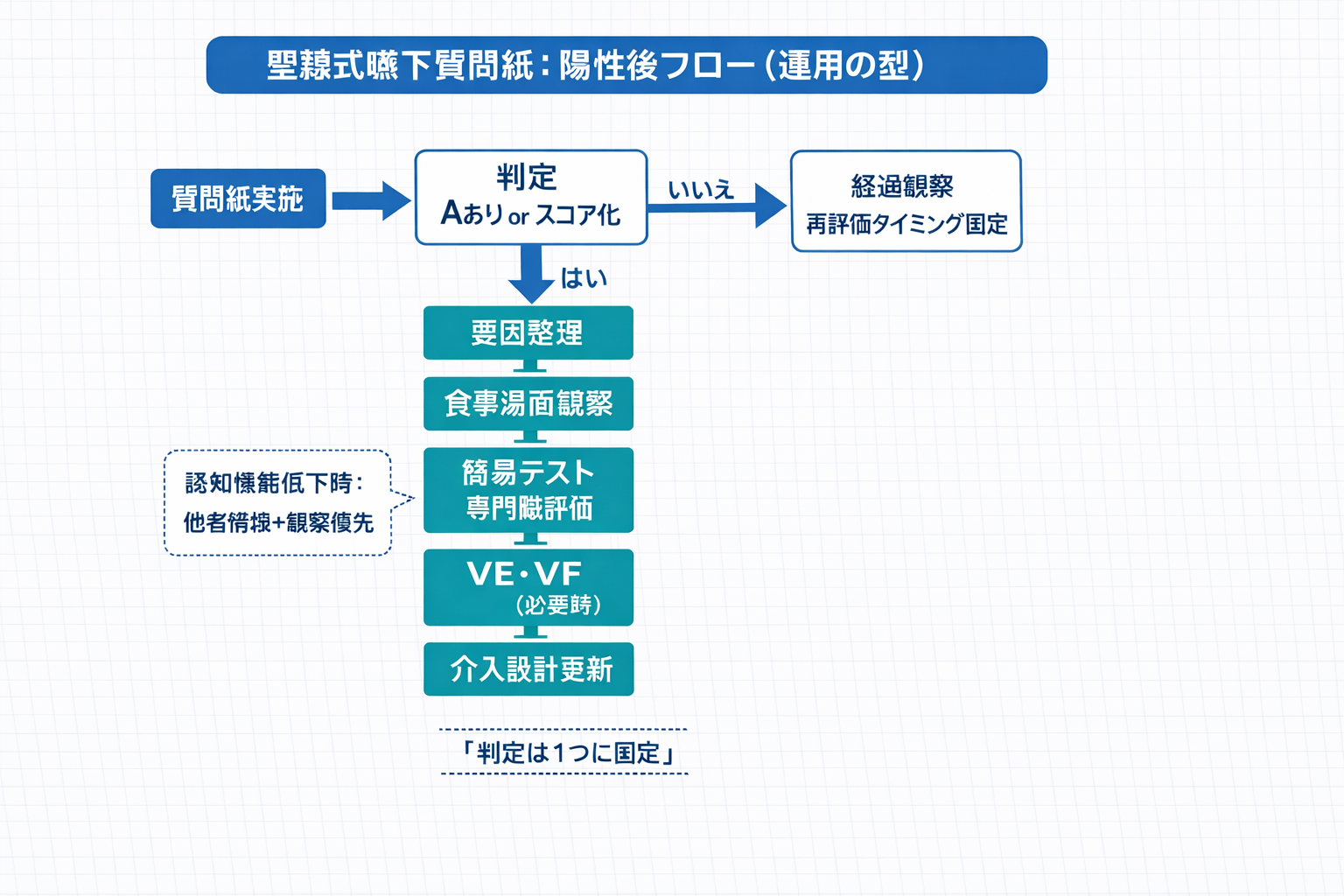
| ステップ | 目的 | 見るポイント(例) | 次の分岐(例) |
|---|---|---|---|
| 1. 要因整理 | 危険因子と状況を揃える | 食形態、摂取量、姿勢、口腔、覚醒、薬剤、呼吸 | 不安定 → まず条件調整(座位・口腔・呼吸) |
| 2. 食事場面の観察 | 「どこで詰まるか」を当てる | むせ、湿性嗄声、残留、疲労、介助条件 | 危険信号あり → 専門職評価を優先 |
| 3. 簡易テスト/専門職評価 | 仮説を絞って次へつなぐ | ベッドサイド検査、口腔・呼吸・姿勢の影響 | 分岐が大きい → VE / VF を検討 |
| 4. VE / VF(必要時) | 病態の可視化と方針統一 | 誤嚥、残留、代償手段の効果、食形態の妥当性 | 結果 → 介入設計(食形態・姿勢・訓練)を更新 |
ベッドサイドで使うスクリーニング検査の考え方(妥当性・中止基準を含む)は、別記事でまとめています。
現場の詰まりどころ/よくある失敗
聖隷式は便利ですが、運用が雑だと「入力されるだけで次につながらない」状態になりがちです。失敗パターンを先に潰すと、スクリーニングが継続しやすくなります。
ページ内:よくある失敗と対策へ
ページ内:判定ルール固定チェックへ
同ジャンル:嚥下リハの記録テンプレ(共有の型)
| よくある失敗 | 起きること | 対策 |
|---|---|---|
| 判定ルールが人で違う | 同じ患者でも「疑いあり/なし」が日で変わる | A あり方式かスコア化方式のどちらかに固定し、記録文言もテンプレ化する |
| 陽性でも次の行動が決まっていない | 記録だけ残って介入が遅れる | 「陽性→食事場面観察→ST 相談」など、次の一手を院内手順に組み込む |
| 聞き取りの品質がバラつく | 回答の再現性が下がる | 誰に聞くか(本人/家族/介護者)と、聞き取り手順を決めておく |
| 認知機能低下で自己記入が難しい | 未実施になりやすい | 聞き取り対象と手順を固定し、必要なら運用分岐(観察優先など)も決めておく |
判定ルール固定チェック(院内で 5 分で決める)
ここを決めるだけで、現場のブレが一気に減ります。「決める/書き方を揃える/陽性後の次へつなぐ」の 3 点セットで回してください。
| 決めること | 具体例 | 記録の一言例 |
|---|---|---|
| 判定方式 | A あり方式/スコア化方式 | 「判定は A あり方式で統一」 |
| 実施者 | 看護/PT/ST など(誰が聞くかも含む) | 「入院時:看護、変化時:PT、再評価:ST」 |
| 実施タイミング | 入院時、肺炎後、食形態変更時、週 1 など | 「食形態変更時に追加実施」 |
| 陽性後の次の一手 | 観察→簡易テスト→必要なら VE / VF | 「陽性時:食事場面観察→ST 相談を同日依頼」 |
| 認知機能低下時の分岐 | 聞き取り対象を固定/観察優先に分岐 | 「自己記入困難時:家族・介護者情報+観察を優先」 |
認知機能低下時の運用分岐(院内ルール例)
自己申告が難しいケースは、質問紙だけで結論を出さず「情報源の固定」か「観察優先」のどちらかに寄せると、未実施と判断のブレが減ります。
| パターン | 向く現場 | 運用の型 | 記録の一言例 |
|---|---|---|---|
| A:聞き取り優先 | 家族・介護者情報が取りやすい | 本人(可能範囲)→ 家族 → 介護者の順で情報源を固定し、不足は観察で補う | 「本人回答は不確実のため、家族情報+観察で補完し判定」 |
| B:観察優先 | 自己申告の再現性が低い/せん妄が多い | 他者情報で埋まる範囲だけ実施し、同日〜翌日で食事場面観察→必要なら専門職評価へ | 「質問紙は参考(他者情報)+食事場面観察で判定」 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 聖隷式は「A が 1 つでもあれば疑いあり」でいいですか?
運用としては回りやすいです。大事なのは「陽性=次の確認へ進む合図」として扱い、食事場面の観察や簡易テスト、必要なら VE / VF に確実につなげることです。施設内で方式を 1 つに固定するとブレが減ります。
Q2. スコア化方式を使うメリットは?
チームで経時変化を共有したい場合に便利です。ただし、合計点の意味づけと「次の一手」をセットで決めないと、点数だけが独り歩きしやすいので注意します。
Q3. 認知機能が低い方はどう運用すればいい?
自己記入が難しい場合は、情報源(本人/家族/介護者)を固定するか、観察優先へ分岐するかを院内ルールとして決めておくと、未実施と判断のブレが減ります。
入手先(同じ版を揃えて運用する)
院内で運用する場合は、配布元を揃えて「同じ版」を使うと、共有と経時比較がスムーズです。院内で版(配布元)を揃えると、設問や選択肢の違いによる“点数のズレ”を避けられ、経時比較とチーム共有が進めやすくなります。
- 聖隷式嚥下質問紙(配布例 PDF):配布ページ
- スコア化評価法(J-STAGE):原著論文
- 認知機能低下者向け改訂の背景(PubMed):Swallow-10 関連
次の一手(運用を回して、意思決定を速くする)
- 運用を整える:嚥下評価の実務フロー(全体像)
- 共有の型を作る:嚥下リハの記録テンプレ(チームで揃える)
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
教育体制・人員・記録文化などの“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
参考文献
- 中野 雅徳, 藤島 一郎, 大熊 るり, 他. スコア化による聖隷式嚥下質問紙評価法の検討. 日本摂食嚥下リハビリテーション学会雑誌. 2020;24(3):240-246. doi: 10.32136/jsdr.24.3_240.
- Nakano M, et al. A revised version of the Seirei Swallowing Questionnaire for screening dysphagia in individuals with cognitive decline. J Med Invest. 2023;70:231-237. doi: 10.2152/jmi.70.231. PubMed: 37164727.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



