MI-E は「弱い咳」を補い、排痰の最後を成立させる選択肢です
MI-E(mechanical insufflation-exsufflation:機械的咳介助)は、深吸気と強い呼気を機械的に補い、分泌物を口腔側へ動かすための排痰補助手段です。痰が多いのに出せない、徒手介助咳では疲れて続かない、吸引しても奥の痰が残るといった場面では、単に「吸引を増やす」よりも、咳の弱さを補う工程が必要になります。
この記事では、機種ごとの操作手順ではなく、リハ職が臨床で迷いやすい MI-E の適応、吸引・IPV・徒手介助咳との使い分け、安全管理、記録の残し方を整理します。読後には「いつ検討し、どの順番で使い、何を記録するか」が決められる状態を目指します。
MI-E を検討する場面は「痰の量」ではなく「咳で出せるか」で決めます
MI-E を考える入口は、痰が多いことそのものではありません。重要なのは、分泌物があっても 深吸気が入らない、咳ピークが作れない、疲労で咳を続けられないために、口腔側まで出せない状態かどうかです。神経筋疾患や頸髄損傷など、咳嗽力が低下しやすい患者では特に検討しやすい選択肢になります。
臨床では、次のような困りごとがあるときに候補に入れます。すべてを満たす必要はなく、「体位や呼吸介助で音は動くが、最後に出せない」という状態があれば、MI-E の役割を考えます。
| 困りごと | 臨床で見える状態 | MI-E を考える理由 |
|---|---|---|
| 痰が上がってこない | 呼吸音は変化するが、口腔まで排出できない | 咳の流速を補い、排出工程を作るため |
| 咳で疲れる | 数回の咳で息切れが増え、排痰が中断する | 少ない負担で咳介助を反復するため |
| 吸引後も残る | 吸引しても粗い呼吸音や再貯留が残る | 吸引が届く位置まで分泌物を動かすため |
| NPPV 中に排痰できない | 深吸気が入りにくく、痰が絡んだままになる | 咳の準備と呼気を機械的に補うため |
| 人工気道で奥が残る | 気管吸引だけでは無気肺傾向や再貯留が続く | 動員・排出・回収を分けて設計するため |
使い分けは「動員→排出→回収」の順番で整理します
MI-E は吸引の代わりではありません。役割は、分泌物を口腔側へ動かす 排出工程を作ることです。体位ドレナージや IPV は「動員」、MI-E や徒手介助咳は「排出」、吸引や口腔ケアは「回収」と分けると、現場での順番が整理しやすくなります。
迷ったときは、最初に「痰は動いているか」、次に「咳で出せるか」、最後に「回収できるか」を確認します。ここを分けると、吸引だけを繰り返す、MI-E だけで終わる、回収体制がないまま実施する、といった失敗を避けやすくなります。
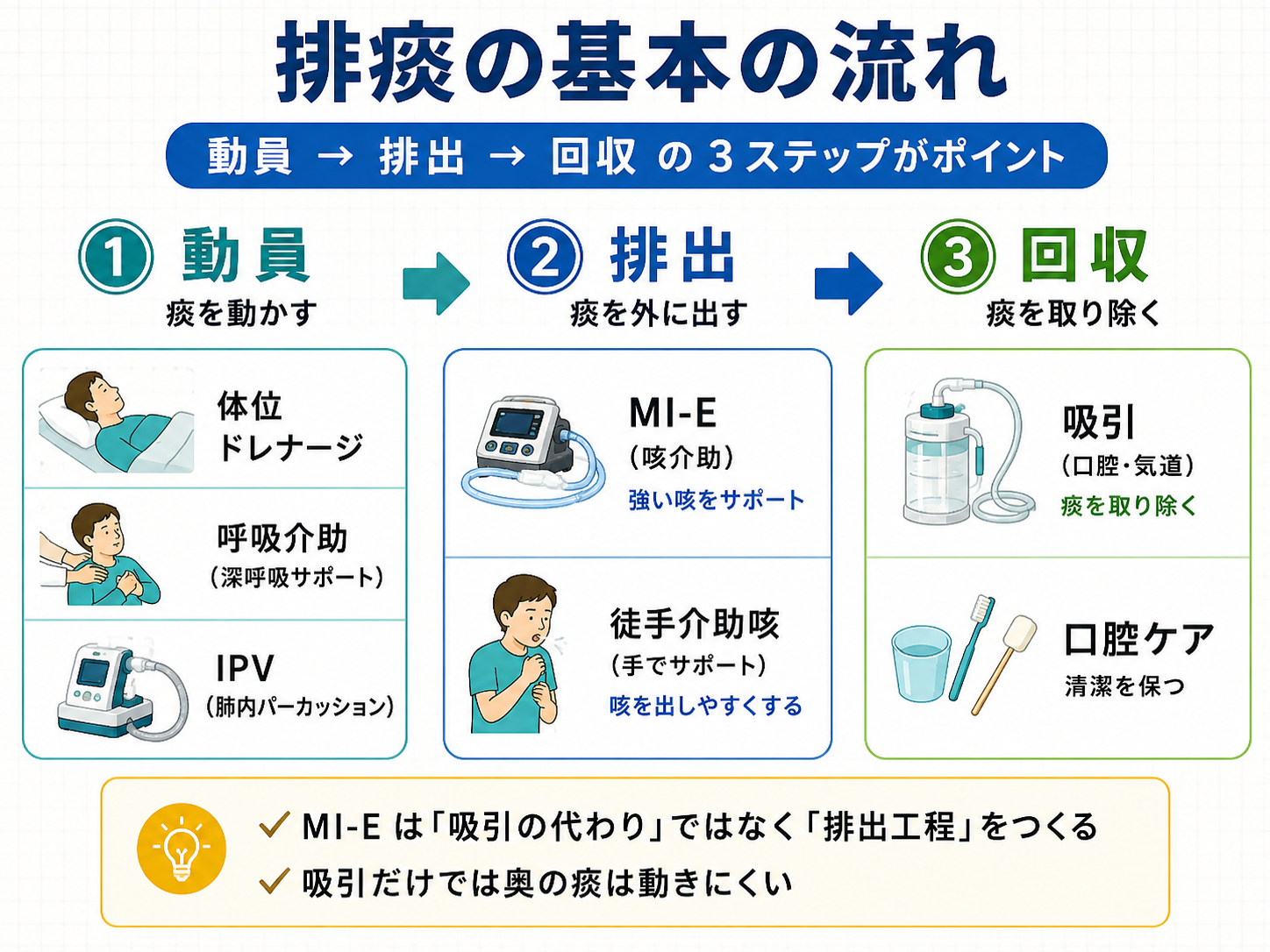
| 工程 | 主な手段 | 得意なこと | 注意点 |
|---|---|---|---|
| 動員 | 体位ドレナージ、呼吸介助、IPV | 末梢〜中枢へ分泌物を動かす | 咳が弱いと、最後に出せないことがある |
| 排出 | MI-E、徒手介助咳 | 咳の流速を補い、口腔側へ移動させる | 禁忌・苦痛・過膨張に注意する |
| 回収 | 吸引、口腔ケア、喀出介助 | 口腔内・気道内に出てきた痰を取り除く | 奥の痰を動かす力は弱い |
5 分フロー:MI-E を使うか迷ったらこの順で確認します
MI-E の判断は、病名だけで決めるよりも、排痰がどこで止まっているかを確認した方が実装しやすくなります。5 分で見るなら、まず安全確認、次に分泌物の位置、咳の力、回収体制、実施後の反応を順に確認します。
このフローは「MI-E を必ず使う」ためではなく、吸引・IPV・徒手介助咳との役割を分けるための確認手順です。禁忌や不安定所見がある場合は、機器設定よりも医師確認と安全確保を優先します。
| 順番 | 確認すること | 判断の目安 | 次の動き |
|---|---|---|---|
| 1 | 安全確認 | 気胸・強い胸痛・循環不安定・嘔気などがないか | 不安があれば医師確認を優先 |
| 2 | 痰は動くか | 体位や呼吸介助で呼吸音・痰の位置が変わるか | 動かなければ体位・IPV など動員を検討 |
| 3 | 咳で出せるか | 深吸気が入るか、咳で口腔側へ出せるか | 弱ければ MI-E や徒手介助咳を検討 |
| 4 | 回収できるか | 口腔ケア・吸引・姿勢調整の準備があるか | 実施前に回収体制を作る |
| 5 | 反応を記録できるか | SpO2、呼吸苦、排痰量、呼吸音の変化を残せるか | 次回設定に反映する |
安全管理は「気圧変化で悪化する状態」を先に除外します
MI-E は陽圧と陰圧を切り替えるため、気圧変化で悪化しうる状態では慎重な判断が必要です。代表的には、未治療の気胸、気縦隔、ブラ・重度肺気腫、最近の圧外傷、循環不安定、気道出血、嘔吐・誤嚥リスクなどを確認します。
リハ職が単独で「実施可否」を決めるのではなく、医師指示、画像所見、既往、バイタル、患者の訴えを合わせて判断します。開始する場合も、低めの条件から反応を見て、苦痛や SpO2 低下、胸痛、強い息切れがあれば中止・再評価します。
| リスクの方向 | 例 | 実施前の確認 | 中止・相談の目安 |
|---|---|---|---|
| 気圧変化で悪化 | 未治療の気胸、気縦隔、ブラ、最近の圧外傷 | 画像・既往・胸部症状 | 胸痛、急な呼吸困難、SpO2 の持続低下 |
| 循環が不安定 | 血圧変動、不整脈、重い心疾患が疑われる状態 | 血圧、脈拍、症状、モニタリング体制 | 冷汗、著明な血圧変動、頻脈・徐脈の出現 |
| 誤嚥・嘔吐リスク | 嘔気、食後直後、胃食道逆流、意識低下 | 姿勢、食後時間、口腔内、吸引準備 | 嘔気増悪、嘔吐、誤嚥を疑う呼吸状態悪化 |
| 気道トラブル | 喀血、気道出血、気道損傷が疑われる状態 | 出血量、疼痛、医師指示 | 喀血増加、強い疼痛、呼吸状態悪化 |
設定は数値暗記より「低く始めて反応で調整」が基本です
MI-E の圧、時間、回数は、疾患、人工気道の有無、過膨張しやすさ、苦痛の出方によって変わります。そのため、この記事では固定値を覚えるよりも、低めから開始し、痰の動き・苦痛・SpO2・疲労を見て調整する考え方を優先します。
実装では、最初に「何を達成したいか」を決めます。目的が曖昧なまま設定だけ上げると、苦痛が増える、拒否につながる、回収が追いつかないといった問題が起こります。少量でも口腔側へ動く、休息で回復する、次回も同じ条件で再現できる、という順で評価します。
| 項目 | 考え方 | 観察する反応 |
|---|---|---|
| 圧 | 低めから開始し、痰の動きと苦痛で調整する | 胸部不快、咳の出方、SpO2、呼吸苦 |
| 時間 | 吸気・呼気の切り替えで苦痛が出ないかを見る | 息こらえ、表情、咳とのタイミング |
| 回数 | 疲労が強ければ少なく、休息を長めにする | 呼吸数、疲労感、回復時間 |
| 回収 | 実施後に口腔ケア・吸引まで設計する | 口腔内残留、むせ込み、再貯留 |
観察は「実施前・中・後」で同じ項目をそろえると安全です
MI-E の効果判定は「痰が出たか」だけでは不十分です。実施前から呼吸数、SpO2、呼吸音、努力呼吸、痰の性状、嘔気、疼痛を見ておくことで、実施後の変化が判断しやすくなります。
実施中は、表情、苦痛、咳の出方、SpO2 の下がり方と回復を確認します。実施後は、呼吸音、排痰量、疲労、呼吸苦の変化を記録し、次回も同条件でよいか、圧や回数を下げるか、動員を先に増やすかを決めます。
| タイミング | 見る項目 | 記録例 |
|---|---|---|
| 実施前 | 呼吸数、SpO2、努力呼吸、呼吸音、痰性状、嘔気、疼痛 | RR、SpO2、coarse crackles、痰粘稠、嘔気なし |
| 実施中 | 苦痛、咳の出方、痰の動き、SpO2 の低下と回復 | 苦痛軽度、咳誘発あり、SpO2 一過性低下後に回復 |
| 実施後 | 呼吸音、呼吸苦、排痰量、疲労、バイタル安定 | 呼吸音改善、口腔内喀出あり、疲労軽度 |
記録は「目的・条件・反応・回収・次回方針」だけでも残します
MI-E の記録は、長く書くよりも次回の調整に使えることが重要です。最低限、なぜ MI-E を使ったのか、どの条件で行ったのか、患者がどう反応したのか、痰をどう回収したのか、次回どう調整するのかを残します。
特に、吸引や口腔ケアまで含めて書くと、「MI-E をかけた」だけで終わらず、排痰が成立したかを評価できます。チームで共有する場合も、同じ型で記録すると、設定変更や中止判断がしやすくなります。
| 枠 | 書く内容 | 記録例 |
|---|---|---|
| 目的 | なぜ MI-E を選んだか | 徒手介助咳のみでは排出困難、咳嗽力低下に対する排痰補助目的 |
| 前提 | 実施前の状態 | SpO2、RR、呼吸音、痰性状、嘔気・胸痛なし |
| 実施条件 | 設定の概要、回数、休息 | 低設定で導入、休息を挟み複数セット実施 |
| 反応 | 安全性と効果 | 苦痛軽度、SpO2 一過性低下後に回復、呼吸音改善 |
| 回収 | 喀出、吸引、口腔ケア | 口腔内喀出あり、必要時吸引で回収 |
| 次回 | 継続・変更・中止の方向 | 同条件で継続、疲労が強ければ回数を減らす |
現場の詰まりどころは「吸引だけ」「強すぎる設定」「回収不足」です
MI-E の運用で詰まりやすいのは、機械操作そのものよりも、順番とチーム内の共有です。吸引だけを繰り返す、最初から強い条件で行う、口腔ケアや吸引の準備がないまま実施する、効果判定が毎回ばらつく、という形でつまずきます。
先にショートカット(解決の三段)
| 失敗パターン | 起きること | 原因 | 回避策 |
|---|---|---|---|
| 吸引だけで終わる | 奥の痰が動かず、すぐ再貯留する | 動員・排出の工程が抜けている | 体位・IPV・MI-E の役割を分け、最後に回収する |
| 最初から強くかける | 苦痛、息切れ、拒否につながる | 段階づけがない | 低めから開始し、反応を見て調整する |
| 回収が追いつかない | むせ込み、口腔内残留、再貯留が起こる | 吸引・口腔ケア・姿勢の準備不足 | 実施前に回収体制を作る |
| 効果判定が曖昧 | 継続・中止・設定変更が決まらない | 観察項目が固定されていない | SpO2、呼吸音、痰量、疲労を毎回同じ型で記録する |
ここまで整えても毎回同じところで詰まる場合は、個人の努力だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の型をまとめて整理したい方は、PT キャリアガイドも参考になります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
MI-E と吸引は、どちらを先に行いますか?
基本は「動かす → 回収」です。MI-E は分泌物を口腔側へ動かす排出工程を担い、吸引は出てきた分泌物を回収する手段です。人工気道で閉塞が強い場合は、先に最低限の通り道を確保してから MI-E を行い、最後に吸引で回収します。
IPV と MI-E はどう使い分けますか?
IPV は分泌物の動員や換気分布の改善を狙いやすく、MI-E は弱い咳を補って口腔側へ排出する手段です。痰が動かないなら動員、動くが出せないなら排出、出てきたら回収、と工程で分けると使い分けやすくなります。
禁忌が多くて怖いとき、リハ職は何を確認すべきですか?
一覧を暗記するより、気圧変化で悪化しうる状態がないかを確認します。未治療の気胸、気縦隔、ブラ・重度肺気腫、最近の圧外傷、循環不安定、嘔吐・誤嚥リスクなどがあれば、医師指示と画像・臨床所見を確認してから判断します。
効果判定は「痰が出たか」だけでよいですか?
痰の量だけでなく、呼吸音、呼吸苦、SpO2、疲労、回収のしやすさをセットで見ます。次回の設定を調整するため、実施前・中・後で同じ項目を記録することが重要です。
カルテには何を書けばよいですか?
最低限、目的、実施前の状態、実施条件、反応、回収方法、次回方針を残します。「MI-E 実施」の一言だけでは、次回の安全な調整に使いにくいため、苦痛・SpO2・呼吸音・排痰量・吸引の有無を短く残します。
次の一手
参考文献
- Chatwin M, Wakeman RH. Mechanical Insufflation-Exsufflation: Considerations for Improving Clinical Practice. J Clin Med. 2023;12(7):2626. doi: 10.3390/jcm12072626 / PubMed: PMID 37048708
- Chatwin M, Ross E, Hart N, Nickol AH, Polkey MI, Simonds AK. Cough augmentation with mechanical insufflation/exsufflation in patients with neuromuscular weakness. Eur Respir J. 2003;21(3):502-508. doi: 10.1183/09031936.03.00048102 / PubMed: PMID 12662009
- Mellies U, Goebel C. Optimum insufflation capacity and peak cough flow in neuromuscular disorders. Ann Am Thorac Soc. 2014;11(10):1560-1568. doi: 10.1513/AnnalsATS.201406-264OC / PubMed: PMID 25384211
- Kikuchi K, Satake M, Terui S, Kimoto Y, Iwasawa S, Furukawa Y. Cough peak flow with different mechanically assisted coughing approaches under different conditions in patients with neuromuscular disorders. Physical Therapy Research. 2019;22(2):58-65. doi: 10.1298/ptr.E9978
- 日本呼吸器学会. NPPV(非侵襲的陽圧換気療法)ガイドライン(改訂第 2 版). 2016. https://www.jrs.or.jp/publication/file/NPPVGL.pdf
- NSW Health, Sydney Children’s Hospitals Network. Mechanical Insufflation-Exsufflation (MI-E) use in Physiotherapy. Guideline No: 2020-130 v2.0. 2025. https://resources.schn.health.nsw.gov.au/policies/policies/pdf/2020-130.pdf
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



