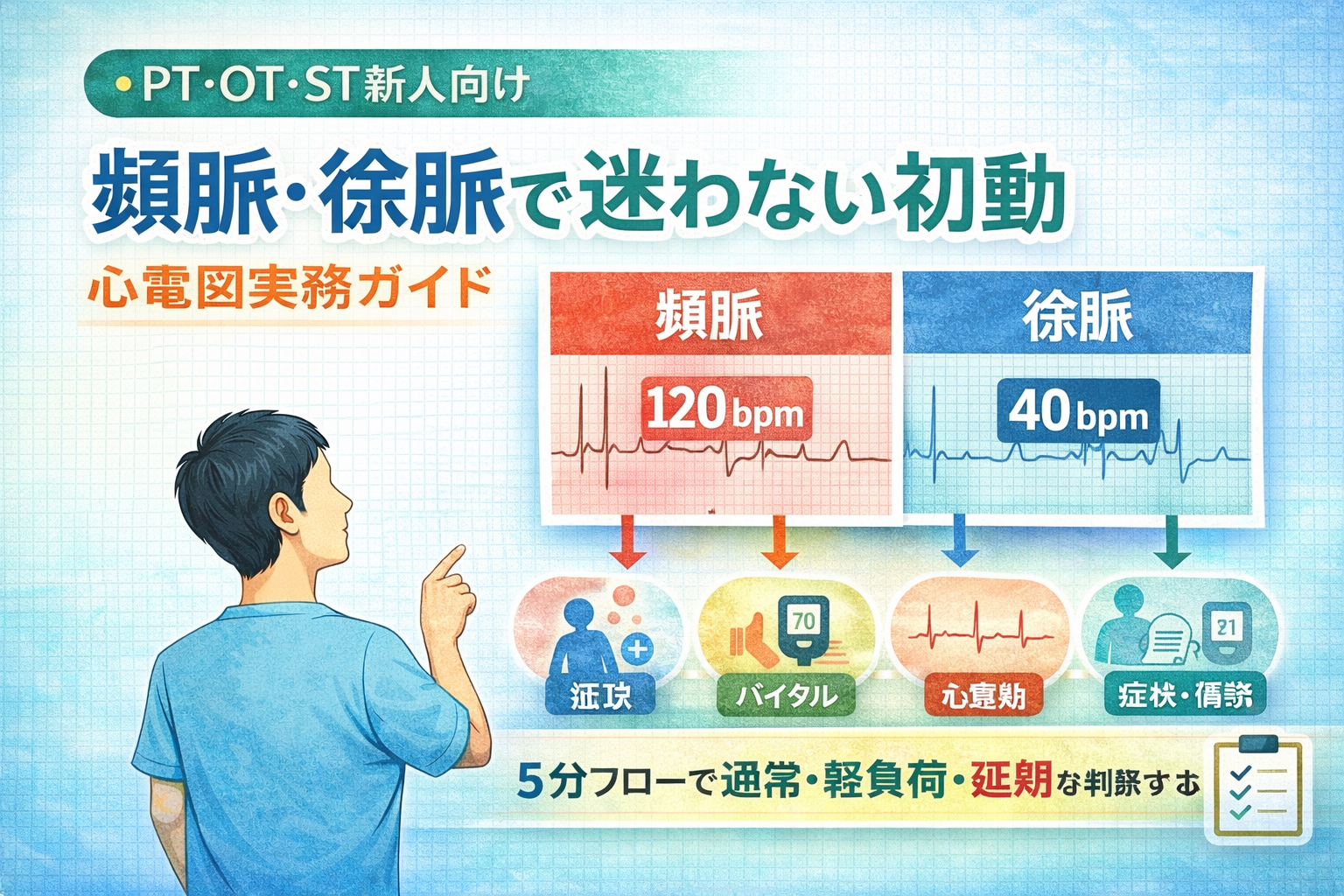
結論|頻脈・徐脈は「原因の断定」より「当日介入の安全判断」を先にそろえると新人教育が進みます
頻脈・徐脈の場面で新人が止まりやすい理由は、波形の鑑別に意識が向きすぎて「今日のリハをどうするか」が決められないことです。実務では診断を確定するより、危険サインを拾って安全に介入判断し、必要時に相談へつなぐことが重要です。
まずは「症状確認 → バイタル再測定 → 心電図(リズム / QRS / ST-T )確認 → 3 区分判断(通常 / 軽負荷 / 延期) → 記録と相談」を固定しましょう。心拍数の数字だけで決めず、症状と循環動態(血圧・ SpO2 )の整合を取ると判断が安定します。
同ジャンルを最短で回遊(おすすめ)
迷ったときの戻り先(新人向けの確認順)を先に押さえてから、各論に進むと学習が速くなります。
新人 PT の臨床ガイド(総論)を見る
関連:心電図の 5 分フロー(総論)
関連:ST 変化の介入判断
新人向け 5 分フロー|頻脈・徐脈で迷ったらこの順で確認
頻脈・徐脈の初動では「順番の固定」が最重要です。最初に症状と全身状態を確認し、次にバイタルと心電図の整合を取ることで、過負荷や見落としを防ぎやすくなります。
以下の手順を 1 セットとして運用し、迷ったら安全側へ倒して相談するルールを徹底してください。
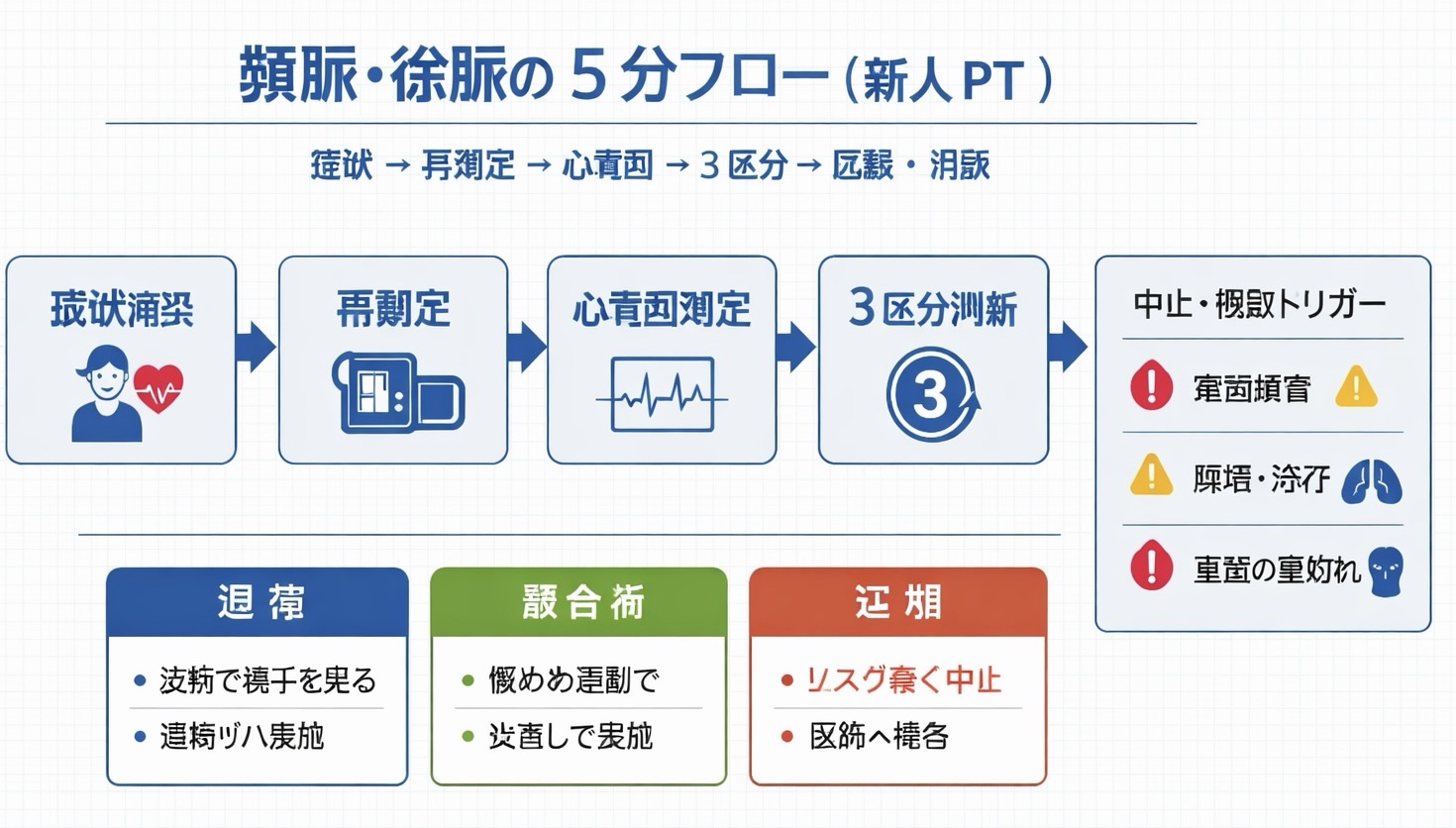
- 症状を確認する(胸痛、呼吸苦、めまい、冷汗、意識変化)
- バイタルを再測定する(心拍数、血圧、 SpO2 、呼吸数)
- 心電図でリズム(規則性)と QRS 幅、ST-T 変化を確認する
- 当日介入を「通常 / 軽負荷 / 延期」で判断する
- 所見・判断・対応を記録し、必要時すぐ相談する
頻脈・徐脈の早見表|PT がまず見るポイント
頻脈と徐脈は、心拍数だけで危険度を決めないことが重要です。同じ心拍数でも、症状・血圧・既往・薬剤・経時変化で対応は変わります。
新人教育では「何を見て、どこで止めるか」を明確にすると判断の再現性が上がります。下表は初動に必要な最小比較です(施設基準や医師指示がある場合は必ず優先してください)。
| 項目 | 頻脈でまず確認 | 徐脈でまず確認 | 当日介入への反映 |
|---|---|---|---|
| 症状 | 動悸、呼吸苦、胸部不快、冷汗 | ふらつき、倦怠感、意識低下 | 症状ありは軽負荷〜延期を優先 |
| 血圧 | 低下や変動の大きさ | 低下、脈圧低下 | 循環不安定なら延期・相談 |
| リズム | 不規則性、急な変化 | 規則性、房室伝導異常の疑い | 異常疑いで単独判断しない |
| QRS / ST-T | QRS 拡大、ST-T 変化の有無 | QRS 変化、ST-T 変化の有無 | 変化ありは中止含め相談優先 |
| 経時変化 | 安静で改善するか | 活動で悪化するか | 改善乏しければ延期を検討 |
| よくある背景(例) | 疼痛、発熱、脱水、不安、貧血、感染など | 薬剤( β 遮断薬など)、迷走神経反射、低体温、伝導障害の疑いなど | 「原因の断定」より、まず安全側の区分と相談を固定 |
当日判断テンプレ|通常・軽負荷・延期の 3 区分
頻脈・徐脈の教育で効果が高いのは、判断区分を固定することです。波形の説明だけで終わらせず、必ず当日方針(通常 / 軽負荷 / 延期)まで書く運用にしてください。
「通常」に寄せるより、迷ったら「軽負荷または延期+相談」を基本にすることで、急変リスクを下げやすくなります。
| 区分 | 判断の目安 | 実施の要点 | 記録例(要約) |
|---|---|---|---|
| 通常 | 症状なく循環動態が安定、所見も大きな変化なし | 既定プログラム実施、通常観察 | 症状・バイタル安定のため通常実施 |
| 軽負荷 | 軽症状あり、または所見に注意点あり | 強度・時間を下げ、休息と再測定を増やす | 頻脈(徐脈)傾向のため軽負荷で実施 |
| 延期 | 症状増悪、血圧低下、危険所見の疑い | 介入見合わせ、速やかに相談 | 安全性優先で本日延期、医師へ報告 |
現場の詰まりどころ|「判断が揺れるポイント」を先に固定すると止まりません
頻脈・徐脈で詰まりやすいのは「心拍数が高い(低い)=中止」と短絡してしまうことです。実務では、症状と循環動態のセットで評価し、再測定で「持続」か「改善」かを確認してから区分判断へ進むと迷いが減ります。
チーム内で共通化しやすい導線を 3 本だけ固定します(リンクは必要最小限)。
- まず確認:新人向け 5 分フロー
- つまずき回避:よくある失敗( NG パターン)
- 頻脈・徐脈以外のバイタルも含めて迷うとき:バイタル変化の初動(新人向け)
中止・相談トリガー|先に決めると見落としが減る
現場で重要なのは「どこで止めて誰に相談するか」を共通化することです。トリガーが曖昧だと、同じ所見でも対応がぶれ、教育と安全管理の両方が不安定になります。
下表は実務で使いやすい最小トリガーです。施設の基準があれば置き換えて運用してください。
| トリガー | その場の対応 | 報告でそろえる要点 |
|---|---|---|
| 胸痛、強い呼吸苦、冷汗、意識変化を伴う | 介入中止(延期)し、速やかに相談 | 症状の内容・出現時点、血圧、 SpO2 、心拍数、心電図の変化 |
| 再測定で心拍異常が持続し、改善傾向が乏しい | 軽負荷に切替または延期を検討 | 再測定の時刻、前回値との差、安静での反応 |
| 血圧低下や SpO2 低下を伴う | 安全側で延期、必要時に緊急対応 | バイタル推移(前後)、体位、酸素条件、症状の有無 |
| 新規の不規則リズム、明らかな波形変化を疑う | 単独判断を避け、早めに相談 | リズム(規則性)、 QRS 、ST-T の所見、発生タイミング |
| 通常 / 軽負荷 / 延期が決められない | 迷った時点で相談(軽負荷ではなく一旦止める) | 迷った理由(症状 / バイタル / 心電図 / 経時変化)を 1 行で要約 |
よくある失敗|初動が遅れる NG パターン
新人教育でよくある失敗は、心拍数の数字だけで対応を決めることです。症状や血圧との照合が抜けると、過小評価にも過大評価にもつながります。
初動を早くするには、確認順・相談トリガー・記録様式をセットで標準化することが有効です。
| 失敗 | 起きる理由 | 対策 |
|---|---|---|
| 心拍数だけで判断する | 症状・血圧確認が後回し | 症状 → バイタル → 心電図の順を固定 |
| 再測定せず継続する | 改善傾向の確認不足 | 軽負荷時は再測定(時刻)をルール化 |
| 相談が遅れる | 相談トリガーが曖昧 | 中止・相談条件を表で共有し、誰でも同じ基準にする |
| 波形だけ見て症状を聞かない | 「心電図=正解探し」になりやすい | 胸痛・呼吸苦・冷汗・意識変化を先に確認する |
| 前回値(ベースライン)を見ない | 「その人の普段」が不明 | 前日・直近・安静時の値と比較して経時変化で判断する |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 頻脈なら必ずリハ中止ですか?
A. 必ずしも中止とは限りません。症状・血圧・ SpO2 ・心電図所見を合わせて判断し、循環動態が安定していれば軽負荷で実施可能な場合もあります。迷う場合は安全側で「延期+相談」を優先します。
Q2. 徐脈で症状がなければ通常実施してよいですか?
A. 無症状でも、急な変化や血圧低下がないかを必ず確認します。前回値(ベースライン)や経時変化で懸念があれば、軽負荷または延期を含めて判断し、必要時に相談します。
Q3. 相談のタイミングが分かりません。
A. 胸痛、強い呼吸苦、意識変化、血圧低下、 SpO2 低下、波形の新規変化がある場合は早めに相談します。判断に迷う時点で相談する運用を「トリガー表」で明文化すると安全です。
Q4. 記録は何を書けばよいですか?
A. 「所見(症状・バイタル・心電図)→当日区分(通常 / 軽負荷 / 延期)→対応(再測定・相談)」を 1 セットで残すと、申し送りで使いやすくなります。
Q5. 介入中に心拍数が上がった(下がった)ときはどうしますか?
A. まず症状を確認し、休息を入れて再測定します。改善傾向が乏しい、血圧や SpO2 に変化がある、波形変化を疑う場合は「延期+相談」に切り替えます。
次の一手|今日からできる運用
まずは 1 週間、頻脈・徐脈が出た症例で「 5 分フロー」と「 3 区分(通常 / 軽負荷 / 延期)+相談」の記録を徹底してください。これだけで新人の初動速度と報告品質が安定します。
次に、判断の精度を上げるために「読み方(総論)→各論(使い分け)」の順で復習すると、現場での再現性が高まります。
- A(全体像):12 誘導心電図の読み方(新人向け)
- B(すぐ実装):リハ中止基準(判断の目安)
運用を整えたあとに、職場環境の詰まりも点検しておきましょう
教育体制・記録文化・人員配置などの詰まりは、個人の頑張りだけでは解決しにくい領域です。無料チェックシートで「どこが詰まっているか」を先に見える化すると、改善の優先順位が決めやすくなります。
無料チェックシートを確認する参考文献
- Panchal AR, Bartos JA, Cabañas JG, et al. Circulation. 2020;142(16_suppl_2):S366-S468. doi: 10.1161/CIR.0000000000000916
- Kusumoto FM, Schoenfeld MH, Barrett C, et al. Circulation. 2019;140(8):e382-e482. doi: 10.1161/CIR.0000000000000628
- Page RL, Joglar JA, Caldwell MA, et al. Circulation. 2016;133(14):e506-e574. doi: 10.1161/CIR.0000000000000311
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下