脳卒中×高齢者の VR リハは「どこから始め、どこで止めるか」で決まる
脳卒中の VR リハビリは、通常リハの代わりに入れる “ 最新機器 ” ではなく、課題指向の反復を増やすための補助枠です。特に高齢者では、効果の有無そのものよりも、酔い・ふらつき・認知疲労を避けながら続けられる設定を作れるかで実装の成否が分かれます。
このページで答えるのは、脳卒中の高齢者に VR をどう安全に導入し、どう 1 セッションを回すかです。一方で、機器全体の総論や在宅遠隔運用の詳細は親記事・兄弟記事に譲り、本記事では「適応判断 → 中止基準 → 最小テンプレ」に絞って、現場で迷わない形に整理します。
結論|VR は「追加の反復枠」。高齢者は非没入・座位・短時間から始める
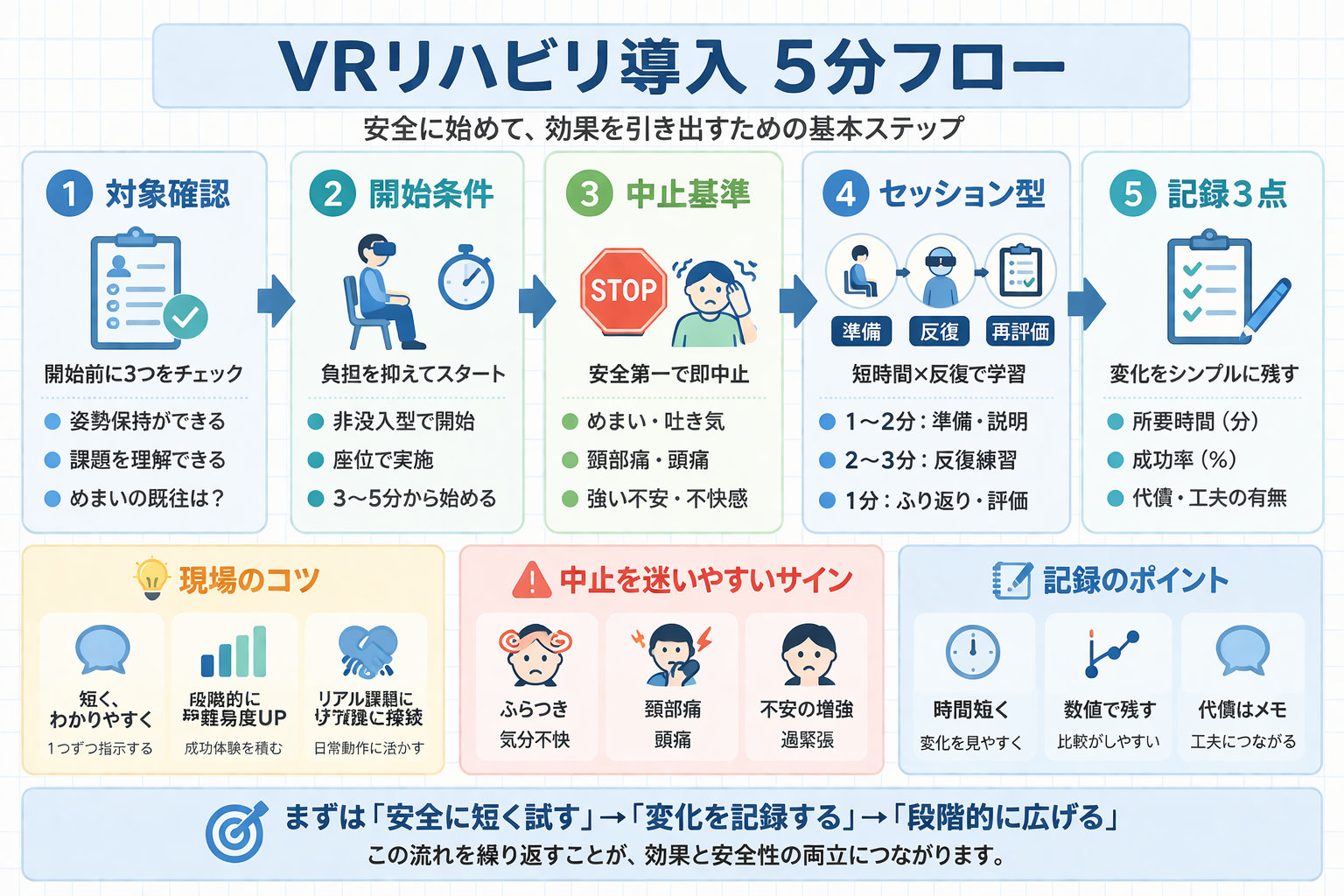
結論はシンプルで、 VR は通常リハを置き換えるより、通常リハに追加して反復量を増やす使い方のほうが現実的です。上肢なら到達・把持・操作、バランスなら荷重移動・方向転換のように、狙いを 1 つに絞ると、評価と記録がぶれにくくなります。
高齢者では、最初から HMD 立位で負荷を上げるより、非没入型 → 座位 → 3〜5 分で成功体験を作るほうが継続しやすいです。まず「安全に続く条件」を固定し、そのあとに時間・難度・姿勢を少しずつ上げます。
どの VR から始めるか|没入感より「課題が回るか」で選ぶ
VR は大きく「没入型( HMD )」「非没入型(モニタ)」「ゲーム / エクサゲーム」に分けて考えると選びやすいです。高齢者では没入度が高いほど注意を引きやすい一方、酔い・頸部負担・姿勢制御の乱れも出やすいため、最初は安全管理しやすい方式から入るのが基本です。
導入初期に優先すべきなのは、臨場感ではなく反復が止まらないことです。目的が上肢の反復や座位バランスなら非没入型が合わせやすく、参加意欲が落ちやすい症例でのみ HMD を段階的に検討すると失敗が減ります。
スマホでは表を横スクロールできます。
| タイプ | 強み | つまずき | 向く場面 | 最初の一手 |
|---|---|---|---|---|
| 没入型( HMD ) | 注意を引きやすく参加意欲が出やすい | 酔い/頸部負担/姿勢不安定 | 参加が落ちやすい症例の短時間導入 | 座位・ 3〜5 分・視覚刺激少なめ |
| 非没入型(モニタ) | 安全管理しやすく反復を回しやすい | 単調で飽きやすい | 上肢・バランスの導入初期 | 座位開始、立位は手すり+近接見守り |
| ゲーム / エクサゲーム | 継続しやすく自主練につなげやすい | 代償が増えやすい | 自主練・在宅の運動量確保 | 代償の基準を先に決める |
何が伸びやすいか|VR 単独より「通常リハ+追加の反復」でみる
エビデンスの読み方は「VR が通常リハに勝つか」より、VR で何の反復量を増やせるかに寄せたほうが臨床に落としやすいです。腕機能や活動制限では上乗せが示される一方、歩行速度や長期効果は一貫せず、介入量・対象・機器の違いも大きい点は外せません。
つまり、 VR を入れる理由は “ 新しいから ” ではなく、単調で止まりやすい反復を続けやすくするためです。評価は「今日は何を増やすか」を 1 行で決め、同条件で所要時間・成功率・代償を見返す形にしておくと、次回調整につながります。
どこで止めるか|酔い・ふらつき・認知疲労を先に決める
高齢者の VR が止まりやすいのは、効果がないからではなく、不快体験が 1 回でも起きると次回につながりにくいからです。導入前に中止基準を決め、本人・家族・スタッフで共有しておくと、「今日は続ける / 止める」の判断がぶれません。
ここでの基準は絶対禁忌の一覧ではなく、現場での安全設計の目安です。施設ルールと主治医判断を前提に、酔い・頸部痛・強い不安・姿勢保持の破綻が出た時点で早めに切り替える運用にしておくと、継続率が上がります。
スマホでは表を横スクロールできます。
| 区分 | 目安 | 止める理由 | 最初の対策 | 記録 |
|---|---|---|---|---|
| 向く | 見守り下で姿勢保持できる/課題理解が保てる | 反復が回りやすい | 狙いを 1 つ、短時間で成功体験を作る | 開始前状態・所要時間・成功率 |
| 慎重 | めまい既往/頸部痛/注意が散る/疲労が強い | 酔い・転倒・認知疲労が出やすい | 非没入型・座位・休憩固定で始める | 酔い( 0〜10 )・中断理由・代償 |
| 中止(要相談) | 強い酔いが反復/立位安全確保が困難/不安が増強 | 継続不能・事故リスクが高い | 通常リハへ切替、難度を下げて再設計 | 中止理由・代替案・再開条件 |
どう回すか| 1 セッションを「準備 → 反復 → 再評価」に固定する
VR はメニューが多いぶん、運用が自由すぎると “ やっただけ ” で終わります。そこで、 1 セッションの型を固定します。準備で安全と狙いをそろえ、反復で成功率を見ながら小刻みに難度調整し、最後に短い再評価を入れるだけで、次回の設定がかなり決めやすくなります。
最初は 10〜20 分で十分です。大事なのは長くやることではなく、成功が続く範囲で回数を稼ぎ、翌回へつながる記録を残すことです。反復量と代償が両方見えると、 VR を通常リハへ橋渡ししやすくなります。
スマホでは表を横スクロールできます。
| ブロック | 目安 | やること | コツ | 記録 |
|---|---|---|---|---|
| 準備 | 3〜5 分 | 疲労・疼痛・めまい確認/狙いを 1 つに絞る | 「今日は到達精度」など 1 行で言語化 | 開始前の状態 |
| 反復 | 8〜15 分 | 成功しやすい難度から開始し少しだけ上げる | 失敗が続く前に戻す | 成功率・回数・中断 |
| 再評価 | 2〜3 分 | 同条件で所要時間・代償・疲労を確認 | 次回に上げる / 下げるを一文で残す | 調整方針 |
現場の詰まりどころ|止まる原因を先に潰す
VR が止まる原因は、「目的が曖昧」「難度が合わない」「中止基準が曖昧」「記録がない」の 4 つに集約しやすいです。ここでは、導入後に崩れやすいポイントと回避チェックを先に置きます。細かな制度論や機器比較より、まずはこの 4 点を固定するほうが再現性は上がります。
・よくある失敗へ
・回避の手順 / チェックへ
・関連(同ジャンル):テレリハビリ運用の型(在宅継続・見守り・記録)
よくある失敗
- 狙いが複数:上肢もバランスも同時にやって、何が伸びたか分からなくなる
- 難度が高すぎる:失敗が続いて、疲労や酔いが先に出る
- 立位で見守り不足:ふらつきが出た時に、切り替えが遅れる
- 代償が増える:健側優位や体幹代償が強まり、狙いが外れる
- 記録がない:次回の難度調整ができず、毎回リセットになる
回避の手順 / チェック
- 狙いは 1 つ:上肢(到達 / 把持 / 操作)か、バランス(荷重移動 / 方向転換)かを先に決める
- 最初は座位・短時間: 3〜5 分で “ 成功する体験 ” を作る
- 中止基準を宣言:めまい・吐き気・強い不安・頸部痛は即中断する
- 難度は小刻み:成功率が落ちたらすぐ戻し、失敗を引っ張らない
- 記録は 3 点:所要時間 / 成功率 / 代償の 3 点だけは毎回残す
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
在宅へ広げてよいか|座位・見守り・記録が揃う場面に絞る
在宅で VR を使う場合は、院内よりも安全確保が難しいため、座位中心・見守りあり・記録を残せる場面に絞るのが基本です。とくに導入初期は、立位課題や没入度の高い課題を無理に持ち込まず、「安全に継続できる自主練」を優先します。
記録は「所要時間 / 成功率 / 代償」の 3 点だけでも十分です。この 3 点が揃うと、対面フォローでも遠隔フォローでも、次回に上げるか下げるかを説明しやすくなります。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 高齢者でも VR は安全に使えますか?
使えますが、最初から没入型( HMD )で立位を狙うと、酔い・ふらつきが出やすいです。非没入型 → 座位 → 短時間で開始し、中止基準(めまい・吐き気・頸部痛)を先に決めると安全性が上がります。
Q2. HMD とモニタ型はどちらから始めるべきですか?
導入初期は、一般に非没入型(モニタ)のほうが安全管理しやすいです。 HMD は参加意欲を引き出しやすい反面、酔い・頸部負担・姿勢不安定が出ることがあるため、座位・短時間から慎重に試します。
Q3. 週何回・何分が目安ですか?
まずは 10〜20 分で継続できる枠を優先します。慣れない段階で時間を伸ばすより、成功体験を積んで継続し、反復量を段階的に増やすほうが運用は安定します。
Q4. 酔い(サイバーシックネス)が出たらどうしますか?
中断し、座位・休憩で落ち着くか確認します。次回は、没入度を下げる、視覚刺激を弱める、時間を短くするなどで調整します。無理に慣らすより、安全に続く設定を優先してください。
Q5. 立位でやってもよいですか?
可能ですが、導入初期は座位から始め、立位は手すり・近接見守りを前提にします。ふらつきや注意低下が出る場合は、課題難度を下げるか座位に戻して、まず反復量を確保するほうが安全です。
次の一手|全体像をつかむ → 在宅運用までつなげる
- 全体像をつかむ:脳卒中テクノロジー活用( VR / ロボ歩行 / 刺激 / テレリハ )
- 在宅運用までつなげる:テレリハビリ運用の型(適応・安全・評価・記録)
参考文献
- Laver KE, Lange B, George S, et al. Virtual reality for stroke rehabilitation. Cochrane Database Syst Rev. 2025;6(6):CD008349. DOI: 10.1002/14651858.CD008349.pub5 / PubMed: 40537150
- Schaumburg M, Imtiaz A, Zhou R, et al. Immersive virtual reality for older adults: Challenges and solutions in basic research and clinical applications. Ageing Res Rev. 2025;109:102771. DOI: 10.1016/j.arr.2025.102771 / PubMed: 40373984
- Li Y, Shiyanov I, Muschalla B. Assessing cybersickness in a Virtual Reality intervention among older adults living in nursing homes: a feasibility study. Disabil Rehabil Assist Technol. 2025;20(7):2339-2347. DOI: 10.1080/17483107.2025.2503909 / PubMed: 40357987
- Cieślik B, et al. Virtual Reality Exergaming in Outpatient Stroke Rehabilitation: A Scoping Review and Clinician Roadmap. J Clin Med. 2025;14(20):7227. DOI: 10.3390/jcm14207227 / PubMed: 41156097
- 大門恭平, 濱嶋真弘, 緒方練人, 他. リハビリテーション治療におけるバーチャルリアリティの活用. リハビリテーション医学. 2022;59(4):360-365. DOI: 10.2490/jjrmc.59.360
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



