EIH(運動誘発性疼痛抑制/運動誘発性鎮痛)とは?
まずは「安全 → 処方 → 記録 → 再評価」の全体像を押さえると、EIH の運動処方が迷いません
運動療法ハブで全体像を見る
関連:疼痛評価ハブ(運用の入口)
代表子:EIH 非反応・逆反応の分岐プロトコル
結論:EIH( exercise-induced hypoalgesia )は、運動の直後に「同じ刺激でも痛みを感じにくくなる」反応です。運動器慢性疼痛に対する運動療法では、EIH を鎮痛の土台として捉えると、運動の部位・強度・時間を “ その日の反応 ” に合わせて組み替えやすくなります。
一方で慢性疼痛では反応のばらつきが大きく、抑制系の効率低下や中枢感作、恐怖回避・カタストロフィなどの影響で EIH が減弱・消失し、場合によっては運動後痛(フレア)が前に出ます。本記事は、最小有効量 → 直後に反応確認 → 段階的に漸増の型で、EIH を臨床の運動処方に落とし込む実務ガイドです。
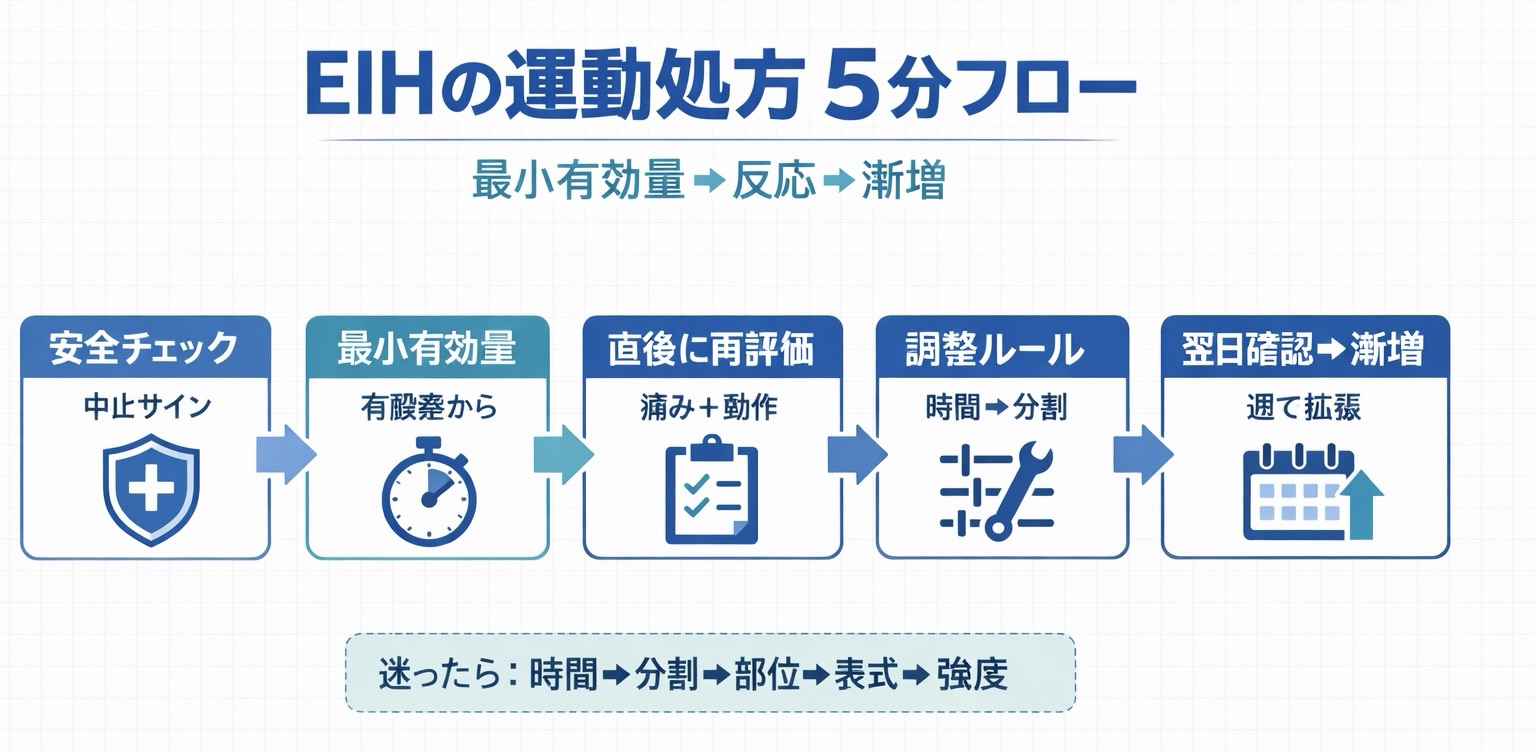
図解:EIH の運動処方 5 分フロー
迷ったら「最小有効量 → 直後反応 → 調整 → 翌日確認 → 漸増」の順番を固定すると、手戻りが減ります。
ダウンロード:EIH 記録シート(A4)
チーム共有と再評価をそろえるために、A4 1 枚で「固定項目 → 運動処方 → 直後反応 → 翌日反応」を並べた記録シートです。カンファ前の整理にも使えます。
ver. 2026-03-04(A4 / 1 ページ)
プレビューを見る(PDF)
EIH のメカニズムと疼痛抑制効果(要点)
EIH は単一機序では説明できません。臨床で押さえる要点は、①下行性疼痛抑制系( PAG–延髄–脊髄 )の賦活、②内因性オピオイド/エンドカンナビノイド放出、③セロトニン・ノルアドレナリンの調節、④痛みの時間的加重( wind-up )の低下、⑤不快感への認知的再評価、の “ 複合 ” と捉えることです。
慢性疼痛では、抑制系の “ 効き ” が落ちている、痛みに注意が集まりやすい、運動への恐怖が強い、といった条件で EIH が出にくくなります。初期は非疼痛部位の有酸素や低~中強度から入り、運動直後の反応(痛み・動作・安心感)を確認しながら処方を作ると安全です。
エビデンスに基づく“最小有効量”の目安
研究間で処方は多様ですが、臨床転用しやすいパラメータ(時間・強度・回数)を表に整理します。基本は安全域で 1 セット → 直後に反応を再評価 → 必要なら 2 セット目です。
微調整は “ 時間 → 強度 → 回数 ” の順で行い、痛み増悪があれば様式・部位の切替を優先します(強度を上げる前に、分割や休息、非疼痛部位への変更を先に検討します)。
| 運動様式 | 初期プロトコル | 期待される EIH | 注意点 |
|---|---|---|---|
| 有酸素(歩行/自転車) | RPE 12–14(会話可能・痛み増悪なし)で 10–20 分、または 4–6 分 × 2 | 局所・遠隔とも効果。強度 ↑ で効果 ↑ だが過用に注意 | 痛みが強い日は 5–10 分の分割で開始 |
| 動的レジスタンス | 30–50% 1RM / 2–3 セット / 8–12 回 | 小~中等度の EIH | 疼痛部位は可動域内でフォーム優先 |
| 等尺性収縮 | 30–60 秒 × 3 セット(痛部は回避またはサブ痛) | 健常では出やすいが、慢性疼痛では反応差が大きい | 痛み ↑ ならモード変更(有酸素へ) |
| PNF/レジスタンス(筋痛症など) | 低負荷・高反復でリズミカルな協調を強調 | 筋筋膜痛で有望とされる所見 | トリガー誘発は回避 |
EIH をリハビリに活かす臨床実装:初回~ 6 週の処方テンプレ
初回は「非疼痛部位の有酸素( RPE 12–13 / 10–15 分 )」から開始し、直後に痛み( NRS )と機能課題(例:立ち上がり、歩行、上肢課題)を再評価します。反応が良ければ、同条件で自宅も 2–3 回/週に広げ、まずは“ 再現性のある 1 パターン ”を作ります。
そのうえで 2 週目以降に動的レジスタンスを 1~2 メニュー追加し、6 週で “ 有酸素 90–150 分/週+全身レジスタンス 2 回/週 ” を目標に漸増します。反応が乏しい場合は、強度を上げる前に部位・様式・分割で調整し、教育(運動の安全性と進め方)を併用します。
| 期間 | ねらい | 推奨メニュー | その場で確認する反応 |
|---|---|---|---|
| 初回 | 安全域で “ 効く型 ” を作る | 非疼痛部位の有酸素( RPE 12–13 / 10–15 分 ) | 運動直後の NRS、動作のしやすさ、安心感(続けられそうか) |
| 1–2 週 | 再現性と自己管理を獲得 | 同条件を 2–3 回/週、必要なら分割( 4–6 分 × 2 ) | “ 翌日 ” の痛み増悪(フレア)の有無、活動量の変化 |
| 3–6 週 | 全身負荷へ拡張し、生活へ汎化 | 有酸素の総量を増やしつつ、全身レジスタンスを追加(週 2 回) | 運動の自己効力感、恐怖回避の変化、週単位の機能改善 |
現場の詰まりどころ:EIH が出ない/運動後痛が増えるとき
慢性疼痛では「EIH が出ない」だけでなく、「運動後痛(フレア)が前に出る」ことがボトルネックになります。ここは “ 強度を上げる/根性で続ける ” ではなく、刺激の質と量を組み替えるほうが成功率が上がります。
よくある失敗
失敗は “ 知識不足 ” ではなく、反応確認を飛ばして処方だけを変えることで起きます。まずは「最小有効量」「直後反応」「翌日反応」の 3 点を固定し、変える変数は 1 つに絞ります。
| よくある失敗 | 起こりやすい背景 | 対策(現場でやること) |
|---|---|---|
| 初回から強度を上げすぎる | 「効かせたい」意識が先行し、反応確認を飛ばす | まずは最小有効量で 1 セット。直後の NRS と動作で “ 効く型 ” を固定 |
| 痛い部位にこだわり過ぎる | 局所の痛みに注意が集中し、恐怖回避が強い | 非疼痛部位の有酸素から開始し、安心感が出てから局所へ段階移行 |
| フレア後も同じ処方を続ける | 患者も治療者も “ 調整ルール ” が曖昧 | 時間を短く・分割へ。強度を下げ、休息を増やし、様式を切替 |
| 評価が運動前だけで終わる | 運動直後の反応を見ていない | 運動直後に NRS と機能課題を必ず再評価し、次回処方の根拠にする |
回避手順(調整ルール)
フレアを “ 中止 ” ではなく “ 調整 ” で戻すために、切り替え順を固定します。迷ったら下の順で 1 つだけ変え、直後反応と翌日反応で判定します。
- 時間を短くする(例:10 分 → 5 分)→ うまくいけば分割へ
- 分割する(例:4–6 分 × 2)→ “ 後半で崩れる ” ケースに有効
- 部位を切り替える(痛部 → 非疼痛部位)→ 安心感を先に作る
- 様式を切り替える(等尺 → 有酸素、または動的 → 有酸素)
- 強度を 1 段階だけ下げる( RPE 12–13 → 11–12 )
禁忌・中止基準(OK/NG 早見)
運動開始の可否は「安静時痛・炎症所見・全身状態」の 3 観点で判断します。軽度の痛みや局所の腫脹のみであれば、低強度・短時間・分割での導入が目安です。
鋭い痛みや神経症状の悪化、めまい・動悸・強い夜間痛などの全身サインがあれば中止し、再評価や医師への連絡を優先します。
| 項目 | OK | NG(中止/医師連絡) |
|---|---|---|
| 安静時痛 | NRS ≤ 3 | NRS ≥ 7、夜間痛の悪化 |
| 炎症所見 | 軽度・局所のみ | 著明な腫脹/熱感、発熱を伴う |
| 運動中症状 | 筋疲労、軽い張り | 鋭い痛み、神経症状の悪化 |
| 全身状態 | 軽微な倦怠 | めまい、動悸、息切れ増悪、冷汗 |
臨床のコツ(反応が出にくい時)
反応が出にくい時は “ 強度を上げる ” より先に、安全にできる条件へ寄せるのが近道です。①非疼痛部位の有酸素から始める、②強度を RPE 11–12 まで下げる、③セット間の休息を十分に取る、④好きな運動様式を優先する、⑤教育(運動の安全性と “ 調整ルール ”)を併用する、⑥その日の “ 最小有効量 ” で止める、の 6 点を徹底します。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
EIH(疼痛抑制)が出たかどうかは、現場でどう確認しますか?
運動の直後に「痛み( NRS )」と「簡単な機能課題(立ち上がり、歩行、上肢課題など)」を再評価し、運動前と同条件で比較します。数値が下がることだけを追うのではなく、動作のしやすさや安心感(続けられそうか)も合わせて確認すると、処方調整が回りやすくなります。
慢性疼痛で EIH が弱い/出ないのは、なぜですか?
抑制系の効率低下や中枢感作に加え、恐怖回避やカタストロフィなどの心理要因で “ 痛みに注意が集まりやすい状態 ” になると、EIH が出にくくなります。強度を上げるより先に、非疼痛部位・分割・休息・様式変更で “ 安全にできる条件 ” を作るのが現実的です。
運動後痛(フレア)が出た場合は、運動を中止すべきですか?
フレアの強さと持続、全身サイン(めまい・動悸など)、神経症状の悪化がないかで判断します。多くは “ 中止 ” ではなく “ 調整 ” が必要です。時間を短くして分割にし、強度を下げ、休息を増やし、様式や部位を切り替えて再開します。
有酸素と筋トレ、どちらを優先しますか?
初期は再現性を作りやすい “ 低~中強度の有酸素 ” を優先し、EIH の反応確認と自己管理ができてから、全身の動的レジスタンスを少量追加するのが安全です。どちらも “ 最小有効量 ” を守り、反応のフィードバックで漸増します。
次の一手(行動)
「全体像 → すぐ実装」の順で回すと、処方調整が速くなります。
- A(全体像):運動療法ハブ
- B(すぐ実装):EIH 非反応・逆反応の分岐プロトコル
参考文献(主要)
- Wewege MA, Jones MD. Exercise-Induced Hypoalgesia in Healthy Individuals and People With Chronic Musculoskeletal Pain: A Systematic Review and Meta-Analysis. J Pain. 2021;22(1):21–31. https://doi.org/10.1016/j.jpain.2020.04.003
- Vaegter HB, Jones MD. Exercise-induced hypoalgesia after acute and regular exercise: experimental and clinical manifestations and possible mechanisms. Pain Rep. 2020;5(5):e823. https://doi.org/10.1097/PR9.0000000000000823
- Tomschi F, et al. Hypoalgesia after aerobic exercise in healthy subjects: systematic review and meta-analysis. J Sports Sci. 2024;42(7):574–588. https://doi.org/10.1080/02640414.2024.2352682
- Pacheco-Barrios K, et al. Exercise-induced pain threshold modulation in healthy subjects: systematic review and meta-analysis. PLoS One. 2020;15(12):e0242947. PubMed
- Xu ZH, et al. Exercise-Induced Hypoalgesia Following Proprioceptive Neuromuscular Facilitation and Resistance Training in Myofascial Pain Syndrome. J Pain Res. 2022;15:3027–3041. PMC
- 矢吹 省司. 難治性慢性疼痛患者のリハビリテーション診療. リハビリテーション医学. 2021;58(2):186–191. https://doi.org/10.2490/jjrmc.58.186
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



