結論|12 誘導心電図は「誘導名の暗記」より「どの壁を見て、介入判断にどう返すか」を固定すると新人教育が進みます
12 誘導心電図の新人教育でつまずきやすいのは、誘導の位置関係を覚えても、当日の介入判断に結びつかないことです。PT・OT・ST の実務では、診断名を断定することよりも、危険サインを見逃さず、安全に実施可否を決めて相談へつなぐことが重要です。
運用の結論は「症状・バイタル → 誘導群(部位) → ST-T とリズム → 当日判断(通常/軽負荷/延期) → 記録と相談」の 5 手順を固定することです。新人には“読む”より先に“返し方(判断と言語)”を揃えると、報告品質が一気に安定します。
新人向け 5 分フロー|12 誘導を実務で使う確認順
12 誘導は「どこを見ているか」を先にそろえると、読み取りが一気に安定します。逆に、誘導を 1 本ずつ眺めるだけだと、所見が点在して判断に結びつきません。まずは誘導群で“部位”を捉え、症状・バイタルと照合する流れを固定しましょう。
以下の 5 手順を毎回同じ順で確認し、迷ったら安全側で相談する運用にしてください(新人の報告は「順番が同じ」だけで伝わりやすくなります)。
- 症状・バイタルを先に確認する(胸痛、呼吸苦、血圧、SpO2 など)
- 誘導群で部位を確認する(下壁/側壁/前壁/中隔)
- ST-T 変化とリズム異常の有無を確認する
- 当日介入を「通常/軽負荷/延期」で判断する
- 所見・判断・相談対応を 1 セットで記録する
12 誘導の見方早見表|誘導群と担当部位を最短で覚える
新人教育では、まず「誘導群と部位」の対応を最小限で共有すると、読み取りの方向性がそろいます。詳細な病態鑑別は各論に委譲し、ここでは実務判断に必要な土台だけを扱います。
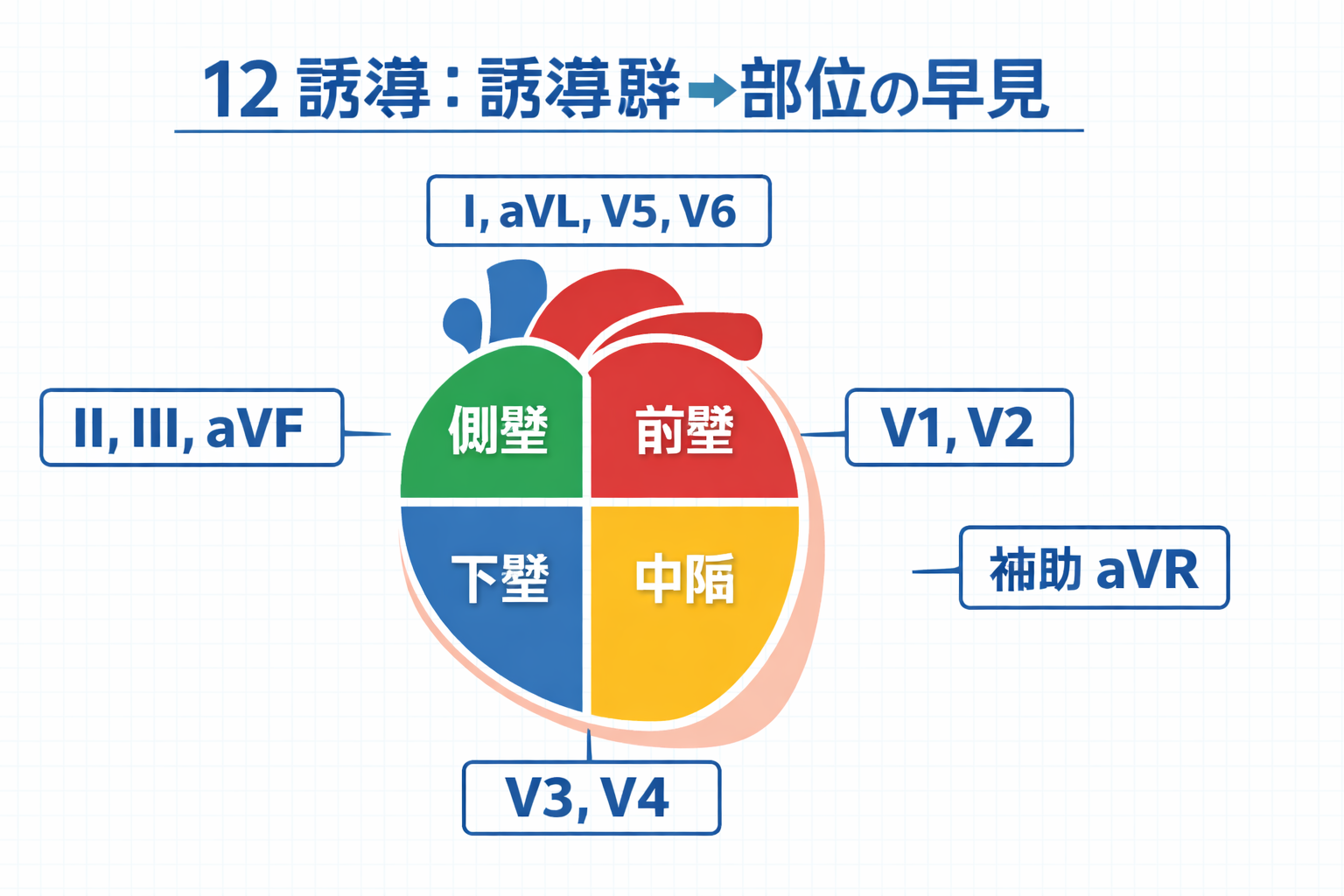
以下は教育カンファでそのまま使える最小マップです(表は横にスクロールできます)。
| 誘導群 | 主に見る部位 | まず確認する所見 | PT 実務での使い方 |
|---|---|---|---|
| II, III, aVF | 下壁 | ST-T 変化、症状との整合 | 離床可否・負荷量判断の初期材料 |
| I, aVL, V5, V6 | 側壁 | ST-T 変化、経時変化 | 運動中監視ポイントの設定 |
| V1, V2 | 中隔 | ST 変化、伝導異常の示唆 | 中止・相談トリガーの確認 |
| V3, V4 | 前壁 | ST-T 変化、症候の有無 | 当日実施区分(通常/軽負荷/延期) |
| aVR | 全体像補助 | 他誘導とのバランス | 単独で結論を出さず総合判断 |
実務の読み方|「部位→症状→判断」に翻訳する
12 誘導は読むこと自体が目的ではなく、当日の介入判断に翻訳することが目的です。新人には「どの部位で変化があり、症状・バイタルと一致するか」を確認し、最後に区分判断へ落とし込む流れを徹底してください。
ポイントは 2 つです。①“部位”で束ねて所見を集約する、②所見を単独で扱わず、症状・バイタル・経時変化の順で安全側に判断する、の 2 点を同じ言語で返せるようにします。
新人が迷いにくい「翻訳キー」
- 部位:どの誘導群(下壁/側壁/前壁/中隔)で変化を見たか
- 整合:胸部症状・呼吸苦・冷汗・血圧低下などと一致するか
- 経時:新規か、前回と同程度か(「新規+症候」は特に要注意)
当日判断テンプレ|通常・軽負荷・延期の 3 区分
教育効果を上げるには、判断の言語を統一することが有効です。12 誘導の所見を、毎回同じ 3 区分で記録するだけで、申し送りの質が安定します。
迷った症例は軽負荷または延期を選び、相談につなぐ方針を共有しましょう(「できる理由」より「止める理由」を先に揃えると安全管理が安定します)。
| 区分 | 判断の目安 | 実施の要点 | 記録例(要約) |
|---|---|---|---|
| 通常 | 症状なし、明らかな新規変化なし、バイタル安定 | 通常プログラム実施、定時観察 | 所見安定につき通常実施 |
| 軽負荷 | 注意所見あり、無症状または軽症状 | 低強度・短時間、再測定を増やす | 注意所見のため軽負荷で実施 |
| 延期 | 症候性変化、循環不安定、新規異常疑い | 中止して安静確保、速やかに相談 | 安全性優先で延期、医師へ報告 |
延期(中止・相談)に倒すトリガー(新人用)
- 胸痛・呼吸苦・冷汗・強い倦怠感など、症状がある
- 血圧低下、SpO2 低下、強い動悸など、バイタルが不安定
- 12 誘導で新規の ST-T 変化が疑われる(経時で悪化、症状と整合する など)
- 説明できない(迷う=安全側で相談)
現場の詰まりどころ|12 誘導教育で止まりやすい 3 点
12 誘導の教育が停滞する原因は、知識不足より運用不足です。確認順・相談トリガー・記録様式が揃っていないと、同じ所見でも対応が割れます。
まずは よくある失敗 と 当日判断テンプレ に戻れる導線を置き、数値(検査・バイタル)も含めて安全側で判断できるようにします。関連:生化学検査値ガイド(新人向け)
- 誘導名は知っているが、部位対応(誘導群)で迷う
- 波形所見と症状照合が弱く、判断が遅れる
- 所見と介入方針が記録で分離している
よくある失敗|新人が陥りやすい NG と修正
| NG パターン | 起きる理由 | 改善策 |
|---|---|---|
| 誘導を 1 本ずつ個別に見る | 部位で束ねる視点がない | 誘導群(下壁/側壁/前壁/中隔)で先に整理 |
| 心電図だけで判断する | 症状・バイタル照合が不足 | 症状 → バイタル → 波形(部位)の順を固定 |
| 相談が遅れる | 中止トリガーが曖昧 | 延期トリガーをチェックリスト化して共有 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 新人は 12 誘導をどこまで覚えるべきですか?
A. まずは誘導群と部位対応(下壁・側壁・前壁・中隔)を押さえ、症状・バイタルと照合して当日判断(通常/軽負荷/延期)へ落とし込めれば、実務上の第一段階として十分です。
Q2. aVR はどう扱えばよいですか?
A. aVR 単独で結論を出すのではなく、他誘導との関係で全体像を補助的に確認します。判断は必ず症状・バイタルを含めて総合的に行ってください。
Q3. 誘導で所見がばらつく場合、どう判断しますか?
A. ばらつく場合ほど、経時変化と症状照合が重要です。迷うケースは軽負荷または延期で安全側に倒し、速やかに相談する運用を徹底します。
Q4. 記録は何を残せば申し送りしやすいですか?
A. 「どの誘導群で変化を見たか」「症状・バイタル」「当日判断(通常/軽負荷/延期)」「相談対応」を 1 セットで残すと共有しやすくなります。
Q5. 波形が不自然に見えるとき、まず何を疑いますか?
A. 新規変化を疑う前に、電極ずれ・基線動揺・筋電図混入など“記録条件”の影響を確認します。そのうえで症状・バイタルと整合する場合は安全側に判断し、相談へつなぎます。
次の一手|今日からの実装手順
まずはカンファで「誘導群 → 部位 → 当日判断」の型を共有し、1 週間だけでも全症例で同じ記録フォーマットを使ってください。これで新人の報告品質が揃い、指導コストが下がります。
続けて読む(おすすめ):ST 変化の介入判断 / 頻脈・徐脈で迷わない初動対応
参考文献
- Kligfield P, Gettes LS, Bailey JJ, et al. Recommendations for the standardization and interpretation of the electrocardiogram: part I: the electrocardiogram and its technology. Circulation. 2007;115(10):1306-1324. doi: 10.1161/CIRCULATIONAHA.106.180200. PubMed PMID: 17322457.
- Wagner GS, Macfarlane P, Wellens H, et al. AHA/ACCF/HRS recommendations for the standardization and interpretation of the electrocardiogram: part VI: acute ischemia/infarction. J Am Coll Cardiol. 2009;53(11):1003-1011. doi: 10.1016/j.jacc.2008.12.016. PubMed PMID: 19281933.
- Thygesen K, Alpert JS, Jaffe AS, et al. Fourth Universal Definition of Myocardial Infarction (2018). Circulation. 2018;138(20):e618-e651. doi: 10.1161/CIR.0000000000000617. PubMed PMID: 30571511.
- Makita S, Yasu T, Akashi YJ, et al. JCS/JACR 2021 Guideline on Rehabilitation in Patients With Cardiovascular Disease. Circ J. 2022;87(1):155-235. doi: 10.1253/circj.CJ-22-0234. PubMed PMID: 36503954.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



