MNA-SF・MUST・GNRI の比較で何が決まる?
MNA-SF・MUST・GNRI の比較で決めたいのは、「誰に、どの入口を使うか」です。結論からいうと、高齢者主体なら MNA-SF、成人全般を広く拾うなら MUST、採血が回る高齢入院患者で優先順位づけまでしたいなら GNRI を追加する、の 3 本で整理すると迷いにくくなります。
このページで答えるのは、「 3 ツールを比べて最初の 1 本を選ぶこと」です。一方で、各尺度の採点手順を細かく覚えることや、GLIM の診断基準を深く追うことまでは扱いません。比較ページの役割を入口選択に絞ると、総論や各論の記事と競合しにくくなります。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくい、適切なアセスメントの見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
主要ツールの比較( 1 枚表 )
MNA-SF・MUST・GNRI は、似ているようで「対象」「必要データ」「判定の役割」が違います。まずはここだけ押さえると、比較ページとしての役割は十分です。迷ったときは「高齢者か」「採血があるか」「層別までしたいか」の 3 軸で見ると、選択がぶれにくくなります。
※ スマホでは表を横にスクロールできます。
| ツール | 位置づけ | 必要データ | 判定の見方 | 強み | 注意点 |
|---|---|---|---|---|---|
| MNA-SF | 高齢者の低栄養リスクの スクリーニング |
問診+ BMI または CC(ふくらはぎ周囲長) | 12–14=良好/8–11=リスク/0–7=低栄養 | 所要 5 分前後で回しやすく、体重測定が難しい場面でも CC 代替で入口を作りやすい | CC は測定条件(姿勢・部位・テープ張力・浮腫)でぶれやすい。施設内で条件固定が必要 |
| MUST | 成人全般の栄養状態の スクリーニング |
BMI・体重減少率・急性疾患効果 | 総合点 0=低/1=中等度/2 以上=高 | 病棟・外来・在宅まで汎用性が高く、チームの共通言語にしやすい | 急性疾患効果は「現在の急性病態があり、 5 日超の摂取不能 / 見込み」で加点する項目です。在宅・外来では通常あてはまりにくく、機械的な 2 点加算は避けます |
| GNRI | 高齢入院患者の 栄養リスク/予後・合併症リスクの層別 |
Alb( g/dL )+体重/理想体重( %IBW ) | GNRI= 14.89 × Alb + 41.7 ×(体重/理想体重) > 98=なし/92–98=低/82–< 92=中等度/< 82=高度 |
層別化に使いやすく、「誰を優先して手厚く見るか」を決める補助になる | Alb は炎症や体液変動の影響を受けるため、数値だけで結論を出さず、採血タイミングと臨床像をセットで読む |
よくある失敗( NG → OK 早見 )
| よくある失敗( NG ) | なぜ問題? | 対策( OK ) |
|---|---|---|
| CC の測定条件が人によって違う | 数 mm の差が区分や経時変化の判断に影響しやすい | 姿勢・部位・テープ張力を「施設ルール」に固定し、記録にも条件を残す |
| MUST の体重減少率の期間を取り違える | リスクを過小/過大評価し、介入優先度がずれる | 「いつの体重」と「現在体重」をセットで確認し、期間( 3〜6 か月など)も必ず記録する |
| 在宅・外来でも acute disease effect を機械的に 2 点加点する | 本来より高リスクに寄り、不要な警戒や運用混乱を招く | 「 5 日超の摂取不能 / 見込み」に本当に当てはまるかを確認し、外来・地域では原則慎重に扱う |
| GNRI を数値だけで結論づける | Alb は炎症・体液変動で動き、急性期ほど解釈が難しい | 採血タイミング・浮腫・炎症所見と合わせて読む。GNRI は層別化の道具として使う |
比較チェックシート PDF
比較表だけでなく、カンファレンスや教育でそのまま使える A4 1 枚のチェックシートも用意しました。高齢者主体か、成人全般か、採血が回るか、の 3 点から入口を決めたい場面で使いやすい構成です。
プレビューを開く
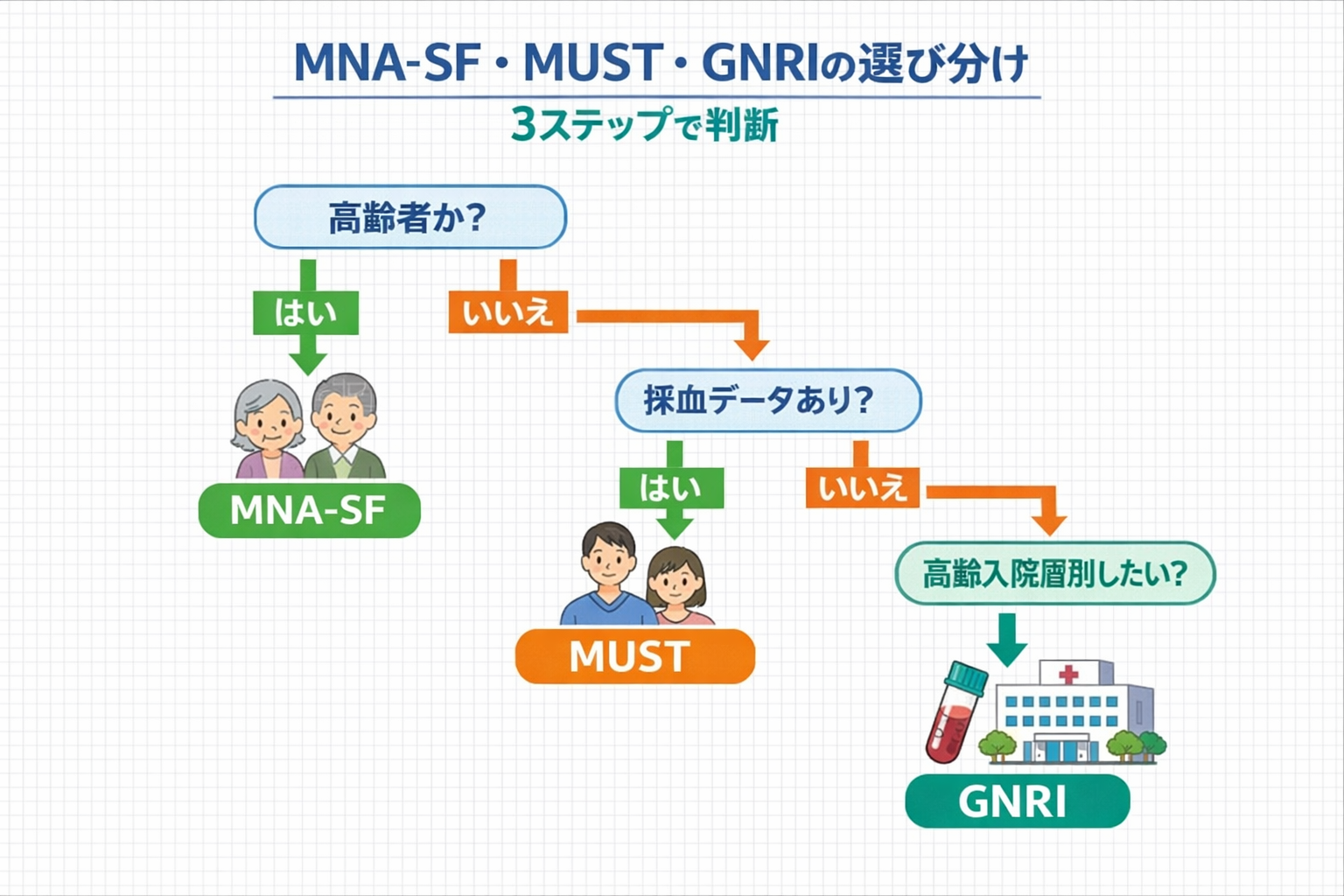
3 問で決める使い分け
現場で迷いやすいのは、ツール名そのものより「どの軸で選ぶか」が決まっていないことです。まずは年齢層、採血の有無、目的(拾うだけか、優先順位づけまでしたいか)で分けると、比較が一気に楽になります。
院内ルールは「高齢者主体なら MNA-SF 」「成人全般の共通入口なら MUST 」「高齢入院患者で層別まで見るなら GNRI 追加」と固定すると、担当者が変わっても回しやすくなります。
| 確認すること | 選ぶ基準 | まず使うもの |
|---|---|---|
| 患者層は高齢者主体か? | 施設・在宅・回復期など、高齢者の初期拾い上げを優先したい | MNA-SF |
| 成人全般を同じ入口で見たいか? | 病棟・外来・在宅まで、年齢をまたいで共通言語を作りたい | MUST |
| 採血があり、高齢入院患者の層別までしたいか? | 予後・合併症リスクや優先順位づけまで補強したい | GNRI を追加 |
スクリーニング → 診断( GLIM )→ 介入の流れ
3 ツールはいずれも「診断そのもの」ではなく、低栄養リスクのある患者を拾う入口です。つまり、ここで決めるのは“確定診断”ではなく、“次にどの確認へ進むか”です。
運用は次の 3 ステップにすると止まりにくくなります。
- 拾う:MNA-SF または MUST でスクリーニングする
- 確かめる:陽性なら体重減少・ BMI ・筋量・摂取低下・炎症などを確認し、 GLIM の診断と重症度へつなぐ
- 変える:栄養(量/経路)+口腔・嚥下+活動量を調整し、 1〜4 週ごとに再評価する
GNRI はこの流れの中で、「誰を優先して詳しく見るか」を補強する位置づけに置くと使いやすいです。単独で完結させるより、スクリーニングと診断の間に置くほうが役割が明確になります。
現場の詰まりどころ(止まるポイントを先に潰す)
このテーマで止まりやすいのは、採点そのものよりも「病棟で 1 本に決まっていない」ことです。高齢者に MUST、高齢入院患者に GNRI 単独、外来で acute disease effect を機械的に加点、のように使い方が混ざると、比較しても運用が安定しません。
先に見る場所を固定しておくと、迷いが減ります。
実務では「年齢層」「採血の有無」「誰を優先して詳しく見るか」の 3 点を施設ルールにしておくと、担当者が変わっても比較の意味が崩れにくくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
MNA-SF と MUST のどちらを優先して使えばよいですか?
高齢者が中心の病棟や施設では、入口は MNA-SF に寄せた方が回しやすいことが多いです。一方、年齢層が広い一般病棟や急性期の入口では、 BMI ・体重減少・摂取低下の見込みをまとめて扱える MUST が使いやすい場合があります。どちらが正しいかではなく、対象患者の年齢構成と院内標準フローに合わせて 1 本決めることが重要です。
GNRI はすべての患者に計算した方がよいですか?
一律ではなく、対象を絞った方が運用しやすいです。高齢の入院患者、すでに低栄養リスクが疑われる患者、長期入院や慢性疾患で層別まで見たい患者などで使うと役割が明確になります。採血タイミングとセットで対象条件を決めておくと、病棟で回しやすくなります。
Alb 低値だけで GNRI や低栄養とみなしてよいですか?
それだけでは不十分です。Alb は炎症や体液変動の影響を受けるため、単独で「低栄養」と決めるとずれます。GNRI は Alb と体重 / 理想体重を組み合わせた補助指標として使い、最終的には体重変化・筋量・摂取低下・炎症所見などと合わせて解釈するのが実務的です。
評価結果をリハビリのゴール設定にどう結びつければよいですか?
スコアそのものをゴールにするのではなく、「このリスクなら何を変えて、いつ見直すか」を決めます。例えば高リスクなら摂取量の確保と離床・運動負荷の下限を先に決め、 1〜2 週で再評価します。中等度なら筋力・歩行・ ADL の改善目標と並行して、体重やスコアの推移を追う形が実務では使いやすいです。
次の一手
参考文献
- MNA® Nutritional Assessment Forms / User Guide. Forms / User Guide
- BAPEN. The ‘MUST’ Explanatory Booklet( PDF ). PDF
- Bouillanne O, Morineau G, Dupont C, et al. Geriatric Nutritional Risk Index: a new index for evaluating at-risk elderly medical patients. Am J Clin Nutr. 2005;82(4):777-783. DOI:10.1093/ajcn/82.4.777 / PubMed
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition – A consensus report from the global clinical nutrition community. Clin Nutr. 2019;38(1):1-9. DOI:10.1016/j.clnu.2018.08.002 / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下