mCTSIB とは(何が決まる評価か)
mCTSIB( modified Clinical Test of Sensory Interaction on Balance /改変感覚統合検査)は、視覚・体性感覚・前庭覚のどの条件で姿勢が崩れやすいかを、 4 条件の立位でみる静的バランス評価です。結論として、この評価でまず決めたいのは「何秒できたか」だけではなく、どの条件で破綻したか、どう崩れたかです。
本記事は、理学療法士が臨床で迷いやすいやり方・記録・解釈に絞った実践ページです。 SOT の精密評価や前庭疾患の鑑別を深掘りするページではなく、今日の評価をどう再現性高く回すかを優先して整理します。感覚依存の傾向を静的立位で拾い、必要に応じて動的評価へつなげる前提で読むと使いやすいです。
評価の型は、個人の努力だけで身につくとは限りません。
今の職場で教育体制がない、相談相手がいない、見本となる先輩が少ないと感じるなら、学び方と環境の整え方も先に整理しておくと回しやすくなります。
まず結論( 30 秒 × 4 条件で「どこで崩れるか」を見る)
mCTSIB の価値は、合計秒数そのものよりも条件間の差にあります。まずは各条件を最大 30 秒で統一し、保持できない・大きな踏み直りが出る・評価者の身体接触が必要になるなどの時点までの秒数を記録します。
再評価で意味のある比較にするには、秒数だけで終えず、崩れ方を 1 行で残すのが重要です。たとえば「条件 4 で 12 秒、後方へ重心偏位してステップアウト」のように残すと、次の介入ターゲットが決まりやすくなります。
mCTSIB の 4 条件がひと目でわかる図解
まずは、どの条件で何をみているかを図でつかむと理解しやすいです。 mCTSIB は固い床 / フォーム × 開眼 / 閉眼の組み合わせで、感覚入力の使い分けをみます。
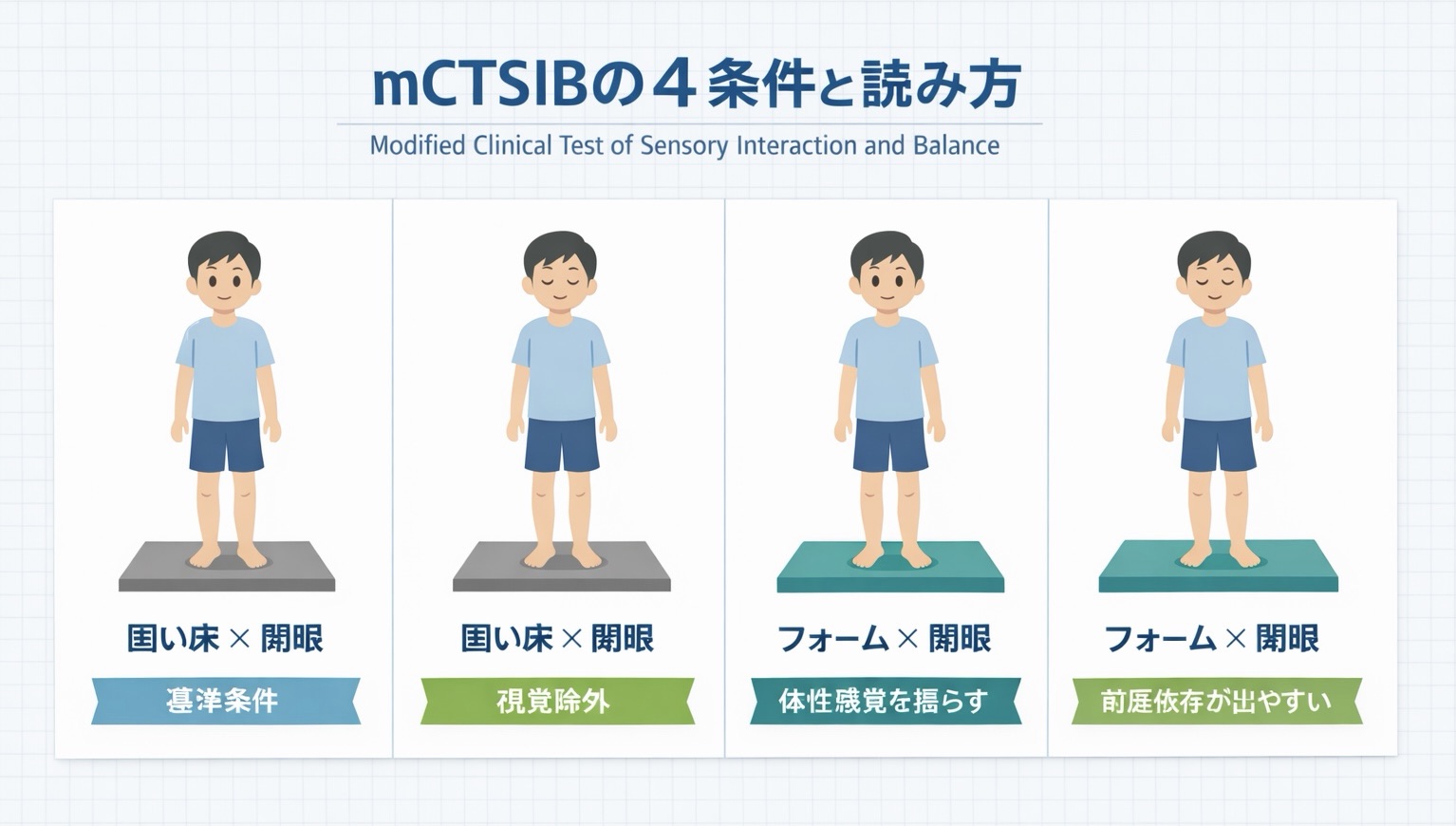
実施条件(再現性のために固定)
mCTSIB は簡便ですが、条件がブレると前回比較が成立しません。特に足位・手の位置・フォーム・履物・介助方法は、施設内でルール化して評価用紙に残すと運用が安定します。
スマホでは表を横スクロールできます。
| 固定する項目 | 標準化の例 | 記録ポイント |
|---|---|---|
| 手の位置 | 体側に自然下垂( hands at side ) | 上肢で代償しないよう、全条件で同じにする |
| 足位(足幅) | 閉脚を基本に、難しければ施設標準で固定 | feet together / 施設標準のどちらで行ったかを明記し、再評価で変えない |
| 計測時間 | 各条件 最大 30 秒 | 途中終了時は「破綻までの秒数」を 0〜30 秒で記録する |
| 試行回数 | 完遂できれば 1 試行、必要時は最大 3 試行で平均 | 疲労や恐怖が強い場合は代表値も備考に残す |
| フォーム | 同一製品・同一硬さで固定 | フォームの種類が変わると結果に影響し得るため、製品名や種類を残す |
| 履物・補助具 | 裸足 / 室内靴 / 装具あり などを施設で統一 | 条件差が出ないように使用有無を毎回明記する |
| 安全配慮 | 側方〜やや斜め後方で見守り、必要時はベルトや平行棒を併用 | 介助人数、中止基準、接触の有無も備考に残す |
評価を束ねて使う全体像は、リハ評価ハブにまとめています。
4 条件と判定(やり方)
- 固い床 × 開眼:視覚・体性感覚・前庭覚のすべてが使える基準条件です。ここで大きく不安定なら、感覚統合だけでなく筋力、疼痛、恐怖、注意の問題も疑います。
- 固い床 × 閉眼:視覚を除外し、体性感覚と前庭覚への依存が高まる条件です。ここで低下が目立つ場合は、視覚依存の傾向を考えます。
- フォーム × 開眼:足底からの体性感覚入力を不安定にし、視覚と前庭覚への依存が高まる条件です。フォーム上だけ崩れるなら、体性感覚入力の質や使い方に注目します。
- フォーム × 閉眼:視覚と体性感覚の両方が厳しくなるため、最も難しい条件になりやすいです。前庭情報の利用や、視覚・体性感覚への依存の強さをみる手がかりになります。
試行は、閉眼条件で開眼したとき、腕が体側から大きく離れたとき、身体接触による介助が必要になったときなどで終了と判断しやすいです。秒数は 0〜30 秒で残し、必要時は 3 試行平均を用います。
解釈のコツ(“合計”よりパターンで読む)
- 条件 2 が低い:閉眼で急に不安定になるパターンで、視覚依存の傾向を疑います。
- 条件 3 と 4 が低い:フォーム条件で崩れやすく、体性感覚入力が変わったときの適応が弱い可能性があります。
- 条件 4 が極端に低い:前庭情報の利用や、視覚・体性感覚への依存の強さを考えるきっかけになります。ただし mCTSIB 単独で疾患診断を決め打ちしないことが重要です。
- 秒数だけで終えない:足関節戦略で粘れるのか、早期に股関節戦略やステップアウトへ移るのかを 1 行で残すと、介入へつなげやすくなります。
- 単独完結にしない:mCTSIB は感覚条件差をみる静的評価です。歩行や方向転換での破綻までみたいときは、動的評価と組み合わせて立体化します。
記録テンプレ(秒数+崩れ方 1 行)
mCTSIB は秒数だけでも追えますが、臨床では「どんな崩れ方だったか」を 1 行加えるだけで解釈が変わります。最低限、次の 2 つをそろえると再評価が回しやすいです。
| 記録するもの | 記載例 | 狙い |
|---|---|---|
| 秒数( 0〜30 秒 ) | 条件 4:12 秒でステップアウト | 経時比較を数値で追う |
| 崩れ方( 1 行 ) | 後方へ重心偏位し、股関節戦略へ移行後に右へ踏み直し | 介入ターゲットを明確にする |
mCTSIB 記録シート PDF
秒数と崩れ方、再評価で固定したい条件を 1 枚で残せるように、A4 の記録シートを用意しました。評価直後にそのまま書ける構成にしているので、病棟・外来・通所での再評価にも使いやすい形です。
プレビューを開く
mCTSIB ・ CTSIB ・ SOT の違い(使い分け早見)
検索では「 mCTSIB と CTSIB の違い」「 SOT と何が違う?」が混ざりやすいです。臨床の意思決定に必要な範囲で要点だけ比べると、役割が整理しやすくなります。
| 項目 | mCTSIB | CTSIB(原法) | SOT |
|---|---|---|---|
| 主な目的 | 感覚条件差を簡便にみる | より多条件で感覚統合をみる | 感覚統合を機器で定量化する |
| 条件 | 床 / フォーム × 開眼 / 閉眼の 4 条件 | 視覚攪乱を含む 6 条件 | 視覚・支持面を機器で制御 |
| 現場導入 | フォームとストップウォッチで導入しやすい | 運用ルールの統一が必要 | 設備・コスト・実施環境が必要 |
| 使いどころ | 初回の仮説づくり、再評価時の条件差確認 | 詳細な感覚条件評価 | 精密評価や専門機関での検査 |
現場の詰まりどころ(判断がブレる原因)
よくある失敗(結果がブレる 4 パターン)
mCTSIB は手順が短いぶん、細かな条件差がそのまま結果のブレになります。特に新人の運用では、次の 4 つが詰まりどころになりやすいです。
| よくある失敗 | 起きること | 対策 |
|---|---|---|
| 足位が毎回違う | 秒数差の意味が曖昧になる | 閉脚 / 施設標準のどちらで行うかを固定し、評価用紙に残す |
| フォームが日によって違う | 条件 3・4 の比較が崩れる | 同一フォームを使い、製品や種類も備考に残す |
| 秒数だけで終える | 介入ターゲットが決まらない | 崩れ方を 1 行で残す |
| 条件 4 だけで決め打ちする | 前庭だけの問題と誤解しやすい | 問診・他評価・動的課題と合わせて読む |
回避手順(迷わず回す 4 ステップ)
- 条件固定:足位、手の位置、フォーム、履物、見守り位置を先に決める。
- 4 条件を同順で実施:固い床 × 開眼 → 固い床 × 閉眼 → フォーム × 開眼 → フォーム × 閉眼。
- 秒数+崩れ方を記録:「何秒」「どちらへ」「どの戦略で粘ったか」を 1 セットで残す。
- 必要なら動的評価へつなぐ:静的な感覚条件差だけで足りないときは、方向転換や歩行課題の評価へ進む。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
mCTSIB はどのくらいの頻度で再評価すると使いやすいですか?
急性期や回復期で介入内容が変わりやすい場面では、 1〜2 週間ごとの再評価が使いやすいです。慢性期や維持期では、 1〜3 か月ごとでも十分なことがあります。大切なのは頻度そのものより、足位・フォーム・履物・見守り条件をそろえて比較することです。
フォームマットが準備できない場合はどうすればよいですか?
フォーム条件がないと、 mCTSIB の大きな価値である「体性感覚入力を変えた条件差」がみえにくくなります。代用品で近づける方法もありますが、再現性は落ちやすいです。可能なら施設内で同一フォームを共有備品にして、製品を固定した方が運用しやすいです。
高齢のフレイル患者でも安全に実施できますか?
できますが、全員に 4 条件を完遂させる必要はありません。まずは固い床条件から入り、フォーム条件は平行棒内、セーフティベルト併用、見守り強化など安全側に寄せます。「最後までやる」ことより、「どこまで安全にできるか」を記録する視点が大切です。
Mini-BESTest とはどう使い分ければよいですか?
mCTSIB は感覚条件差をみる静的評価、 Mini-BESTest は動的バランスをドメイン別にみる包括評価です。静止立位で「どの条件で崩れるか」を知りたいときは mCTSIB 、方向転換・歩行・反応的姿勢制御までみたいときは Mini-BESTest が向いています。迷う場合は、 mCTSIB で感覚依存の手がかりを拾い、必要時に Mini-BESTest を追加する流れが回しやすいです。
次の一手(同ジャンルで回遊する)
参考文献
- Cohen H, Blatchly CA, Gombash LL. A study of the clinical test of sensory interaction and balance. Phys Ther. 1993;73(6):346-351; discussion 351-354. DOI: 10.1093/ptj/73.6.346
- Wrisley DM, Whitney SL. The effect of foot position on the modified clinical test of sensory interaction and balance. Arch Phys Med Rehabil. 2004;85(2):335-338. DOI: 10.1016/j.apmr.2003.03.005
- Whitney SL, Wrisley DM. The influence of footwear on timed balance scores of the modified clinical test of sensory interaction and balance. Arch Phys Med Rehabil. 2004;85(3):439-443. DOI: 10.1016/j.apmr.2003.05.005
- Cohen HS, Mulavara AP, Stitz J, Sangi-Haghpeykar H, Williams SP, Peters BT, et al. Screening for vestibular disorders using the modified Clinical Test of Sensory Interaction and Balance and tandem walking with eyes closed. Otol Neurotol. 2019;40(5):658-665. DOI: 10.1097/MAO.0000000000002173
- Boonsinsukh R, Khumnonchai B, Saengsirisuwan V, Chaikeeree N. The effect of the type of foam pad used in the modified Clinical Test of Sensory Interaction and Balance ( mCTSIB ) on the accuracy in identifying older adults with fall history. Hong Kong Physiother J. 2020;40(2):133-143. DOI: 10.1142/S1013702520500134
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



