褥瘡の栄養と除圧|低栄養時の初動 48 時間
結論:褥瘡は「栄養」か「除圧」のどちらか片方だけを整えても回りにくく、最初の 48 時間 で摂取不足の入口と当たり・ずれの入口を同時に固定できるかで、その後の再評価がかなり楽になります。対象は、褥瘡あり/褥瘡ハイリスク患者で、食事量低下や体重減少、浮腫、体位変換困難が重なっている場面です。
このページで答えるのは、栄養スクリーニングの入口、初期の必要量の考え方、 ONS 開始の判断、除圧の最小要件、再評価の置き方です。一方で、局所治療、ドレッシング材の細かい選択、深い褥瘡の外科的判断までは扱いません。ここでは「最初に何を固定すると現場で回るか」だけに絞ります。
1 分でわかる結論(優先順位)
最初に決めるのは、「何を全部やるか」ではなく「何を先に固定するか」です。褥瘡は、条件を増やしすぎるほど属人化しやすくなります。まずは摂取量の見える化と骨突出の当たり消しをセットで始め、 48 時間 で残す条件と捨てる条件を決めます。
| 場面 | まず固定する 1 手 | 次にやる 1 手 | 見直しの合図 |
|---|---|---|---|
| 体位変換が回らない | 踵骨・仙骨・大転子の当たりを消す | 小さな体位調整と支持面調整を足す | 発赤が残る、痛みが増える、ずれが増える |
| 食事量が上がらない | 喫食率と補食量を見える化する | 原因を 1 つに絞って介入する | 48 時間 たっても 7 割未満が続く |
| アルブミンが低い | 炎症・水分変動を含めて再評価する | 体重、摂取量、浮腫、筋量で追う | CRP 高値持続、体重低下、摂取改善なし |
| ケアが属人化する | 除圧条件を 1 行で記録する | 栄養条件も同じ欄で共有する | 担当が変わると実施内容がぶれる |
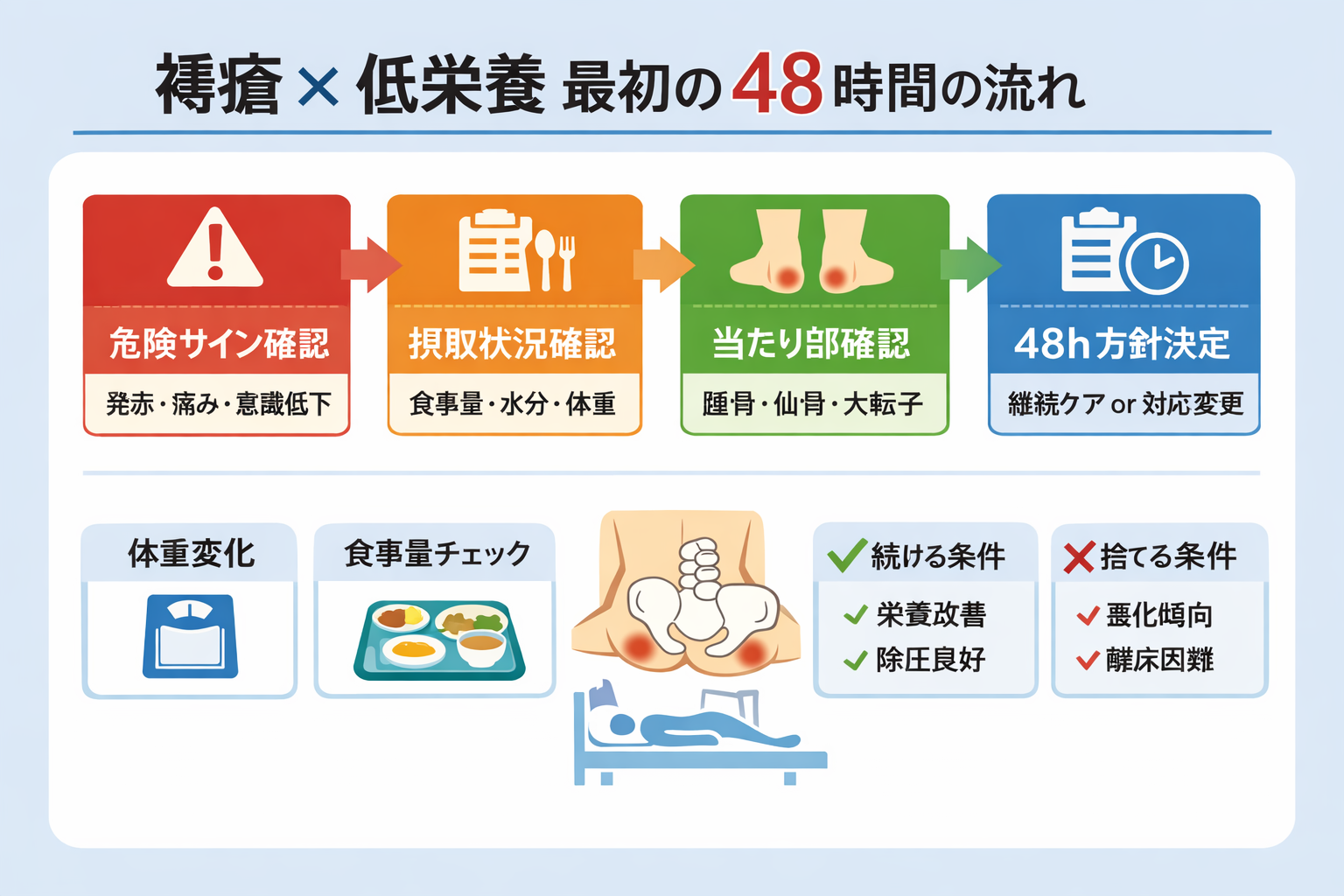
最初の 48 時間フロー(評価 → 介入 → 再評価)
初動では、栄養と除圧を別々に考えない方が実務は安定します。摂取不足が続けば皮膚・筋量・活動性が落ち、除圧だけでは回りにくくなります。逆に、当たりとずれが残っていれば、栄養だけ足しても創の変化は鈍くなります。
| タイミング | 栄養(入口) | 除圧(最小要件) | 記録(条件固定) |
|---|---|---|---|
| 0 〜 24 時間 | 最近の体重変化、喫食率、脱水 / 浮腫、食べにくさを確認 | 踵骨・仙骨・大転子の当たりを消す | 体位、支持面、当たりの有無を 1 行で残す |
| 24 〜 48 時間 | 不足の原因を 1 つに絞る(量、形態、回数、補食) | 頭側挙上、前滑り、座位でのずれ入口を潰す | 疼痛、不快、皮膚所見の変化をセットで記録する |
| 48 時間で再評価 | 摂取量が上がったか、体重が落ちていないか | 発赤が残らないか、当たりが戻っていないか | 続けられる条件だけ残し、無理な条件は捨てる |
A4 記録シート PDF
初動 48 時間で迷いやすい「危険サイン → 摂取確認 → 当たり確認 → 48h 方針」を 1 枚で確認したいとき用に、A4 記録シートを用意しました。ベッドサイドで確認した内容を、そのまま次回の共有や再評価につなげやすい構成です。
プレビューを開く
スマホで重い場合は、上のボタンから PDF を直接開いてください。
栄養は「スクリーニング → 計画 → モニタリング」で回す
褥瘡リスクや褥瘡ありの場面では、まず低栄養リスクの入口をそろえることが重要です。体重減少、喫食率低下、補食の有無、食事形態、浮腫 / 脱水、炎症の有無を同じタイミングで見ておくと、その後の介入がぶれにくくなります。
血清アルブミンは完全に無視する値ではありませんが、単独で「栄養が悪い」と決めるとズレやすいです。炎症、水分変動、疾患の重さも反映するため、体重・摂取量・浮腫・筋量の変化を優先して追った方が、現場では次の一手につながります。関連:褥瘡予防の基本フロー|評価 → 除圧 → 再評価
目安:エネルギー・たんぱく質・水分の考え方
必要量は暗記が目的ではなく、不足を早く見つけて埋めるための初期目安です。腎機能、心不全、透析、発熱、浮腫などで調整は必要ですが、最初のたたき台がないと栄養介入は遅れやすくなります。
| 項目 | まずの目安 | 不足のサイン | 現場の打ち手 |
|---|---|---|---|
| エネルギー | 30 〜 35 kcal / kg / 日 を起点に調整 | 体重減少、喫食率 7 割未満が続く | 回数分割、補食、主食 / 主菜の濃縮を検討 |
| たんぱく質 | 1.25 〜 1.5 g / kg / 日 を起点に調整 | 主菜が残る、創変化が鈍い、筋量低下 | 毎食で入る形にし、必要時は ONS を追加 |
| 水分 | 30 mL / kg / 日 または 1 mL / kcal をたたき台に個別化 | 尿量低下、口渇、便秘、浮腫悪化 | 飲水導線の工夫と、疾患制限を踏まえた調整 |
ONS と栄養強化の使い分け(いつ始めて、何で見直すか)
食事だけで必要量に届かないときは、 ONS を「飲ませるもの」ではなく、不足分を埋める手段として使います。始める基準とやめる / 減らす基準を先に決めると、現場で続けやすくなります。
| 開始の目安 | 選び方 | 運用のコツ | 見直し |
|---|---|---|---|
| 喫食率 7 割未満が続く | 高エネルギー / 高たんぱくを優先 | 飲む時間帯を固定する | 体重、摂取量、浮腫で調整する |
| 量が入らない、食が細い | 少量高密度の製品を選ぶ | 味や温度を固定して負担を減らす | 飲める量に合わせて本数や濃度を見直す |
| 導入したが続かない | 種類を増やしすぎない | 「飲めた / 飲めない」だけでも記録する | 目的が達成できないなら製品や時間帯を変更 |
除圧・体位変換は「型」より当たりが消えたかで決める
除圧の本質は、圧の分散、ずれ(剪断)の低減、踵骨など高リスク部位の免荷です。体位の見た目だけをそろえても、体型、拘縮、疼痛、支持面によって当たり方は変わります。まずは「どこが当たっているか」と「どこで前滑りするか」を見ます。
再体位の間隔は「必ず 2 時間おき」と固定するより、適切な体圧分散支持面の上で 2 〜 3 時間をたたき台に個別化した方が現実的です。全身状態が不安定な人や、通常の体位変換に耐えにくい人では、小さな体位調整( micromovement )を補助的に使う発想が役立ちます。
現場の詰まりどころ/よくある失敗
| 詰まりどころ | よくある失敗 | 修正のしかた | 記録の残し方 |
|---|---|---|---|
| 体位変換 | 「何時間おきか」で止まる | 当たりが消えたか、痛みが増えないかで個別化する | 体位、支持、当たりの有無を 1 行で残す |
| 除圧 | 仙骨だけ見て踵骨や大転子を見落とす | 踵骨・仙骨・大転子の 3 点を毎回確認する | どこを浮かせたかまで書く |
| 栄養評価 | アルブミン単独で判断する | 体重、喫食率、浮腫、炎症をセットで見る | 数値より変化量を並べて残す |
| ONS | 種類を増やしすぎて続かない | 1 製品、 1 時間帯から始めて見直す | 飲めた量と拒否理由だけでも残す |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 「 2 時間おき 」ができません。どう優先順位を付けますか?
まずは間隔そのものより、踵骨・仙骨・大転子の当たりが消えているかを確認します。適切な支持面があるなら、 2 〜 3 時間 をたたき台に個別化し、難しい場面では小さな体位調整を積み上げます。痛み、不穏、循環不安定がある場合は、通常の全身再体位より小さな修正の方が回りやすいことがあります。
Q2. アルブミンが低いのに、栄養を強化しても上がりません。
アルブミンは炎症、水分状態、病勢の影響を受けやすく、単独で栄養改善の成否をみる指標にはなりにくいです。体重、喫食率、補食量、浮腫、創の変化を同じ時系列で並べて、必要なら医師や管理栄養士と再調整します。
Q3. ONS はいつから始めて、いつ見直しますか?
通常食だけで必要量に届かず、喫食率低下や体重減少が続くなら早めに検討します。始める前に、何を改善したいのか(体重低下停止、たんぱく質不足補完、補食確保)を決め、 48 時間 〜 数日 で摂取量と継続性を見直すとぶれにくくなります。
Q4. 除圧と離床はどちらを優先しますか?
優先するのは「離床を止めること」ではなく、「離床しても圧とずれが増えない条件を作ること」です。座位で仙骨や坐骨に圧が集まるなら、座面、クッション、休憩の入れ方まで含めて設計し、寝ている時だけ除圧していればよい、という発想は避けます。
次の一手
参考文献
- National Pressure Injury Advisory Panel, European Pressure Ulcer Advisory Panel, Pan Pacific Pressure Injury Alliance. Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guideline. The International Guideline. 4th ed. 2025. Nutrition in Pressure Injury Prevention. Official guideline
- National Pressure Injury Advisory Panel, European Pressure Ulcer Advisory Panel, Pan Pacific Pressure Injury Alliance. Repositioning for Pressure Injury Prevention. Clinical Practice Guideline. 2025. PDF
- Langer G, Wan CS, Fink A, Schwingshackl L, Schoberer D. Nutritional interventions for preventing and treating pressure ulcers. Cochrane Database Syst Rev. 2024;2(2):CD003216. DOI: 10.1002/14651858.CD003216.pub3 / PubMed: 38345088
- Sugino H, Kanazawa T, Amano M, et al. Relation between the serum albumin level and nutrition supply in patients with pressure ulcers: retrospective study in an acute care setting. J Med Invest. 2014;61(1-2):15-21. DOI: 10.2152/jmi.61.15 / PubMed: 24705743
- Ju M, Kim Y, Seo KW. Role of nutrition in wound healing and nutritional recommendations for promotion of wound healing: a narrative review. Ann Clin Nutr Metab. 2023;15(3):67-71. DOI: 10.15747/ACNM.2023.15.3.67
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



