NYHA 分類とは?心不全 I〜IV の目安と記録
NYHA( New York Heart Association )機能分類は、心不全の重症度を「日常生活での症状と身体活動制限」で I〜IV に整理する共通言語です。リハでは、検査値だけでなく「どの ADL で息切れ・動悸・強い疲労が出るか」をそろえる入口として使うと、介入のスタート地点が決めやすくなります。
このページで答えるのは、NYHA I〜IV の目安、II〜III の境目、1 行で残せる記録の型、Stage との違いです。薬物治療や急性増悪対応、詳細な運動処方までは広げず、まず「判定と記録のブレを減らすこと」に絞ってまとめます。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくい、適切なアセスメントの見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
結論・早見(まずこれだけ)
NYHA は「どの活動で症状が出るか」を I〜IV で共有する枠組みです。リハでは NYHA を “息切れが出る閾値” として読み替え、分類名だけでなく トリガー(活動・量・様式) を 1 行で残すと運用が安定します。
ブレを減らす最短手は 3 点です。①活動の種類(平地 / 坂 / 階段 / 入浴など)②量(距離・時間・階数)③様式(速度・休憩・手すり・荷物)を固定して聞き取り、境目は無理に 1 つへ丸めず 幅( II〜III ) で記録します。
NYHA で何が決まる(リハでの使いどころ)
NYHA の強みは、検査値よりも「生活の中でのつらさ」を短い言葉で共有できることです。たとえば「 NYHA II 」と整理できれば、安静は問題ないが、通常活動を少し超える負荷で症状が出る状態をチームでそろえやすくなります。
一方で、NYHA だけで運動強度が自動で決まるわけではありません。実務では NYHA で生活上の閾値をつかみ、当日の上限は症状と Borg で合わせる という役割分担にすると、評価と介入がつながりやすくなります。
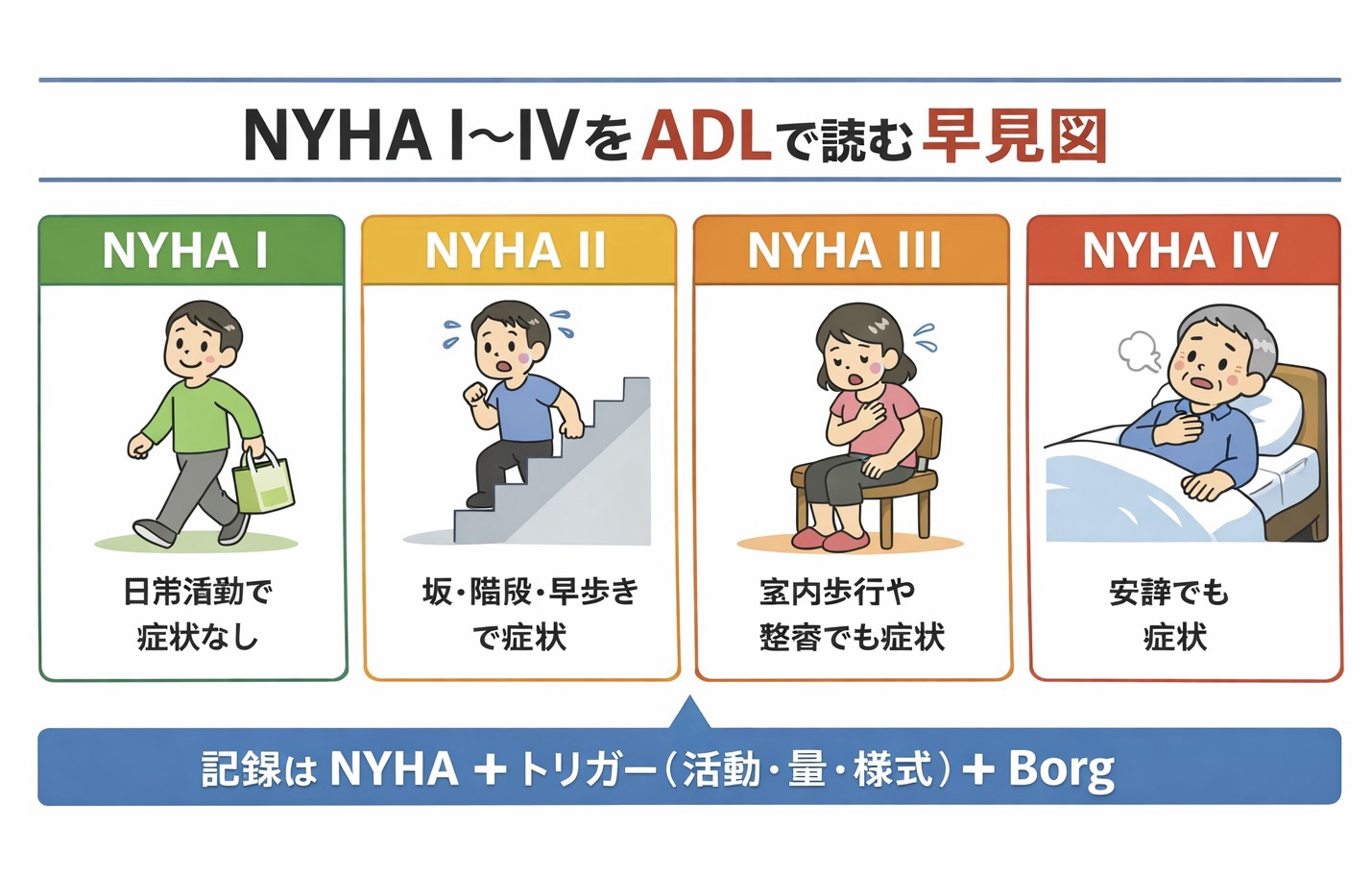
NYHA I〜IV の目安( ADL で判断をそろえる)
NYHA は I と II、II と III の境目でブレが出やすいため、まずは「症状が出る ADL のレベル」をそろえます。患者さんが「息切れ」と言わない場合もあるため、胸部不快、動悸、強い疲労、休憩が増えた も同列に扱うと拾い上げが安定します。
スマホでは表を横スクロールできます。
| 分類 | 症状と制限 | ADL 例(よくある場面) | リハでの読み替え |
|---|---|---|---|
| I | 通常の身体活動で症状なし | 平地歩行、更衣、整容、入浴で息切れなし | “普段の生活レベル” では閾値を超えていない |
| II | 軽い活動制限。安静時は無症状で、通常活動で症状が出る | 早歩き、坂、階段、荷物運搬で息切れや休憩が増える | “少し負荷を上げると” 閾値を超える |
| III | 明らかな活動制限。安静時は無症状だが、軽い活動で症状が出る | 室内歩行、トイレ移動、整容や入浴の途中で息切れが強い | “生活の下限” でも閾値に近い |
| IV | 安静でも症状があり、少しの活動でも増悪する | 安静時に息苦しさ、わずかな動作で症状が強まる | 介入は医師方針と症状モニタに強く依存する |
判定のコツ(ブレやすい境目を整える)
境目の迷いは「情報不足」で起きます。判定は、①活動の種類(平地 / 坂 / 階段 / 入浴など)②量(距離・時間・階数)③様式(速度・休憩・手すり・荷物)の 3 点セットで聞くと安定します。
たとえば「階段で息切れ」は、何階か、途中で休むか、手すりをどれくらい頼るか で意味が変わります。境目は無理に 1 つへ丸めず、幅( II〜III ) で記録し、トリガー(活動・量・様式)を併記する方が、介入と引き継ぎに役立ちます。
NYHA の限界( II と III がブレる理由)と対策
NYHA は便利ですが、同じ患者でも評価者や時期で II と III が入れ替わりやすい尺度です。理由は、「通常活動」の解釈が人により違うこと、入院中や生活縮小時には症状が出にくく見えること、体調差が大きいことが混ざりやすいからです。
対策はシンプルです。①境目は幅で記録( II〜III )②トリガーを 1 行で残す(活動・量・様式)③介入日の上限は症状と Borg で決める。この 3 点で、主観が混ざっても再現性を保ちやすくなります。
NYHA と Stage( ACC/AHA )の違い
NYHA は「いまの症状による活動制限(機能)」、Stage は「疾患の進行段階(時間軸)」に寄った分類です。会議やサマリーで両者が混ざると方針共有がズレるため、役割を分けて使うのが安全です。
実務では、Stage で長期的な病態を押さえ、NYHA でその時点の生活上のつらさを押さえる と整理すると、初回評価と経過共有がそろいやすくなります。
| 分類 | 見ているもの | 時間軸 | リハでの使いどころ |
|---|---|---|---|
| NYHA | 症状による活動制限(機能) | 短期で動く(当日〜数週) | 強度のスタート、説明、経時の変化 |
| Stage | リスク〜構造変化〜治療段階(進行) | 中長期(月〜年) | 介入の制約条件、再増悪リスクの共有 |
強度設定につなげる 5 分フロー(聞き取り → 記録 → 介入)
NYHA は “強度を自動で決める道具” ではありません。NYHA で生活上の閾値をつかんだら、当日は症状と Borg で「上げてよい範囲」を合わせます。以下は現場で回しやすい最短フローです。
- 症状のトリガー確認:どの ADL(平地・坂・階段・入浴・更衣)で、何分 / 何 m / 何階で、休憩が必要か。
- 今日の前提確認:睡眠、食事、むくみ、体重変化、前日からの疲労、内服変更など “いつもと違う” を拾う。
- NYHA を仮置き:I〜IV のどこかに置き、境目なら幅(例: II〜III )でよい。
- 介入の上限を先に決める:息切れ、胸部不快、動悸、めまいなどの症状と Borg で「ここまで」を決める。
- 記録を 1 行で残す:NYHA(幅でも可)+トリガー(活動・量・様式)+ Borg(ピーク)+休憩の有無。
記録の 1 行テンプレ(そのままカルテに貼れる形)
NYHA は “分類名” より、次回介入が再現できる情報が残っているか が重要です。テンプレは次の形にすると、引き継ぎと再評価がラクになります。
- 基本形:NYHA(幅可)/トリガー(活動・量・様式)/ Borg(ピーク)/休憩(有無)
- 例 1:NYHA II/階段 1 階で息切れ、手すり使用、途中休憩なし/ Borg 13/休憩なし
- 例 2:NYHA II〜III/病棟内 30 m 可、 50 m で立ち止まり/ Borg 15/ 1 回休憩
- 例 3:NYHA III/トイレ移動で息切れ、歩行器使用/ Borg 14/ 2 回休憩
NYHA 記録シート PDF
聞き取り → 判定 → 1 行記録を 1 枚で回したい方向けに、A4 記録シートを用意しました。初回評価や申し送りの型をそろえたいときに使いやすい構成です。
PDF を記事内でプレビューする
現場の詰まりどころ(よくある失敗と対策)
迷ったら、先に 判定のコツ と 5 分フロー を固定してください。さらに、NYHA を心不全評価全体の中でどう位置づけるか整理したい場合は、心不全リハの評価|退院前後でブレない最小セット に戻ると、NYHA を “ 5 つのうちの 1 つ ” として扱いやすくなります。
NYHA は “分類を付けること” が目的になると、介入に繋がりません。強度設定に役立てるには、分類の根拠(トリガー)と当日の反応(症状 / Borg )を必ずセットで残します。
| よくあるミス | 何が起きるか | 対策(質問・記録の型) |
|---|---|---|
| 「階段で息切れ」で止める | II と III が混ざり、強度が毎回変わる | 「何階」「休憩の有無」「手すり依存」をセットで確認する |
| その日の体調差を拾わない | “悪い日” に負荷が過大になりやすい | 睡眠・食事・むくみ・体重・疲労を「いつも比」で 1 行メモする |
| NYHA を確定値として記録する | 境目で議論になり、引き継ぎが不安定になる | 境目は幅( II〜III )で記録し、トリガー(活動・量・様式)を併記する |
| 分類と運動処方がつながらない | 評価はあるが介入条件が残らない | NYHA +トリガー+ Borg(ピーク)+休憩の有無をセットで残す |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. NYHA I と II の境目は、何を基準にするとそろいますか?
「日常生活で症状が出るか」だけでは曖昧になりやすいので、“少し負荷を上げたとき(早歩き・坂・階段・荷物)” で症状が出るか を基準にするとそろいやすいです。量(何 m / 何分 / 何階)と、様式(休憩・手すり)まで確認すると、評価者間のズレが減ります。
Q2. II と III の境目が毎回ブレます。記録はどう残すのが良いですか?
境目は無理に 1 つへ丸めず、幅( II〜III )+症状トリガー で残す方が臨床に役立ちます。例として「室内 30 m は可、 50 m で休憩」「整容は可、入浴で息切れ」など、次回の介入条件が 1 行で再現できる形がゴールです。
Q3. 入院中で活動量が落ちている場合、NYHA はどう扱うと良いですか?
入院環境では “日常生活” の負荷が小さくなり、症状が出にくく見えることがあります。この場合は NYHA を決め打ちせず、病棟内で実際に行っている ADL(トイレ移動、洗面、室内歩行距離)を材料として幅で記録し、運動時は症状と Borg を優先して上限を合わせるのが現実的です。
Q4. NYHA と Stage は、どう使い分けると混乱しませんか?
NYHA は「今の症状による活動制限」、Stage は「病態の進行段階」と分けると混乱しにくいです。短期の変化や生活上のつらさは NYHA、長期方針や再増悪リスクの共有は Stage と整理すると、カンファやサマリーでのズレが減ります。
Q5. NYHA を強度設定に使うとき、最小限押さえるポイントは?
①息切れが出る ADL のレベル(トリガー)②当日の体調差(いつも比)③運動中の反応(症状 / Borg )の 3 点です。NYHA は入口なので、最終的な上限は症状と Borg で合わせ、記録は「 NYHA(幅でも可)+トリガー+ Borg 」をセットにするとブレにくくなります。
次の一手(回遊:関連 2 本)
- 心不全評価を全体で並べ直す:心不全リハの評価|退院前後でブレない最小セット
- 活動強度まで具体化する:SAS 分類とは?心不全の活動度を METs で評価
参考文献
- Heidenreich PA, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guideline for the Management of Heart Failure. Circulation. 2022;145(18):e895-e1032. doi: 10.1161/CIR.0000000000001063. PubMed: 35363499.
- McDonagh TA, Metra M, Adamo M, et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-3726. doi: 10.1093/eurheartj/ehab368. PubMed: 34447992.
- Raphael C, Briscoe C, Davies J, et al. Limitations of the New York Heart Association functional classification system and self-reported walking distances in chronic heart failure. Heart. 2007;93(4):476-482. doi: 10.1136/hrt.2006.089656. PubMed: 17005715.
- Caraballo C, Desai NR, Mulder H, et al. Clinical Implications of the New York Heart Association Classification. J Am Heart Assoc. 2019;8:e014240. PubMed Central: PMC6912957.
- American Heart Association. Classes and Stages of Heart Failure. (Accessed 2025). heart.org.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



