- 構音・音声障害の ST 評価| 10–15 分最小セットで「次の一手」まで決める
- この記事で決まること
- まずはこれだけ| 10–15 分で回す最小セット
- 聴覚的評価で外さない|「聞こえ方」を 5 観点で揃える
- 発声発語器官で原因の当たりを付ける|「動き」と「呼気・発声」を分ける
- MPT ・ DDK は「数値 → 意味 → 次の確認」で使う
- 切り分けで迷わない|ディサースリア / AOS / 音声障害の当たり
- CAPE-V ・ GRBAS ・ VHI は「誰の視点」を残すかで選ぶ
- 耳鼻咽喉科へ繋ぐ赤旗|“訓練を急がない”条件を先に見る
- 現場の詰まりどころ|よくある失敗と回避の手順
- 多職種共有に落ちる| 3 行テンプレ(申し送り用)
- 記録シートを使って、そのまま所見を書ける形にする
- よくある質問( FAQ )
- 次の一手
- 参考文献
- 著者情報
構音・音声障害の ST 評価| 10–15 分最小セットで「次の一手」まで決める
構音・音声障害の評価で先に固定したいのは、検査名ではなく見る順番です。脳卒中の急性期〜回復期では、①聴く ②発声発語器官をみる ③ MPT ・ DDK で追跡するの 3 段を揃えるだけで、初回評価のブレが減り、申し送りや家族説明までつながりやすくなります。
このページは、ベッドサイドで回る 10–15 分の最小セットと、耳鼻咽喉科へ繋ぐ赤旗、 3 行で共有できる記録の型、記事連動の記録シート PDF をまとめる記事です。詳しい尺度マニュアルを全部並べるページではなく、「最初に何を見て、どう書き、次に何を確認するか」を決めることに絞ります。
同ジャンル回遊( 3 段 ):まずは「全体像 → 代表各論」で迷いを減らします。
この記事で決まること
このページで決めたいのは 3 つです。①聞こえ方を同じ観点で短く言語化すること、②器官所見と結びつけて原因の当たりをつけること、③ MPT ・ DDK を数値だけで終わらせず、次の確認と共有に落とすことです。ここまで揃うと、評価が「やった」で止まらず、再評価とチーム連携まで回りやすくなります。
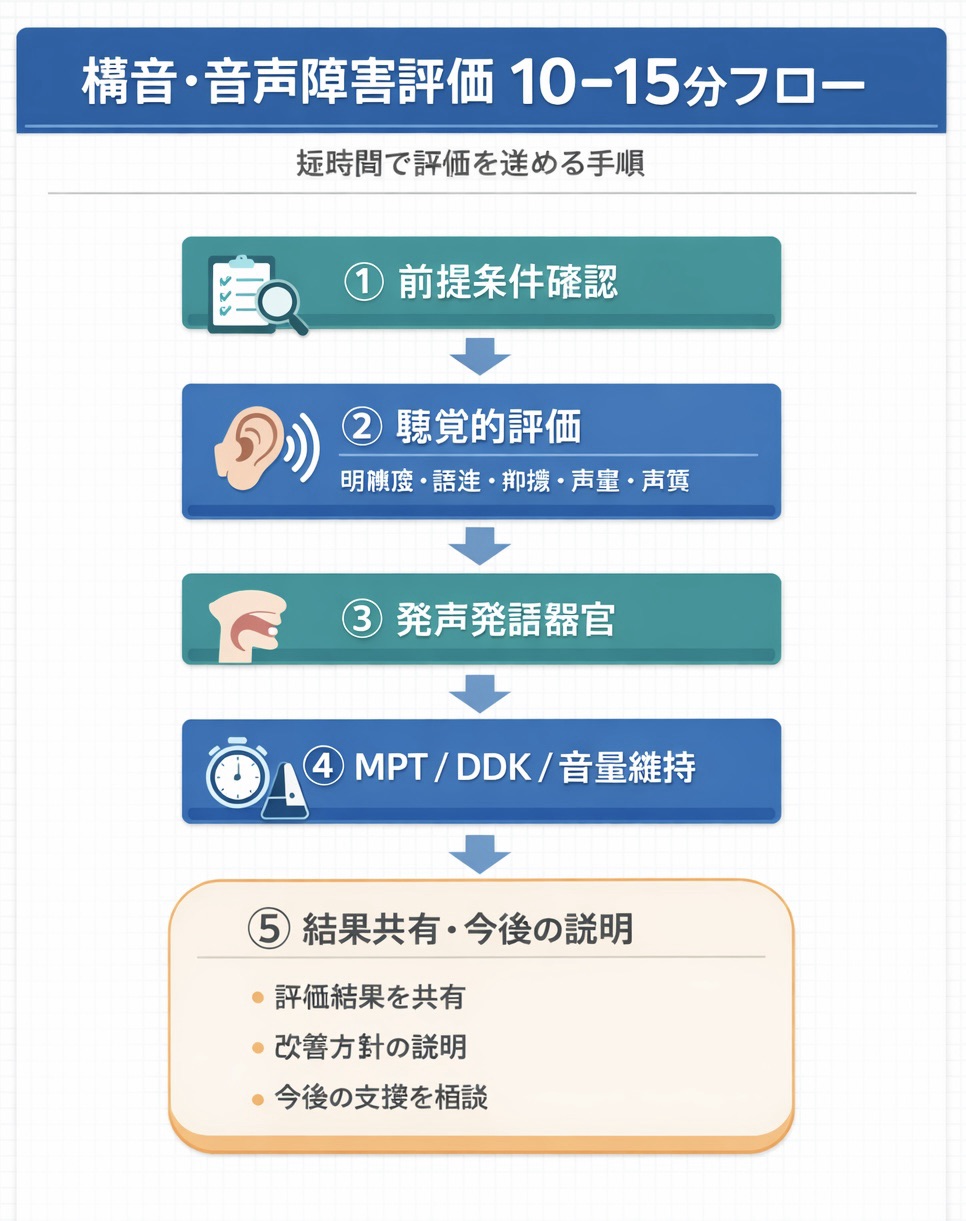
まずはこれだけ| 10–15 分で回す最小セット
※表はスマホでは横スクロールで見てください。
| 順番 | 見るもの | 観察ポイント | 記録の型 | 次の一手 |
|---|---|---|---|---|
| 1 | 前提条件 | 覚醒、呼吸苦、痰、姿勢、疲労、時間帯 | 「座位 30°、食後、疲労 2 / 3」 | 再評価条件を先に固定する |
| 2 | 聴覚的評価 | 明瞭度、話速、抑揚、声量、嗄声、気息性、努力性 | 「明瞭度↓、話速↑、声量維持×」 | 困り場面を具体化する |
| 3 | 発声発語器官 | 口唇・舌・軟口蓋・下顎、呼吸、頸部緊張 | 「舌尖運動↓、軟口蓋挙上△」 | 運動 / 協調 / 緊張の仮説を立てる |
| 4 | 簡便指標 | MPT 、 DDK 、音量維持、後半の崩れ | 「MPT :◯秒」「DDK :◯回 / 秒」 | 数値→意味→次の確認へつなぐ |
| 5 | 共有 3 行 | 困り場面、原因仮説、ケア側の工夫 | 「電話×。声量維持×。短文+対面」 | 申し送り・家族説明に転用する |
聴覚的評価で外さない|「聞こえ方」を 5 観点で揃える
“なんとなく聞き取りにくい”で止まると、次の一手が決まりません。まずは明瞭度・話速・抑揚・声量・声質の 5 観点で短く残すだけで、評価者が変わっても所見が揃いやすくなります。全部を細かく書くより、悪い所見を 2 つ選んで残す方が、カンファでは伝わりやすいです。
発声発語器官で原因の当たりを付ける|「動き」と「呼気・発声」を分ける
器官所見は、口唇・舌・軟口蓋・下顎の動きだけで完結させないのがコツです。構音が崩れるときほど、呼吸の準備や呼気の持続、頸部の過緊張、声門閉鎖の弱さが混ざっていることがあります。したがって、「動きが悪い」ではなく、どの器官が、どの条件で、どう崩れるかに分けてみると、介入と再評価につながりやすくなります。
MPT ・ DDK は「数値 → 意味 → 次の確認」で使う
MPT や DDK は便利ですが、測って終わるとチームに残りません。大事なのは、数値の低さそのものよりも、後半で崩れるのか、練習で改善するのか、姿勢や疲労で変わるのかを合わせてみることです。 DDK の条件固定を詳しく詰めたい場合は、オーラル DDK( ODK )の測り方と解釈を別ページで確認してください。
※表はスマホでは横スクロールで見てください。
| 指標 | 低い / 崩れるときの見立て | 次の確認 | 記録に残す一言 |
|---|---|---|---|
| MPT | 呼気保持が難しい、声門閉鎖が弱い、疲労で維持しにくい | 姿勢、吸気準備、後半の息漏れ、声量維持 | 「MPT :◯秒。後半で息漏れ↑」 |
| DDK | 口唇・舌の速度低下、協調不良、学習効果の影響 | 練習 1 回→本番 2 回、同条件で平均、疲労時の崩れ | 「DDK :◯回 / 秒。 2 回目で改善」 |
| 音量維持 | 呼気・姿勢・注意の影響、努力性で破綻 | 短文→長文、会話量、歩行や ADL での変化 | 「長話で声量↓、対面で改善」 |
切り分けで迷わない|ディサースリア / AOS / 音声障害の当たり
このページの役割は、ここで確定診断をすることではなく、混ぜないで観察することです。運動実行の問題が主なのか、運動計画の問題が混ざるのか、主に声の問題なのかを分けてみるだけで、次に深掘りすべき評価が見えやすくなります。
※表はスマホでは横スクロールで見てください。
| 観点 | ディサースリア | 発語失行( AOS ) | 音声障害 |
|---|---|---|---|
| 主座 | 運動実行(筋力・速度・協調) | 運動計画(開始・並べ替え) | 発声(声門 / 共鳴 / 過緊張) |
| 聞こえ方 | 一貫して不明瞭、話速や抑揚も崩れやすい | 誤りが変動、試行錯誤、自己修正 | 嗄声、気息性、努力性、声量低下 |
| 器官所見との一致 | 一致しやすい | 一致しにくいことがある | 頸部緊張や発声負荷の影響を受けやすい |
| 次の一手 | 速度 / 協調 / 負荷条件を固定して追跡 | 短→長、単音節→語でパターン確認 | 赤旗確認、声の衛生、必要時に耳鼻咽喉科連携 |
CAPE-V ・ GRBAS ・ VHI は「誰の視点」を残すかで選ぶ
音声評価尺度で迷ったら、まず評価者の聴覚印象と本人の困りを分けて残します。臨床で扱いやすいのは、CAPE-V または GRBAS + VHIという 2 段の考え方です。前者は「どう聞こえるか」、後者は「生活でどれだけ困るか」を補うため、再評価でも説明しやすくなります。
※表はスマホでは横スクロールで見てください。
| 尺度 | 何を残す? | 向いている場面 | 運用のコツ |
|---|---|---|---|
| CAPE-V | 聴覚的な声質を標準化して残す | 継続評価、録音併用、医師連携 | 同じ課題・同じ条件で再評価する |
| GRBAS | 声質を 5 観点で簡潔にスコア化する | 短時間の共有、外来・病棟での要約 | 短文所見を併記して評価者差を補う |
| VHI | 本人の生活上の困りを数値化する | 介入前後の説明、目標共有 | 設問転載は避け、公式入手先へ案内する |
耳鼻咽喉科へ繋ぐ赤旗|“訓練を急がない”条件を先に見る
音声の問題は ST だけで抱え込まない方が安全な場面があります。特に呼吸・気道の危険、頸部腫瘤や喫煙歴などの腫瘍リスク、最近の手術や挿管、嗄声の持続は、先に喉頭評価が必要かを考えるサインです。声の訓練を頑張る前に、赤旗を外さないことを優先します。
※表はスマホでは横スクロールで見てください。
| 赤旗 | 例 | 推奨アクション | 情報提供の一言 |
|---|---|---|---|
| 呼吸・気道の危険 | 呼吸苦、喘鳴、吸気性狭窄音、強い努力呼吸 | 緊急度を上げて喉頭評価を相談する | 「呼吸症状+声の変化あり」 |
| 最近の手術・挿管 | 頭頸部 / 胸部手術後、最近の挿管後 | 早めに耳鼻咽喉科へ情報共有する | 「術後 / 挿管後から嗄声」 |
| 腫瘍リスク | 頸部腫瘤、血痰、喫煙歴、耳への放散痛 | 早期紹介を検討する | 「リスク因子あり」 |
| 持続する嗄声 | 改善なく 4 週以上続く、または悪化する | 喉頭の直接評価を検討する | 「 4 週以上持続」 |
現場の詰まりどころ|よくある失敗と回避の手順
ここは “読ませるゾーン” です。先に必要箇所へ飛べるようにしておきます。
- よくある失敗へ
- 回避の手順(最小セット)へ
- 関連:条件固定を詰める → オーラル DDK( ODK )の測り方と解釈
※表はスマホでは横スクロールで見てください。
| 起きがち | 原因 | 対策 | 記録ポイント |
|---|---|---|---|
| 「聞き取りにくい」で止まる | 聴く観点が固定されていない | 明瞭度→話速→抑揚→声量→声質の順で書く | 悪い所見を 2 個だけ残す |
| MPT / DDK を活かせない | 数値の意味づけがない | 数値→原因仮説→次の確認を 1 行で書く | 「後半で崩れる」「 2 回目で改善」を残す |
| 毎回バラついて追えない | 姿勢・練習・時間帯が揃っていない | 練習 1 回→本番 2 回、同時間帯、同姿勢で固定 | 実施条件を最初に書く |
| 失語や高次と混ざる | 言語面と運動面の切り分けが曖昧 | 短い復唱、単音節、自発話で崩れ方を比べる | 「理解は保たれるが明瞭度↓」のように分けて書く |
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けていることもあります。評価・記録・共有の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
多職種共有に落ちる| 3 行テンプレ(申し送り用)
専門用語だけでは伝わりにくいため、場面・原因仮説・工夫の 3 行で揃えると共有が速くなります。短い形で固定しておくと、看護、 PT 、 OT 、家族説明へそのまま流用しやすくなります。
※表はスマホでは横スクロールで見てください。
| 要素 | 何を書く? | 書き方の例 |
|---|---|---|
| 困り場面 | どの場面で聞き取りにくいか | 「歩行中と長話で不明瞭さ↑」 |
| 原因仮説 | 主因を 1 個に絞る | 「声量維持が難しく後半で崩れる」 |
| 工夫 | ケア側がすぐ実行できる対応 | 「対面・短文・立ち止まって会話」 |
記録シートを使って、そのまま所見を書ける形にする
評価の順番が決まっても、記録欄が足りないと所見は残りにくくなります。今回の PDF は、前提条件 → 聴覚的評価 → 発声発語器官 → 簡便指標 → 共有 3 行 → 再評価メモの流れで、手書きで使いやすいように余白を広めに取った 1 枚シートです。
PDF を記事内でプレビューする
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
どこまで ST が評価し、どのタイミングで耳鼻咽喉科や音声外来に相談すべきですか?
ST は、聴覚的所見、器官所見、簡便指標から「どの場面でどの程度困っているか」を共有できる形に整えるところまでが主な役割です。一方で、赤旗がある場合や、嗄声が改善なく続く場合は、喉頭の直接評価を先に相談します。相談時は、困り場面、継続期間、呼吸や嚥下の症状を添えると連携がスムーズです。
CAPE-V ・ GRBAS ・ VHI は全部やるべきですか?
全部を毎回そろえる必要はありません。まずは評価者の聴覚印象を残す尺度( CAPE-V または GRBAS )と、本人の困りを残す尺度( VHI )を役割で分けると整理しやすくなります。短時間で共有したいときは GRBAS 、継続評価や録音併用なら CAPE-V が扱いやすいです。
MPT や DDK の数値が毎回バラつきます。どう解釈すればよいですか?
単回の数値だけで判断せず、練習 1 回→本番 2 回のように条件を固定して、平均や崩れ方でみます。姿勢、理解、疲労、声かけの影響で簡単に変わるため、「 2 回目で改善」「後半で崩れる」といったパターンを残すと、次の一手につながりやすくなります。
ディサースリアと失語症の“混ざり”を最短でみるコツはありますか?
短い復唱、単音節、姓名など言語負荷が低い課題と、自発話での崩れ方を比べるのが近道です。理解が保たれているのに一貫して不明瞭なら運動要素を疑いやすく、課題で誤り方が大きく変わるなら言語面の影響も考えます。必要に応じて 失語症評価( SLTA / WAB / CADL )も併せて確認してください。
PT ・ OT ・看護にはどう伝えると共有しやすいですか?
点数だけでなく、「どの場面で」「何が原因で」「どう工夫すると通りやすいか」を短く伝えると共有しやすくなります。例として「歩行中は息が上がって声が通りにくいので、立ち止まって短文で確認する」のように、ケアへ直結する形にすると実行されやすいです。
次の一手
- 全体像に戻る:脳卒中の ST 評価まとめ
- すぐ実装する:オーラル DDK( ODK )の測り方と解釈
参考文献
- Kempster GB, Gerratt BR, Verdolini Abbott K, Barkmeier-Kraemer J, Hillman RE. Consensus auditory-perceptual evaluation of voice: development of a standardized clinical protocol. Am J Speech Lang Pathol. 2009;18(2):124-132. doi:10.1044/1058-0360(2008/08-0017). PubMed
- Jacobson BH, Johnson A, Grywalski C, et al. The Voice Handicap Index (VHI): Development and Validation. Am J Speech Lang Pathol. 1997;6(3):66-70. doi:10.1044/1058-0360.0603.66. DOI
- De Bodt MS, Wuyts FL, Van de Heyning PH, Croux C. Test-retest study of the GRBAS scale: influence of experience and professional background on perceptual rating of voice quality. J Voice. 1997;11(1):74-80. doi:10.1016/S0892-1997(97)80026-4. PubMed
- Karnell MP, Melton SD, Childes JM, Coleman TC, Dailey SA, Hoffman HT. Reliability of clinician-based (GRBAS and CAPE-V) and patient-based (V-RQOL and IPVI) documentation of voice disorders. J Voice. 2007;21(5):576-590. doi:10.1016/j.jvoice.2006.05.001. Full text
- Stachler RJ, Francis DO, Schwartz SR, et al. Clinical Practice Guideline: Hoarseness (Dysphonia) (Update). Otolaryngol Head Neck Surg. 2018;158(1 Suppl):S1-S42. doi:10.1177/0194599817751030. DOI
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



