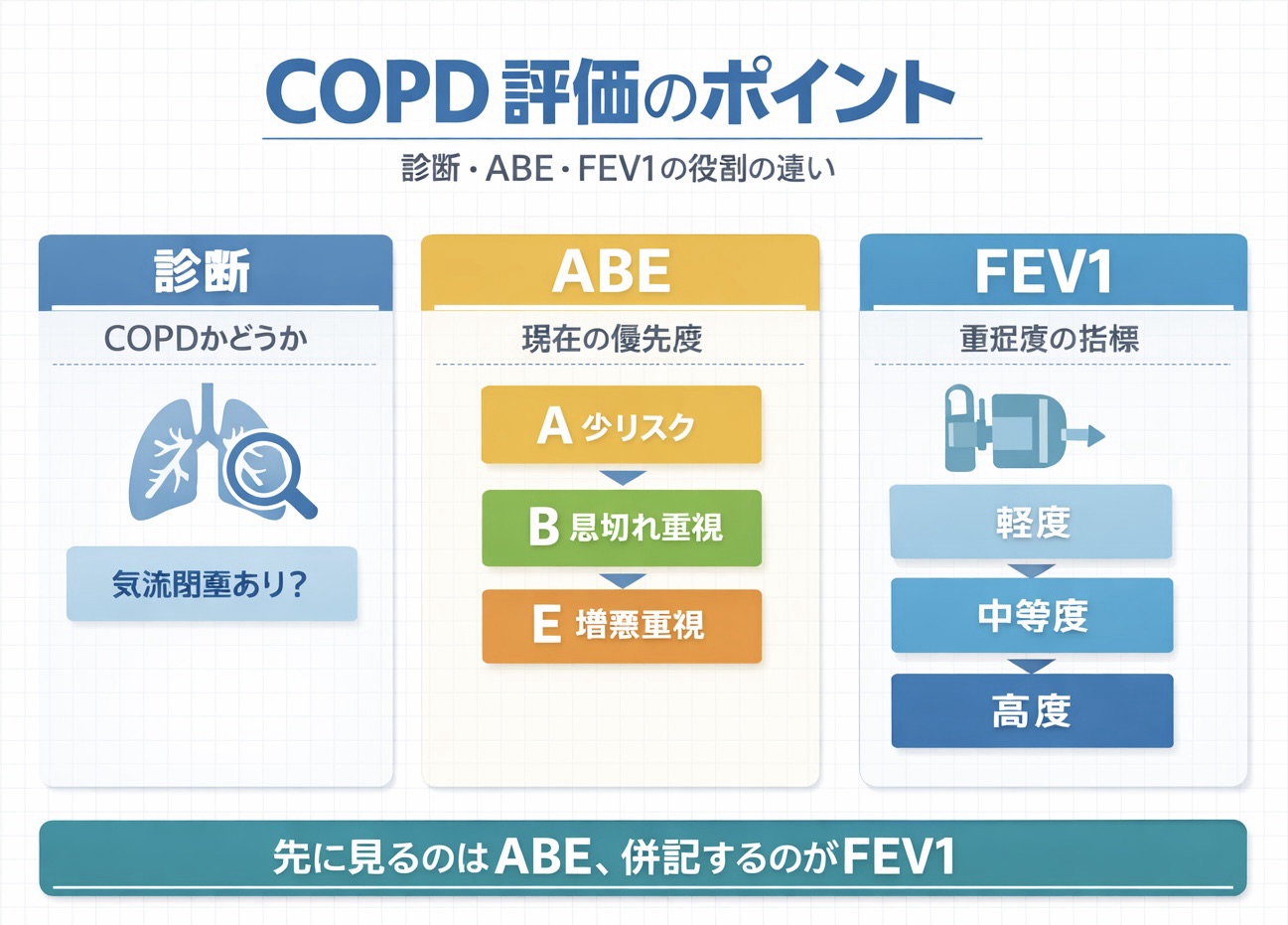
- GOLD 分類は「診断・ ABE ・ FEV1 」を分けると迷いません
- 結論・早見:先に決めるのは ABE、併記するのが FEV1 です
- GOLD 分類 5 分フローを配布しています
- 診断: COPD かどうかはスパイロで確定します
- ABE は「まず E か」から決めるとズレません
- 症状評価: mMRC か CAT を 1 本化します
- 増悪リスク:過去 1 年は「薬」と「入院」でそろえます
- FEV1 %( GOLD 1〜 4 )は “ 背景の重さ ” として読みます
- PT 実務では ABE から「負荷設定・観察・教育」を決めます
- 現場の詰まりどころ(解決の三段)
- よくある失敗(分類がズレるポイント)
- 回避の手順(チェック:これだけ固定)
- よくある質問(FAQ)
- 次の一手
- 参考文献
- 著者情報
GOLD 分類は「診断・ ABE ・ FEV1 」を分けると迷いません
GOLD は、 COPD(慢性閉塞性肺疾患)を ①診断(スパイロ)、②今の優先順位(症状+増悪: ABE )、③気流閉塞の重さ( FEV1 % )に分けて読む枠組みです。現場で混乱が起きやすいのは、GOLD 1〜 4 と ABE を同じ “ 重症度 ” として扱ってしまうことです。
この記事は COPD 患者を担当する PT 向けに、まず E を拾い、次に A / B を決め、最後に FEV1 を背景として併記する順で整理します。薬物治療の細部ではなく、分類 → 観察 → 次アクションをそろえたいときに使ってください。
同ジャンルの回遊(まずここ)
結論・早見:先に決めるのは ABE、併記するのが FEV1 です
診断はスパイロ、今の優先順位は ABE、背景の重さは FEV1 % です。ここが混ざると、「 GOLD 2 だから軽い」「 GOLD 3 だから B 群より重い」のようなズレが起きます。
PT 実務では、① COPD かを確認 → ② E かどうか → ③ A / B → ④ FEV1 を注意点として添える、の順に固定すると迷いが減ります。表はスマホでは横スクロールできます。
| 項目 | 何で決めるか | 何が決まるか | PT での使いどころ |
|---|---|---|---|
| 診断 | スパイロ( FEV1 / FVC ) | COPD かどうか | 息切れの原因整理を始めてよいかを確認する |
| ABE | 症状( mMRC / CAT )+増悪歴 | 今の優先順位 | 負荷設定、観察、教育の軸を決める |
| GOLD 1〜 4 | FEV1 % predicted | 気流閉塞の重さ | 背景の説明、注意点、モニタの厚みを決める |
GOLD 分類 5 分フローを配布しています
記事の流れを 1 枚で確認したい方のために、「診断確認 → E 判定 → A / B 判定 → FEV1 併記 → 次アクション」をまとめた A4 PDF を用意しました。カンファレンス前の確認や、評価の順番をそろえたいときに使いやすい形です。
プレビューを開く
診断: COPD かどうかはスパイロで確定します
COPD の診断は、原則として 気管支拡張薬吸入後のスパイロで FEV1 / FVC < 0.70 を確認して初めて成立します。ここが曖昧だと、喘息、心不全、貧血、過換気などが混ざり、息切れの整理が崩れます。
結果が手元にないときは「 COPD と書いてある」だけで進めず、検査の有無と条件を先に確認します。高齢者や境界値では文脈判断も要るため、検査結果・喫煙歴・症状経過をセットで共有すると安全です。
ABE は「まず E か」から決めるとズレません
ABE は、症状の多い / 少ないと、増悪リスクが高い / 低いで決まります。迷いを減らす順番は 「まず E かどうか」→「症状で A / B 」です。先に E を外しておくと、負荷の上げすぎを防ぎやすくなります。
A と B の違いは症状、 E は増悪です。つまり、E は “ 息切れが強いかどうか ” ではなく、“ 再燃しやすいか ”で決まる群です。ここを分けて考えるだけで、報告も介入もぶれにくくなります。
| ステップ | 見る項目 | 判断の目安 | 次にすること |
|---|---|---|---|
| 1 | 過去 1 年の増悪 | 中等度増悪 ≥ 2 回、または入院を要した増悪 ≥ 1 回 | E として扱い、増悪予防を最優先に組む |
| 2 | 症状( mMRC / CAT ) | 症状少: mMRC 0–1、または CAT < 10 | E でなければ A |
| 3 | 症状( mMRC / CAT ) | 症状多: mMRC ≥ 2、または CAT ≥ 10 | E でなければ B |
症状評価: mMRC か CAT を 1 本化します
A と B を分けるのは症状の強さです。現場では、mMRC は生活での息切れの層別化、CAT は生活全体の影響把握に向きます。どちらが優れているかより、施設で 1 本化して再評価をそろえる方が実務では重要です。
毎回尺度が変わると A / B がぶれ、目標設定や前回比較が曖昧になります。初回と再評価で同じ物差しを使い、条件を固定して追うだけで、共有の質はかなり上がります。
増悪リスク:過去 1 年は「薬」と「入院」でそろえます
E 群の見落としを防ぐには、過去 1 年の増悪を 「薬が追加されたか」と「入院したか」で確認すると実務に落ちます。自己申告だけだと抜けやズレが出やすいため、退院サマリ、紹介状、処方歴などで裏を取ると安定します。
ポイントは、 “ 息切れが強いから E ” ではないことです。症状が軽く見えても、増悪を繰り返していれば E として扱います。再燃しやすい患者さんを先に拾う、という順番が大事です。
FEV1 %( GOLD 1〜 4 )は “ 背景の重さ ” として読みます
GOLD 1〜 4 は、気流閉塞の程度を示す情報です。ただし、息切れや ADL 制限と 1 対 1 では一致しません。動的過膨張、脱条件化、併存疾患、不安などが混ざるため、FEV1 だけで困り度を決めないのがコツです。
つまり FEV1 は「今どれだけ苦しいか」を直接決める数字ではなく、なぜ苦しくなりやすいか、何に注意するかを補う背景情報です。優先順位は ABE、説明の厚みは FEV1、と覚えると整理しやすいです。
| GOLD グレード | FEV1( % predicted ) | 読みどころ | PT での注意 |
|---|---|---|---|
| 1 | ≥ 80% | 閉塞は軽いが、症状が軽いとは限らない | 息切れが強ければ脱条件化や併存要因を疑う |
| 2 | 50–79% | 活動量低下が進みやすい帯 | 耐容能評価と生活内の落ち込みを早めに拾う |
| 3 | 30–49% | 低酸素、栄養、増悪の影響を受けやすい | 進行は慎重にし、回復の遅れを観察する |
| 4 | < 30% | 背景の重さが大きい | 中止基準、環境調整、教育の優先度を上げる |
PT 実務では ABE から「負荷設定・観察・教育」を決めます
GOLD を PT 実務で活かす最大のポイントは、ABE を介入の優先順位として使うことです。A は活動量を落とさないこと、B は息切れを下げて広げること、E は再燃を減らすことが先に来ます。
ここで FEV1 を主役にしすぎると、症状の強い B を軽く見たり、 E の見落としで負荷を上げすぎたりします。先に ABE、次に FEV1 を添える流れで考えると、負荷と観察のズレが減ります。
| 群 | 最優先の狙い | 負荷設定のコツ | 観察ポイント |
|---|---|---|---|
| A | 活動量の維持・増加 | “ ややきつい ” まで段階的に。歩行・下肢持久+筋力を定着 | 息切れの立ち上がり、回復速度、外出や歩数の変化 |
| B | 呼吸困難の軽減と ADL 拡大 | インターバルで成功体験を作る。休憩計画と呼吸法をセット | 早期の息切れ、回復遅延、動作ごとの詰まり方 |
| E | 増悪予防(再燃を減らす) | “ 上げすぎない ” 設計。教育・自己管理を優先して進行 | 前兆(咳痰・倦怠・睡眠・食欲)、 SpO2、バイタル変動 |
現場の詰まりどころ(解決の三段)
GOLD の運用で詰まりやすいのは、「 FEV1 だけで決める」「症状の物差しが揃っていない」「増悪歴が曖昧」の 3 パターンです。特に E を見落とすと、負荷設計がズレて再燃リスクが上がります。
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
評価・記録・報告の「型」をまとめて整理したい方は、 PT キャリアガイドも参考になります。
よくある失敗(分類がズレるポイント)
| よくある失敗 | 何が起きるか | 一言での原因 |
|---|---|---|
| FEV1 だけで重さを決める | 息切れや ADL の困りが拾えず、介入が外れる | ABE を “ 優先順位 ” として使えていない |
| 症状評価が毎回変わる | A / B がぶれて、目標設定が定まらない | 施設内の物差しが統一されていない |
| 増悪歴が自己申告のみ | E を見落とし、再燃リスクが上がる | 処方歴や退院サマリの確認が抜ける |
回避の手順(チェック:これだけ固定)
分類のズレを減らすには、毎回の流れを固定するのが最短です。次の 5 点を “ 型 ” として運用してください。
- 診断:スパイロ(気管支拡張薬吸入後)の有無を確認する
- 増悪:過去 1 年の「薬追加」と「入院」を確認して E を先に拾う
- 症状: mMRC か CAT を 1 本化して A / B をそろえる
- 背景: FEV1 %( GOLD 1〜 4 )を “ 背景の重さ ” として併記する
- 次アクション: ABE に応じて「負荷」「観察」「教育」を 1 つ決めて実行する
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 「 GOLD 2 」と「 B 群 」は同じ意味ですか?
同じ意味ではありません。GOLD 1〜 4 は 気流閉塞の程度( FEV1 % )で、 A / B / E は 症状( mMRC / CAT )と増悪歴で決まります。PT の優先順位はまず ABE、 FEV1 は背景として併記するとズレが減ります。
Q2. 息切れが強いのに FEV1 が軽い( GOLD 1〜 2 )ことはありますか?
あります。息切れは気流閉塞だけで決まらず、動的過膨張、脱条件化、不安、心不全や貧血などの併存要因が影響します。FEV1 が軽くても、 B 群として症状対応が必要なことは珍しくありません。
Q3. E 群の見落としを防ぐコツは?
過去 1 年の増悪について、①薬が追加された回数 ②入院の有無を毎回確認することです。患者さんの記憶だけに頼らず、退院サマリや処方歴で裏を取ると見落としが減ります。
Q4. A / B の境目は、どう運用するとブレにくいですか?
施設で mMRC か CAT のどちらか 1 つに固定して、再評価も同じ尺度で追うのが最短です。どちらを選んでも、継続して同じ物差しを使うことが重要です。
Q5. ABE を決めたあと、 PT は何から手をつければいいですか?
順番は ① E(増悪)を最優先で潰す → ②症状( B )の詰まりを外す → ③活動量( A )を底上げするです。つまり、まず再燃を避け、次に息切れを減らし、そのうえで生活を広げていきます。
次の一手
- 全体像を戻る:呼吸理学療法の評価項目(観察→尺度→テストの順番)
- すぐ実装する:COPD の運動処方(強度→進行→中止基準)
参考文献
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). 2025 GOLD Report. GOLD; 2024. Official page
- Global Initiative for Chronic Obstructive Lung Disease (GOLD). GOLD Report 2025 Key Changes Summary. GOLD; 2024. PDF
- Venkatesan P. GOLD COPD report: 2025 update. Lancet Respir Med. 2025;13(1):e7-e8. doi: 10.1016/S2213-2600(24)00413-2
- Agustí A, Sisó-Almirall A, Roman M, Vogelmeier CF; members of the Scientific Committee of GOLD. Gold 2023: Highlights for primary care. NPJ Prim Care Respir Med. 2023;33(1):28. doi: 10.1038/s41533-023-00349-4 / PubMed
- Gloeckl R, Marinov B, Pitta F. Practical recommendations for exercise training in patients with COPD. Eur Respir Rev. 2013;22(128):178-186. doi: 10.1183/09059180.00000513
著者情報
 rehabilikun(理学療法士)
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



