リハ監査対策は「説明できる記録」を月次で整えることが重要です
リハ部門の監査・指導対策で重要なのは、制度を暗記することよりも、同意・算定根拠・中止短縮・多職種連携を「あとから説明できる形」で残すことです。実施していても、説明日、判断理由、共有先、再評価予定が追えなければ、現場の努力が証跡として伝わりにくくなります。
この記事では、リハ部門が日常業務の中で回せる監査チェックリストを整理します。対象は、主任・リーダー・教育担当・算定や記録の標準化を進めたい療法士です。令和 8 年改定の全体像そのものは親記事に任せ、本記事では「何を確認し、どう記録し、月次でどう直すか」に絞って解説します。
このページで答えること・答えないこと
このページで答えるのは、「リハ部門として監査・指導前に何を点検し、どの証跡を残すか」です。個別の点数表解釈を網羅する記事ではなく、同意取得、算定根拠、例外対応、連携記録を月次で確認するための運用記事です。
一方で、令和 8 年改定の全体像、各加算の詳細な算定要件、施設基準の届出手順は本文で深掘りしません。そこまで抱え込むと検索意図が分散するため、制度全体は親記事、個別の算定実務は兄弟記事へ分けて確認できる構成にしています。
| 区分 | 扱うこと | 扱わないこと | 確認先 |
|---|---|---|---|
| 本記事 | 監査前の点検項目、記録例、月次レビュー | 全加算の詳細な算定要件 | この記事内のチェックリスト |
| 親記事 | 令和 8 年改定の全体像、主要論点 | 部署内の個別記録例 | 2026 リハ改定ハブ |
| 兄弟記事 | 賃上げ支援など制度対応の各論 | リハ部門全体の監査点検 | 賃上げ支援の実務記事 |
監査・指導でまず揃える 4 つの証跡
リハ部門で最初に揃えるべき証跡は、同意、算定根拠、例外対応、連携記録の 4 つです。ここを部署共通の点検軸にすると、担当者による記録差が減り、指導時に「誰が・いつ・何を判断したか」を説明しやすくなります。
特に、中止や短縮、再説明、多職種への共有は、忙しい日ほど記録が薄くなりやすい部分です。日々の実施記録と月次レビューをつなげるために、以下の 4 点を最低限の共通項目として固定します。
| 論点 | よくある抜け | 最低限の証跡 | 点検者 |
|---|---|---|---|
| 同意取得 | 説明日、説明者、同席者が追えない | 説明日、説明内容、説明者、同席者、再説明の有無 | 担当療法士+責任者 |
| 算定根拠 | 実施理由が定型文だけになっている | 状態変化、目標、介入必要性、実施時間、今後の方針 | 担当療法士 |
| 例外対応 | 中止・短縮の理由が曖昧 | バイタル、症状、判断時刻、対応内容、再評価予定 | 担当療法士+リーダー |
| 多職種連携 | 共有した事実や合意内容が残っていない | 共有先、共有時刻、共有内容、合意事項、次アクション | チーム全員 |
監査前に確認する証跡セット
監査対策では、記録を増やすよりも「同じ場所を同じ順番で確認できる」ことが大切です。カルテ、リハ実施記録、計画書、同意記録、カンファレンス記録が分断されると、説明時に情報を探す時間が増えます。
以下の証跡セットを月次で確認しておくと、監査前の突貫修正を減らせます。ポイントは、単に有無を確認するだけでなく、未達理由と翌月の修正策まで残すことです。
| 証跡 | 確認すること | 不十分な例 | 修正の方向性 |
|---|---|---|---|
| リハ計画書 | 目的、説明、同意、再説明の流れが追えるか | 説明済みの記載だけで内容が不明 | 説明者、同席者、質問内容を追記できる様式にする |
| 実施記録 | 実施内容、時間、反応、次回方針がつながるか | 「歩行練習実施」だけで必要性が読めない | 目標、反応、次回条件を 1 文で残す |
| 中止・短縮記録 | 理由、時刻、対応、再評価予定があるか | 「体調不良のため中止」のみ | 数値、症状、判断時刻、再実施条件を固定する |
| 連携記録 | 誰に何を共有し、何が決まったか | 「病棟へ報告」のみ | 共有先、合意事項、次アクションを書く |
現場の詰まりどころは「例外時の記録」と「担当者差」です
現場で詰まりやすいのは、通常実施ではなく例外対応です。中止、短縮、拒否、急変、説明のやり直し、多職種への再共有などは、判断そのものは適切でも、記録が薄いと後から説明しにくくなります。
もう 1 つの詰まりは、担当者ごとの書き方の差です。定型文だけの人、数値を残す人、共有先まで残す人が混在すると、同じ部署内でも監査時の説明力に差が出ます。まずは以下の 3 点だけを共通言語にしてください。
毎回同じところで記録や共有が詰まる場合は、個人の努力だけでなく、教育体制・共通フォーマット・相談相手の有無などの環境要因も影響します。
よくある失敗( NG )と通る書き方( OK )
監査で弱く見える記録は、事実がない記録ではなく、判断の流れが読めない記録です。「中止した」「短縮した」「同意あり」だけでは、なぜそう判断したのか、誰に共有したのか、次にどうするのかが伝わりません。
以下の表は、部署内レビューでそのまま使えるように、NG 記載と OK 記載を並べたものです。完全な文章を暗記する必要はありませんが、数値、時刻、理由、共有先、再計画の 5 要素は意識して残してください。
| 場面 | NG 記載 | OK 記載 | 記録ポイント |
|---|---|---|---|
| 中止判断 | 「体調不良で中止」 | 「歩行練習中に SpO2 89% まで低下し呼吸苦あり。14:20 に中止。安静後 14:35 に 93% へ回復。翌日はバイタル確認後に再実施予定」 | 数値、時刻、症状、再計画 |
| 短縮対応 | 「時間短縮」 | 「立位練習中に右膝痛 NRS 7/10 へ増悪。安全優先で 20 分短縮。疼痛管理後の再介入条件を病棟看護師へ共有」 | 短縮理由、共有先、次回条件 |
| 同意取得 | 「同意あり」 | 「本人・家族へリハの目的、転倒リスク、実施中止の可能性を説明し同意取得。説明者:担当 PT、同席:長女。質問内容は自主練習の可否」 | 説明内容、説明者、同席者、質問 |
| 連携記録 | 「病棟へ報告」 | 「移乗時のふらつき増加を 15:10 に病棟看護師へ共有。夜間トイレは見守り対応で合意。翌朝カンファで歩行補助具を再検討」 | 共有時刻、共有先、合意事項 |
回避の手順は当日・週次・月次で分けます
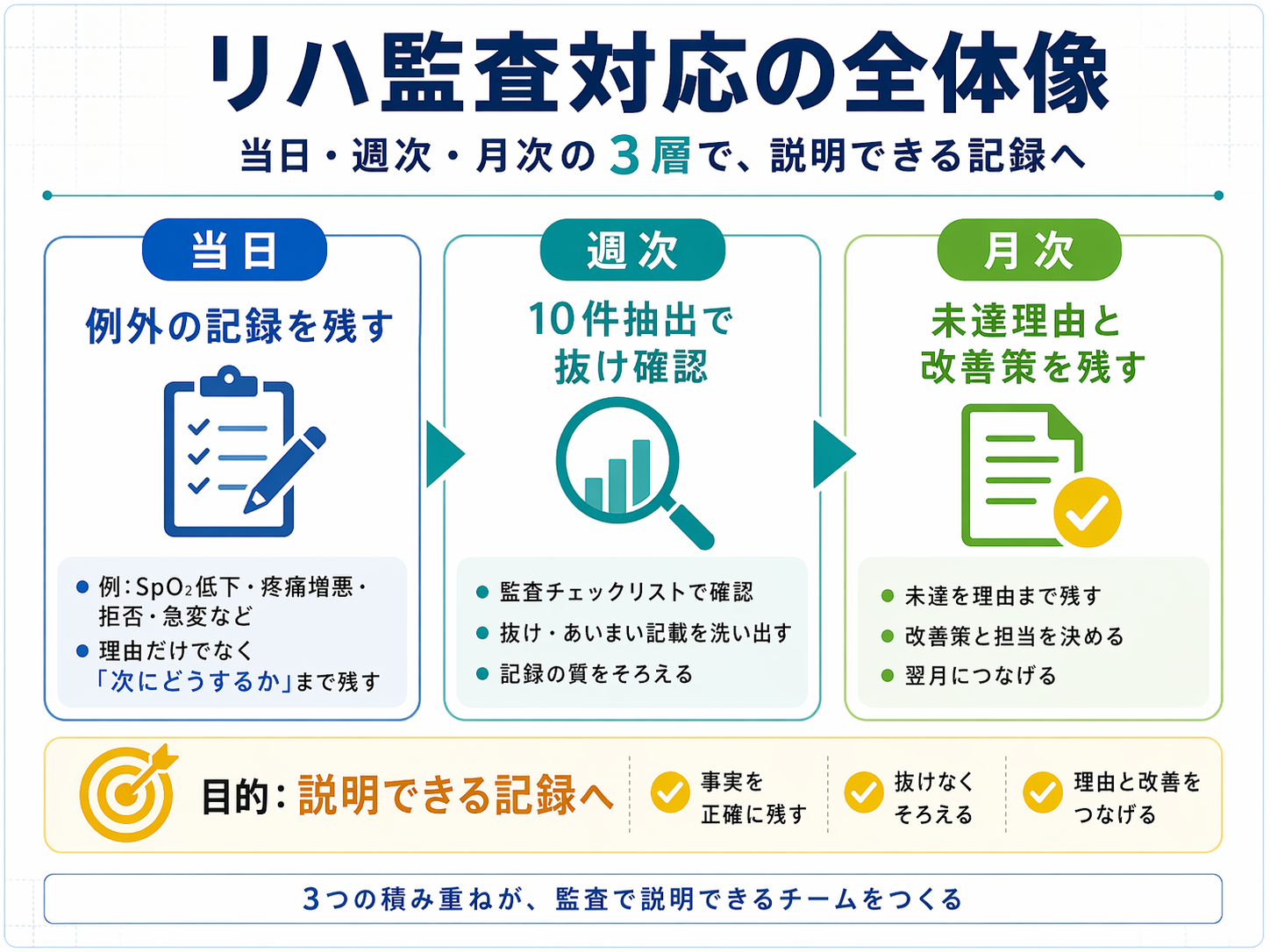
監査対策は、直前にまとめて整えるより、当日・週次・月次に分けて小さく回すほうが安定します。当日は例外記録を残し、週次は抜けを見つけ、月次は部署全体の傾向を修正する役割に分けます。
最初から全例を監査する必要はありません。週次は 10 件抽出、月次は未達項目の傾向確認から始めると、現場負担を抑えながら継続しやすくなります。
- 当日:中止・短縮・拒否・急変など、例外対応の理由と再評価予定を残す
- 週次:同意、算定根拠、例外対応、連携記録を 10 件抽出で確認する
- 月次:未達項目を集計し、テンプレ、教育、申し送り方法を更新する
月次監査チェックリスト(部門運用用)
月次チェックリストの目的は、満点を取ることではなく、同じ抜けを翌月に持ち越さないことです。未達項目を責める運用にすると形骸化しやすいため、未達理由と修正策をセットで残します。
月次レビューでは、実施率だけでなく「どの場面で抜けたか」を見ます。たとえば、短縮時だけ再評価予定が抜ける、家族説明時だけ同席者が抜けるなど、場面別に見ると改善策が具体化します。
| 項目 | 確認内容 | 判定 | 未達時対応 |
|---|---|---|---|
| 同意記録 | 説明日、説明者、同席者、説明内容が揃っているか | □ 達成 / □ 未達 | 同意記録テンプレを修正し、翌週 10 件再確認 |
| 算定根拠 | 状態変化、目標、介入必要性、実施時間が読めるか | □ 達成 / □ 未達 | 記載例を共有し、定型文だけの記録を減らす |
| 例外対応 | 中止・短縮の理由、判断時刻、再評価予定があるか | □ 達成 / □ 未達 | 中止・短縮時の必須欄を追加する |
| 連携証跡 | 共有先、共有内容、合意事項、次アクションが追えるか | □ 達成 / □ 未達 | 申し送り様式を統一し、共有先の記載を必須化する |
| 再監査 | 前月の未達項目が改善しているか | □ 達成 / □ 未達 | 同じ未達が 2 回続く場合は教育内容を見直す |
月次監査チェックシート PDF
部署内の月次レビューでそのまま使えるように、同意記録、算定根拠、例外対応、連携証跡、再監査を 1 枚で確認できるチェックシートを用意しました。印刷して、週次 10 件抽出や月次レビューの記録用紙として使えます。
PDF は「確認する項目」と「未達時対応」を分けて記入できる構成です。監査直前の確認だけでなく、毎月の記録改善ミーティングにも使いやすいようにしています。
PDFプレビューを表示する
月次レビューで残す記録の型
月次レビューでは、点検した事実だけでなく、未達理由と次の改善策まで残すと説明しやすくなります。「確認したが不十分だった」「翌月から様式を変える」という流れが追えるだけで、部署として改善していることを示せます。
記録は長くする必要はありません。以下の型を使うと、監査対策だけでなく、部署内教育や申し送りの改善にもつながります。
| 項目 | 書く内容 | 記載例 |
|---|---|---|
| 対象 | 確認した期間と件数 | 2026 年 6 月分のリハ実施記録から 20 件を抽出 |
| 結果 | 達成項目と未達項目 | 同意記録は全例達成。中止時の再評価予定が 3 件で未記載 |
| 原因 | 未達が起きた場面 | 午後の急な中止対応で、再評価予定の記載が抜けやすい |
| 改善策 | 翌月に変える運用 | 中止記録テンプレに「再評価予定」欄を追加し、週次で 10 件確認 |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
監査対策は、まずどこから始めるべきですか?
最初は、中止・短縮の記録と同意の証跡から始めます。どちらも指導時に説明責任が集中しやすく、記録が薄いと後追い説明が難しくなります。次に算定根拠、最後に多職種連携の証跡を整える順番がおすすめです。
チェックリストを導入しても定着しません。どうすればよいですか?
最初から項目を増やしすぎないことが重要です。まずは同意、算定根拠、例外対応、連携記録の 4 項目に絞り、週次 10 件抽出から始めてください。定着後に、施設基準や各加算に関する確認項目を追加すると運用しやすくなります。
監査直前だけ記録を見直す運用では不十分ですか?
直前だけの見直しでは、例外対応や多職種連携の流れを再現しにくくなります。特に中止・短縮・再説明・合意事項は、当日に残さないと事実関係が曖昧になりやすいです。当日記録、週次抽出、月次レビューの 3 層で回すほうが安定します。
記録例をそのまま定型文にしてもよいですか?
定型文は使ってもよいですが、患者ごとの状態、数値、判断時刻、共有先、再評価予定を必ず加えてください。定型文だけでは、個別性や判断根拠が伝わりにくくなります。テンプレは「書き漏れ防止」のために使い、内容は症例に合わせて調整します。
次の一手
- 全体像を整える:令和 8 年改定リハハブ
- 制度対応を深掘りする:賃上げ支援の実務記事
参考文献
- 厚生労働省. 保険診療における指導・監査. 公式ページ
- 厚生労働省. 令和 8 年度診療報酬改定について. 公式ページ
- 厚生労働省. 令和 8 年度診療報酬改定説明資料等について. 公式ページ
- 公益社団法人 日本理学療法士協会. 令和 8 年度診療報酬改定情報. 公式ページ
- PT-OT-ST.NET. 【診療報酬改定】リハビリ実施計画書の説明・署名ルールが見直し. 記事ページ
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



