PEP 呼吸法は「適応判定・中止基準・記録の型」で安全に回す
PEP 呼吸法(呼気陽圧療法)は、呼気時に抵抗をかけて気道内に陽圧を作り、喀痰の移動や排出を支援する方法です。臨床で重要なのは、器具名を覚えることよりも、誰に行うか・どこで止めるか・何を記録するかをそろえることです。
この記事では、PT が病棟・外来・在宅で PEP 呼吸法を使う場面を想定し、適応判定、実施手順、中止基準、記録例を 1 つの流れで整理します。デバイスごとの細かな製品比較ではなく、現場で再現しやすい排痰支援の型に絞って解説します。
開始前に決めることは「適応・保留・中止」の 3 つ
PEP 呼吸法は、喀痰貯留や排痰困難があり、指示理解と協力が得られる症例で検討しやすい手技です。ただし、呼吸苦が強い、疲労が強い、実施中に SpO2 低下が持続する場合は、回数や負荷を下げるだけでなく、実施そのものを保留・中止する判断が必要です。
開始前には「排痰を促したいのか」「肺拡張を狙うのか」「終了後に何が変われば成功か」を 1 行で言語化します。目的が曖昧なまま始めると、効果判定も申し送りも曖昧になります。
| 区分 | 見るポイント | 実務アクション |
|---|---|---|
| 適応 | 喀痰貯留、排痰困難、無気肺予防、自己排痰練習の必要性 | 目的を「排痰」または「肺拡張」に分けて開始する |
| 保留 | 指示理解が不安定、疲労が強い、呼吸苦が増えやすい | 体位調整、休息、負荷低下、他手技への変更を検討する |
| 中止 | SpO2 低下の持続、呼吸困難の増悪、継続困難な疲労、顔色不良 | 即時中止し、バイタル再確認とチーム報告を行う |
PEP 実施と判定フロー図
以下の図版は、開始前確認から次回調整までを 1 枚で確認できる実装用フローです。スタッフ間で同じ順序を共有すると、記録の質と再現性が上がります。
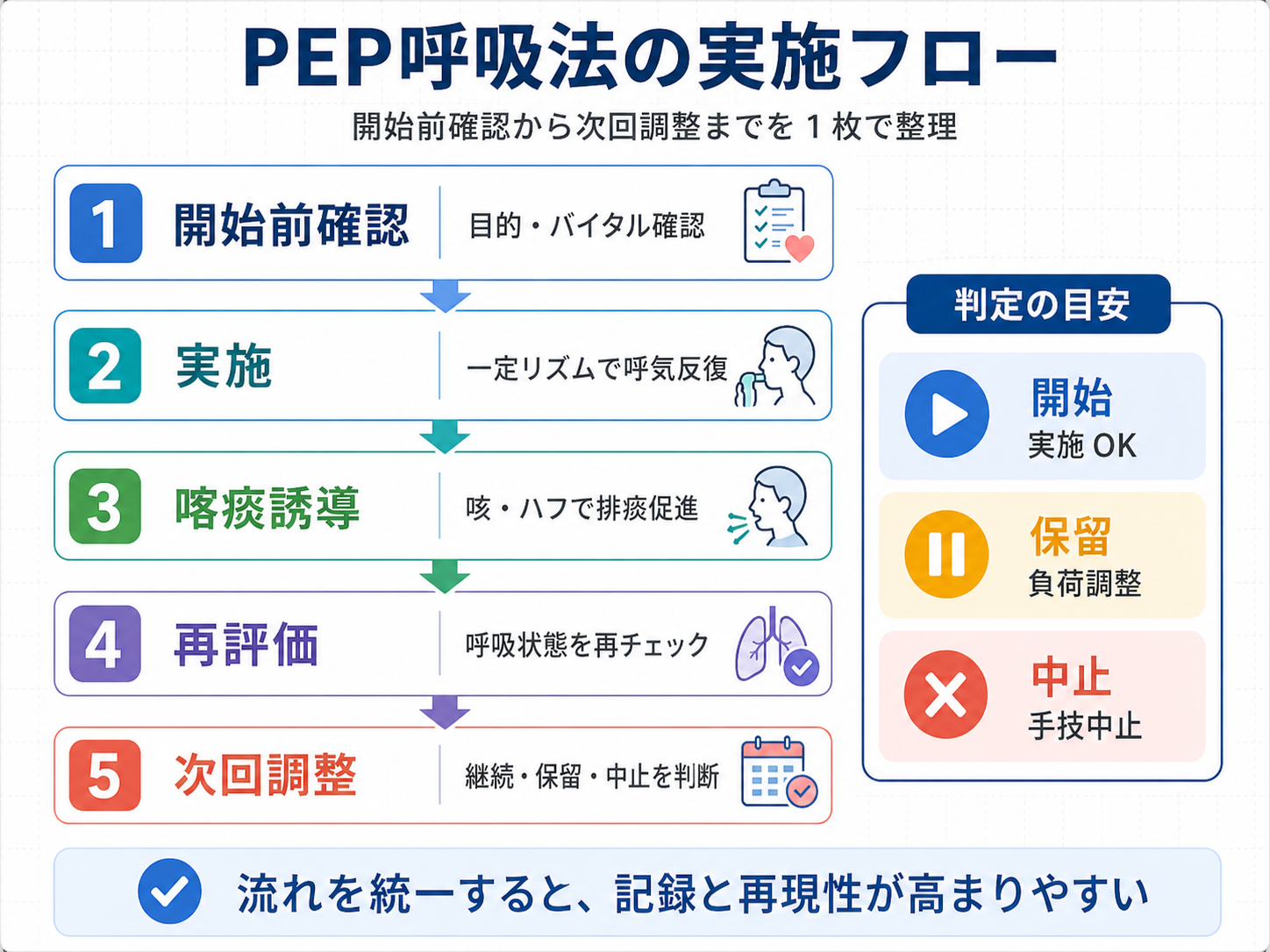
5 分で回す確認フローは「準備→実施→再評価」で固定する
PEP 呼吸法の実施時間そのものは、疾患・疲労・施設プロトコルによって変わります。ここでいう 5 分フローは、PT が毎回そろえる確認の流れです。準備、実施、再評価の順番を固定すると、誰が見ても介入の意図と結果が追いやすくなります。
実施中は、強く吹かせることよりも「一定リズムで続けられること」を優先します。終了後は咳嗽やハフで喀痰誘導を行い、開始前後の SpO2、呼吸数、呼吸困難感、痰量・痰性状を比較して、次回設定へつなげます。
| ステップ | 確認すること | 記録ポイント |
|---|---|---|
| 1. 準備 | 体位、目的、開始時 SpO2、呼吸数、呼吸困難感 | 開始条件と実施目的を 1 行で残す |
| 2. 実施 | 無理のない呼気、一定リズム、疲労、休息の必要性 | 中断回数、疲労感、呼吸苦の変化を残す |
| 3. 再評価 | 喀痰誘導、終了時 SpO2、呼吸数、痰量・痰性状 | 開始前後の差分と次回調整案を残す |
PEP だけで抱え込まず、目的に合わせて組み合わせる
PEP 呼吸法は、排痰支援の選択肢の 1 つです。喀痰が動きにくい場合、咳嗽が弱い場合、指示理解が難しい場合は、PEP だけで粘らず、体位調整、ハフィング、吸引、咳介助などと組み合わせて考えます。
排痰(気道クリアランス)の全体フローを先に持っておくと、「PEP を実施したか」ではなく「痰が出しやすくなったか」「呼吸苦が増えていないか」「次回も同じ条件で続けられるか」で判断しやすくなります。
| 方法 | 向いている場面 | 注意点 |
|---|---|---|
| PEP | 指示理解があり、自己排痰練習につなげたい場面 | 疲労や呼吸苦が増える場合は負荷・回数を再調整する |
| OPEP | 振動を併用して分泌物移動を促したい場面 | 器具特性と患者の使いやすさを確認する |
| ハフィング | 喀痰誘導の仕上げとして呼出を促したい場面 | 強くやりすぎると疲労や気道虚脱につながることがある |
| 吸引 | 自己喀出が困難で、分泌物貯留が明らかな場面 | 適応、侵襲性、患者負担をチームで確認する |
現場の詰まりどころは「効果があったか分からない」こと
PEP 呼吸法が現場で続かない理由は、手技そのものの難しさよりも、開始条件と再評価がそろっていないことです。「痰が多そうだから実施」「なんとなく続ける」では、効果があっても次回に再現できません。
開始前後で同じ項目を見て、結果を記録し、次回の負荷や回数に反映するだけで、申し送りの質は大きく変わります。まずは、以下の 3 点だけを固定してください。
よくある失敗は「強く吹かせる」「記録が実施のみ」の 2 つ
PEP 呼吸法では、強い呼気を連続で求めるほど効果が上がるわけではありません。むしろ、疲労や呼吸苦が増えて質が落ちると、排痰支援として継続しにくくなります。無理なく続けられる負荷と休息を先に設計します。
もう 1 つの失敗は、記録が「PEP 実施」の一文で終わることです。これでは次回の調整ができません。開始前後の差分を残すことで、介入の意味がチームに伝わります。
| 場面 | NG | OK | 記録ポイント |
|---|---|---|---|
| 開始前 | 適応確認なしで開始する | 目的・保留条件・中止条件を先に確認する | 実施理由を 1 行で記載する |
| 実施中 | 強い呼気を連続で求める | 一定リズムと休息で継続性を優先する | 中断回数、疲労感、呼吸苦を記載する |
| 実施後 | 「実施した」だけで終える | 再評価して次回設定に反映する | 開始前後の変化と次回案を記載する |
記録は「目的・反応・次回調整」まで書く
PEP 呼吸法の記録は、長く書くよりも、次回の判断に使える情報を残すことが重要です。開始前の状態、実施中の耐性、終了後の変化、次回調整の 4 点をそろえると、チーム内で再現しやすくなります。
以下の型を使うと、「何を目的に行い、患者がどう反応し、次に何を変えるか」が 1 文で伝わります。施設の記録様式に合わせて短縮してください。
| 項目 | 記録例 |
|---|---|
| 目的 | 喀痰貯留に対し、自己排痰促通を目的に PEP 呼吸法を実施。 |
| 実施中 | 座位で実施。呼吸苦の増悪なく継続可能。途中 1 回休息を要した。 |
| 再評価 | 実施後に少量喀痰あり。SpO2 低下持続なし。呼吸困難感は軽減傾向。 |
| 次回調整 | 次回も同条件で実施し、疲労が強い場合は回数を減らして休息を増やす。 |
PEP 呼吸法 5 分確認シート PDF
開始前の確認、中止サイン、実施後の記録を 1 枚で残せる A4 記録シートです。病棟・外来・在宅で、PEP 呼吸法の実施条件と再評価をそろえたいときに使ってください。
PDF を開く・印刷する
PDF プレビューを表示する
FAQ
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
PEP 呼吸法はどの患者から優先すべきですか?
喀痰貯留があり、咳嗽だけでは喀出が不十分な症例を優先します。開始時は目的を「排痰」か「肺拡張」かで明確にし、終了後に痰量、呼吸困難感、SpO2、呼吸数の変化を確認します。
回数やセット数はどう決めるのが実務的ですか?
施設プロトコルや医師指示を優先します。そのうえで、疲労や呼吸苦が増えず、一定リズムで継続できる範囲に調整します。途中で質が落ちる場合は、回数を増やすより休息を挟む方が実務的です。
実施後に必ず見るべき指標は何ですか?
SpO2、呼吸数、呼吸困難感、痰量・痰性状、咳嗽のしやすさを優先します。開始前後の差分が残っていれば、次回の設定変更や申し送りに使いやすくなります。
PEP だけで改善しないときはどう考えますか?
PEP を単独で続けるのではなく、体位調整、ハフィング、咳介助、必要時吸引などへつなぎます。目的を「痰を寄せる」「出す」「呼吸を整える」に分けると、次の選択がしやすくなります。
次の一手
続けて読むと、PEP の位置づけと次の選択が整理しやすくなります。
参考文献
- McCool FD, Rosen MJ. Nonpharmacologic airway clearance therapies: ACCP evidence-based clinical practice guidelines. Chest. 2006;129(1 Suppl):250S-259S. doi:10.1378/chest.129.1_suppl.250S
- Bott J, Blumenthal S, Buxton M, et al. Guidelines for the physiotherapy management of the adult, medical, spontaneously breathing patient. Thorax. 2009;64(Suppl 1):i1-i51. doi:10.1136/thx.2008.110726
- Lee AL, Burge AT, Holland AE. Positive expiratory pressure therapy versus other airway clearance techniques for bronchiectasis. Cochrane Database Syst Rev. 2017;9(9):CD011699. doi:10.1002/14651858.CD011699.pub2
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



