- 外反・内反ストレステストとは: “ 30° → 0° ” の意味で迷いを消す
- なぜ 30° と 0° を分ける?: “単独損傷” と “複合損傷” の整理
- 5 分フロー: “ 30° → 0° ” を固定して運用する
- やり方:固定と力の方向を “ 2 点 ” で揃える
- 外反ストレス( MCL ):内側裂隙の開大と終末感
- 内反ストレス( LCL ):外側裂隙の開大と終末感
- よくある失敗: “開大” が読めない・誇張される
- 現場の詰まりどころ:迷ったら “角度→固定→記録” に戻る
- 回避の手順チェック: 10 秒で整える
- 記録の型: “角度・方向・左右差・終末感” を固定
- よくある質問( FAQ )
- 次の一手:評価を “意思決定” につなげる
- 参考文献
- 著者情報
外反・内反ストレステストとは: “ 30° → 0° ” の意味で迷いを消す
外反ストレス(主に MCL )と内反ストレス(主に LCL )は、膝の内外側不安定性をみる基本テストです。結論はシンプルで、30° → 0° の順を固定すると、単独損傷と複合損傷の解釈がぶれにくくなります。
現場で詰まりやすいのは「なぜ角度を分けるか」と「開大(gapping)をどう言語化するか」です。本記事は、体位・固定・力の方向をそろえ、再評価まで回る記録の型に落とし込みます。
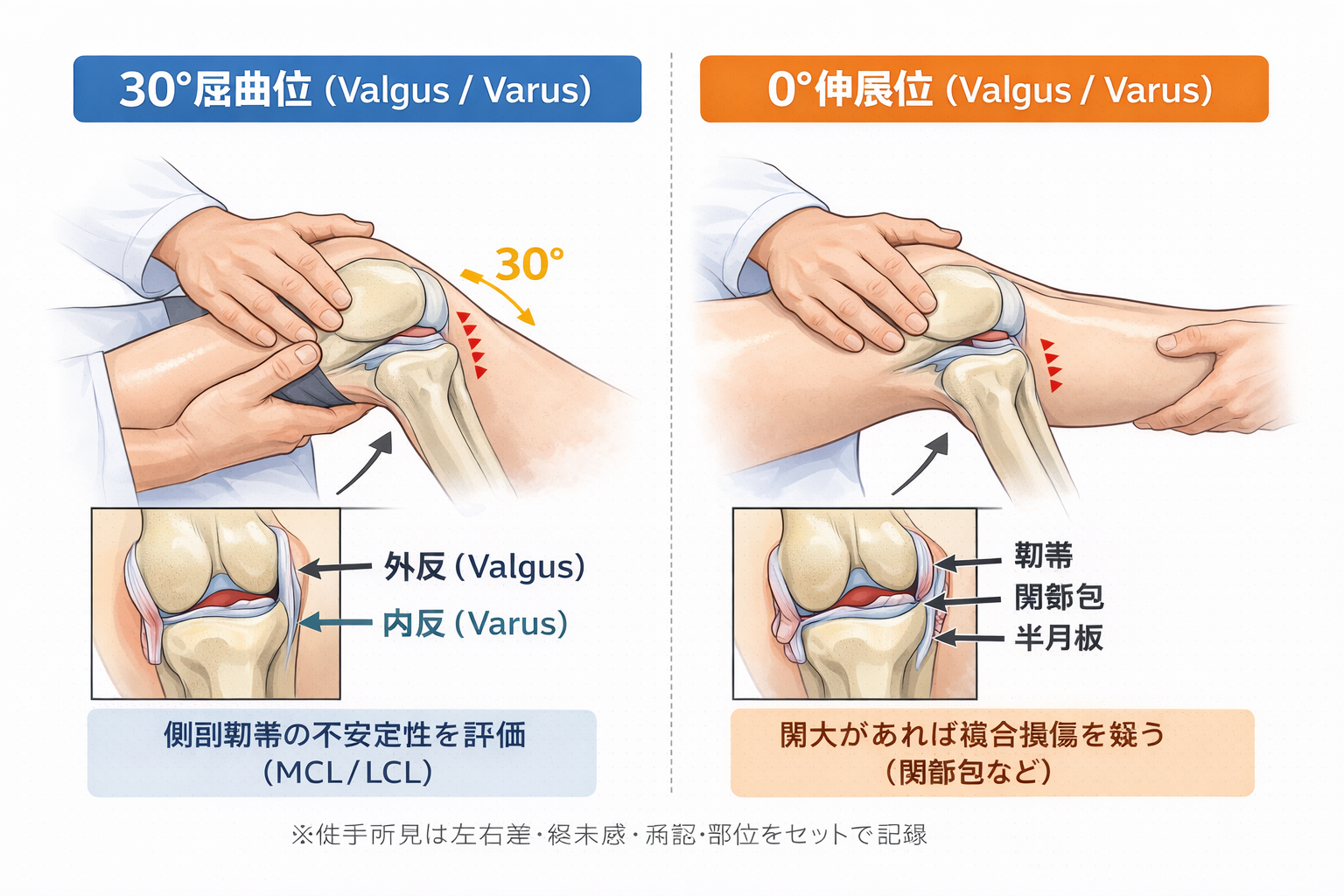
なぜ 30° と 0° を分ける?: “単独損傷” と “複合損傷” の整理
30° 付近では関節包の影響が相対的に減り、側副靱帯(MCL / LCL)の不安定性が見えやすくなります。0°(伸展位)で明確な開大がある場合は、関節包や他構造を含む複合要素を疑いやすく、負荷量・再評価頻度・共有の優先度が変わります。
そのため実務では、30°で単独要素を確認 → 0°で複合要素を確認の順が最も再現性の高い運用です。
5 分フロー: “ 30° → 0° ” を固定して運用する
- 準備:膝を軽く屈曲し、防御収縮を下げる位置を作る
- 30°:外反 / 内反で開大と終末感(firm / soft)を左右差で確認
- 0°:同様に確認し、伸展位での不安定性を評価
- 記録:角度・方向・開大(左右差)・終末感・痛み部位を固定語で残す
やり方:固定と力の方向を “ 2 点 ” で揃える
テストの精度は、①大腿固定と②力の方向で決まります。大腿が動くと開大が過小/過大に見え、回旋が混ざると終末感が読みにくくなります。固定は押し込みではなく、大腿が動かない位置に体を寄せて支えるのがコツです。
外反ストレス( MCL ):内側裂隙の開大と終末感
外反力で内側裂隙が開くか、終末が「止まる(firm)」か「ふわっ(soft)」かを左右差で確認します。痛みの部位(内側裂隙/鵞足部周辺)も同時に記録すると、介入と再評価の整合性が上がります。
内反ストレス( LCL ):外側裂隙の開大と終末感
内反力で外側裂隙の開大を確認します。外側は痛みの訴えが分散しやすいため、外側裂隙の一点+終末感にフォーカスした記録に固定すると、解釈が安定します。
よくある失敗: “開大” が読めない・誇張される
| 失敗 | 起きること | 回避 |
|---|---|---|
| 大腿固定が甘い | 関節裂隙の開大が小さく見える/ぐらつきが誇張される | 体幹を近づけて “大腿が動かない” 位置を先に作る |
| 力の方向が斜め | 回旋が混ざり終末感が読めない | 外反 / 内反の方向を最優先し、ゆっくり一定で加える |
| 0°だけで判断する | 複合要素が混ざり、側副靱帯の単独所見が曖昧になる | 30° → 0° を固定して比較する |
現場の詰まりどころ:迷ったら “角度→固定→記録” に戻る
所見で迷うときは、結果より先に条件が崩れていることが多いです。次の 3 つで立て直すと運用が安定します。
- 先に戻る:よくある失敗(固定と方向)
- 次に確認:回避の手順チェック
- 同ジャンルの内部リンク:膝の経過共有は KOOS(膝 PROM) を併用すると説明と再評価が揃います
回避の手順チェック: 10 秒で整える
- 30° → 0° の順で実施した
- 大腿が動かない(固定が安定)
- 外反 / 内反の方向がブレない(斜めに押していない)
- 左右差で “開大+終末感” を確認した
- 痛み部位を一点で記録した
記録の型: “角度・方向・左右差・終末感” を固定
- 角度:30° / 0°
- 方向:外反(MCL)/内反(LCL)
- 所見:開大(健側比)、終末感(firm / soft)、痛み(部位)
- 補足:腫脹、恐怖、防御収縮
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
0°で不安定だと何が違いますか?
伸展位(0°)で明確な開大がある場合、側副靱帯単独ではなく関節包などを含む複合要素を疑いやすくなります。負荷量の調整と再評価頻度の設定に関わるため、30°と0°を分けて記録することが重要です。
痛みが強いときは中止すべきですか?
強い疼痛や恐怖があると防御収縮が入り、開大や終末感の判定精度が落ちます。無理に強く行わず、方向と固定を整えたうえで最小限の所見(左右差・終末感・痛み部位)を残し、状態に応じて再評価します。
開大は必ず定量しないといけませんか?
徒手評価では、まず左右差と終末感の一貫した記録が優先です。必要時は医師と連携し、ストレス撮影など定量評価の情報を統合して判断します。
再評価はいつ行うとよいですか?
疼痛・腫脹・荷重状況の変化があったタイミングで、同じ条件(角度・方向・固定)で再評価すると経時比較が有効です。条件が揃わない再評価は解釈を難しくするため、実施条件の記録を優先してください。
次の一手:評価を “意思決定” につなげる
- 全体像をそろえる:膝テストの運用を一覧で固定するなら 膝の整形外科テスト一覧(親)
- すぐ実装する:経過とアウトカムの共有は KOOS(膝 PROM)
参考文献
- LaPrade RF, et al. Correlation of valgus stress radiographs with medial knee ligament injuries: an in vitro biomechanical study. Am J Sports Med. 2010;38(2):330-338. DOI: 10.1177/0363546509349347 / PubMed: 19966093
- Kane PW, et al. Fibular Collateral Ligament: Varus Stress Radiographic Analysis Using 3 Different Clinical Techniques. Orthop J Sports Med. 2018;6(5):2325967118770170. DOI: 10.1177/2325967118770170 / PubMed: 29770342
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下