離床の中止基準と再開基準| PT / OT / ST で判断をそろえる実務フロー
関連:職種連携プロトコル
関連: SBAR 記録テンプレ
離床で迷いが生まれやすいのは、中止条件は知っているのに、再開条件と報告の手順が人で違うからです。結果として、同じ患者さんでも担当者ごとに判断がぶれ、記録と連携がズレます。
本記事は、判断 → 中止( STOP / PAUSE )→ 報告( SBAR )→ 再開を 1 本化し、病棟で使える “早見表” と “運用の型” にまとめます。
結論|「絶対中止」と「条件付き中止」を分けると現場が回る
離床の中止は、まず絶対中止(その場で停止・即共有)と条件付き中止(休息 → 再評価で再試行)に二分すると運用しやすくなります。数値の暗記よりも、症状+変化量+持続をセットで見る方が再現性が上がります。
さらに、再開基準を先に決めておくと、必要以上に離床を止め続けることを減らせます。止める判断と同じくらい、「どう戻すか」が重要です。
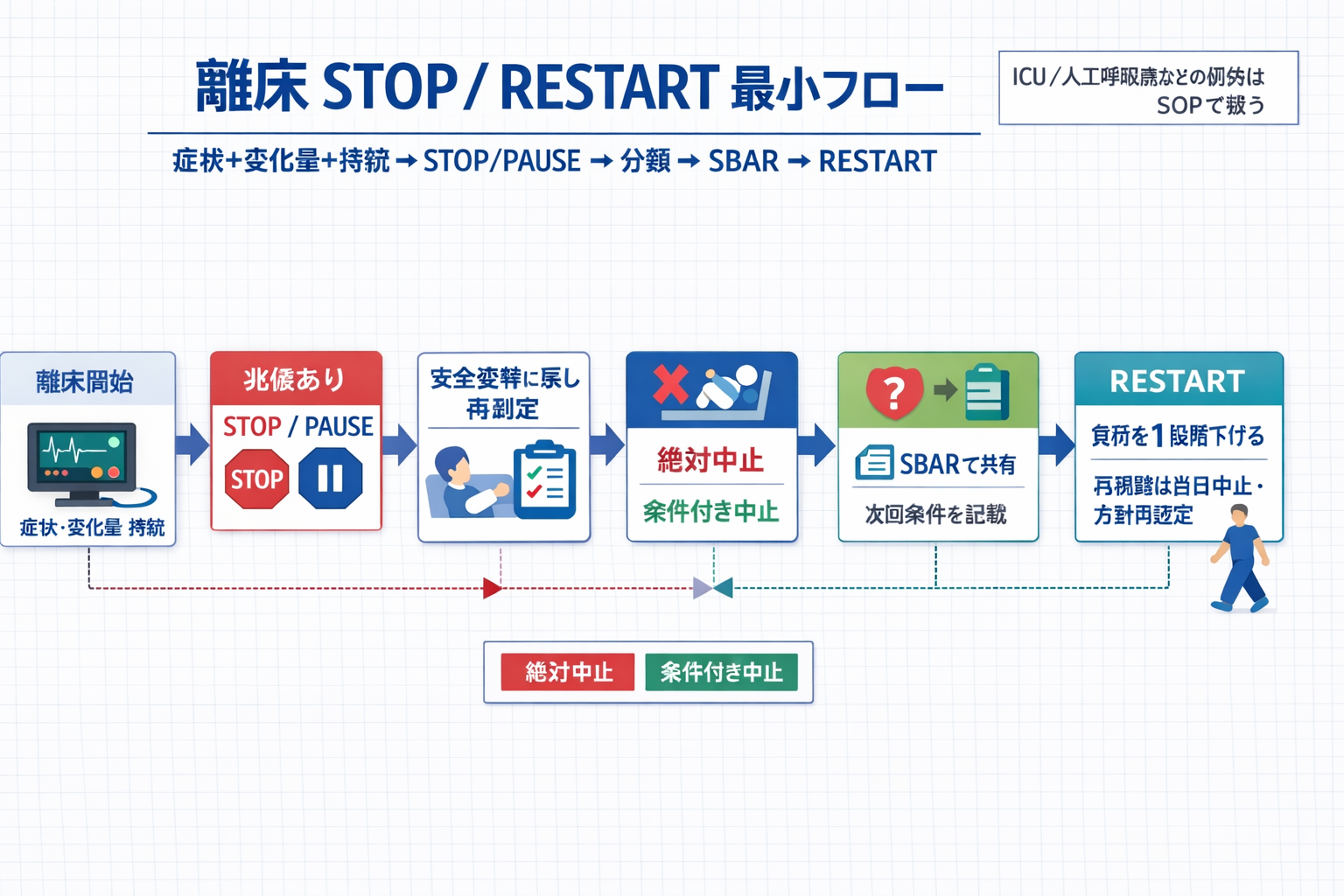
現場の詰まりどころ|「止めた後の型」がないとブレます
つまずきやすいのは、止めた直後の対応と、次回の再開条件が “言語化されていない”ことです。まずは次の 3 点だけ固定すると、連携が速くなります。
中止後の 5 ステップ|「止める→整える→渡す」を固定する
| 順番 | やること | 見るポイント |
|---|---|---|
| 1 | いったん STOP / PAUSE | 転倒・ライン牽引を回避(支持を増やす) |
| 2 | 姿勢を戻す(座位 → 臥位など) | 症状の消失 / 軽減までの時間 |
| 3 | バイタル再評価 | 安静値と “変化量”( BP / HR / SpO2 ) |
| 4 | 「絶対中止」か「条件付き中止」か分類 | 症状が重い/新規か、持続するか |
| 5 | SBAR で共有し、次回条件を 1 行で残す | 次回の開始レベルと再中止の条件 |
中止基準の早見表( PT / OT / ST 共通)
以下は院内運用に合わせて調整しやすい “たたき台” です。最終判断は主治医指示・院内基準を優先してください。
| 区分 | 観察項目 | 中止の目安(例) | その場の対応 | 記録ポイント |
|---|---|---|---|---|
| 絶対中止 | 意識・神経症状 | 急な意識低下、けいれん、新規神経症状、麻痺や失調の急な増悪、激しい頭痛 | ただちに中止、臥位 / 安全姿勢、医師・看護師へ即共有 | 発生時刻、症状、直前の体位と負荷、直前バイタル |
| 絶対中止 | 胸部症状 | 胸痛、強い動悸、冷汗を伴う不快感、失神前症状 | 中止し安静、必要時に再測定、当日方針を共有 | 症状の性状、誘因、回復時間、再現性 |
| 絶対中止 | 循環( BP / HR ) | 著明な低血圧 / 高血圧が持続、頻脈(例: HR > 130 / 分)・徐脈(例: HR < 40 / 分)、新規 / 増悪する不整脈 | 中止して安静、体位を戻して再測定、医療チームへ共有 | 安静 → 座位 → 立位の BP / HR と “変化量” |
| 絶対中止 | 呼吸( SpO2 / 呼吸数) | 強い呼吸困難、会話困難、 SpO2 の持続低下(例: < 88%)、呼吸数の著明な増悪(例: > 40 / 分) | 中止、体位調整、酸素調整は指示系統に沿って共有 | SpO2 最低値、回復までの時間、呼吸苦の訴え |
| 絶対中止 | ライン / 出血 | ライン抜去・牽引トラブル、出血、ドレーン異常、明らかなチューブ事故 | 中止、固定 / 圧迫などの初期対応、関係職種へ即共有 | トラブル内容、対応、再発防止(次回体制) |
| 条件付き中止 | 起立時症状 | めまい、悪心、ふらつき、冷汗(起立で出現し、姿勢を戻すと軽減) | 座位 / 臥位で休息 → 数分後に再評価 | 症状の持続時間、再開可否、次回の開始レベル |
| 条件付き中止 | 運動強度( Borg ) | Borg の急上昇、会話が途切れる、強い疲労感( “休めば戻る” パターン) | 負荷を 1 段階下げる / 休息を増やす → 反応で再判定 | 負荷量、 Borg 、休息後の反応 |
| 条件付き中止 | 疼痛・不穏 | 強い痛み、恐怖 / 不安で継続困難(説明と調整で改善余地) | いったん止めて調整(体位・支持・疼痛対策の相談) | 中止理由、調整内容、次回の工夫 |
再開基準|「戻す条件」を先に決める
中止後の再開は、症状の消失 / 軽減とバイタルの回復を確認し、負荷を 1 段階下げて再試行するのが基本です。再開時に同じ事象が再現される場合は、その日は中止し、チームで方針を再設定します。
| 確認項目 | 再開の目安(例) | 再開時のルール |
|---|---|---|
| 症状 | めまい・呼吸苦・胸部症状が消失 / 明確に軽減 | 前回より 1 段階低い負荷から開始(例:立位 → 座位) |
| バイタル | 安静で回復し、体位変換で “持続する悪化” がない | 安静 → 座位 → 立位で BP / HR / SpO2 を確認 |
| 再発条件 | 再中止の条件を言語化できる(何が起きたら止めるか) | 再発時は同じ手順で STOP → 共有(迷わない) |
| チーム合意 | 看護師・主治医と当日方針を共有済み | 連絡先と手順( SBAR )を固定 |
SBAR 報告テンプレ(そのまま使える)
報告の遅れより、報告内容の不一致が連携を崩します。 SBAR の 4 行を固定すると、次の担当者が “どこまで実施できるか” を読み取りやすくなります。
| 項目 | 記載テンプレ |
|---|---|
| S(状況) | 「離床開始 3 分でめまいと冷汗が出現し中止しました」 |
| B(背景) | 「本日午前は座位まで実施。午後に立位練習へ進行」 |
| A(評価) | 「立位で BP が低下し症状出現。臥位で改善しました」 |
| R(提案) | 「本日は座位負荷へ戻し、明日再評価で再開可否を判断したいです」 |
よくある失敗( OK / NG )
| NG | なぜ問題か | OK(改善策) |
|---|---|---|
| 中止したら当日ずっとベッド上 | 活動量が過度に低下し、廃用につながりやすい | 再開基準を満たせば、低負荷で再試行( 1 段階戻す) |
| 「様子見」で共有しない | 急変兆候の共有が遅れ、次の担当が読めない | SBAR で当日中に共有し、次回条件を 1 行で残す |
| バイタル “単点” だけ記録 | 体位変化との因果が読めず、再開判断が遅れる | 安静 → 座位 → 立位の BP / HR / SpO2 と “変化量” を残す |
| 職種ごとに中止基準が違う | 患者説明と運用が不一致になり、現場が混乱する | 病棟共通の早見表を 1 枚化し、例外は別紙で管理 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
中止基準は数値だけで決めればいいですか?
いいえ。数値に加えて、症状(めまい、呼吸苦、胸部症状、神経症状)と体位変化での推移を合わせて判断します。特に “変化量” と “持続” をセットで残すと、次の担当が判断しやすくなります。
一度中止したら、その日は離床しない方がいいですか?
必ずしもそうではありません。症状が改善し、再開基準を満たせば、負荷を 1 段階下げて再試行できる場合があります。再現する場合はその日は中止し、方針をチームで再設定します。
「条件付き中止」は、どこまで待てば再開していいですか?
目安は「症状が消える / 明確に軽くなる」「安静でバイタルが戻る」「同じ体位変換で持続する悪化がない」の 3 点です。再開時は必ず 1 段階戻して開始し、同じ事象が再現するかで当日の上限を決めます。
SpO2 が少し下がっただけでも中止ですか?
“どこまで下がったか” だけでなく、“戻るか / 持続するか” を見ます。短時間で回復し、呼吸苦が強くないなら、休息して負荷を下げて再試行できることがあります。持続する低下や会話困難があれば中止して共有します。
PT / OT / ST で基準を分けるべきですか?
基本は共通基準が有効です。実施内容(歩行、 ADL 、嚥下など)で観察重点は調整しつつ、 STOP / RESTART の軸はそろえる方が、患者説明と病棟運用が一致しやすくなります。
次の一手
まずは病棟で「中止基準 早見表」と「 SBAR テンプレ」を共通化し、 1 週間だけ試験運用して “記録のぶれ” を確認してください。運用が固まると、離床量を上げやすくなります。
参考文献
- Hodgson CL, Stiller K, Needham DM, et al. Expert consensus and recommendations on safety criteria for active mobilization of mechanically ventilated critically ill adults. Crit Care. 2014;18(6):658. doi: 10.1186/s13054-014-0658-y. PubMed: PMID 25475522.
- Yang R, Zheng Q, Zuo D, Zhang C, Gan X. Safety Assessment Criteria for Early Active Mobilization in Mechanically Ventilated ICU Subjects. Respir Care. 2021;66(2):307-315. doi: 10.4187/respcare.07888. PubMed: PMID 32900917.
- Schweickert WD, Pohlman MC, Pohlman AS, et al. Early physical and occupational therapy in mechanically ventilated, critically ill patients: a randomised controlled trial. Lancet. 2009;373(9678):1874-1882. doi: 10.1016/S0140-6736(09)60658-9. PubMed: PMID 19446324.
- Devlin JW, Skrobik Y, Gélinas C, et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med. 2018;46(9):e825-e873. doi: 10.1097/CCM.0000000000003299. PubMed: PMID 30113379.
- Marra A, Ely EW, Pandharipande PP, Patel MB. The ABCDEF Bundle in Critical Care. Crit Care Clin. 2017;33(2):225-243. doi: 10.1016/j.ccc.2016.12.005. PubMed: PMID 28284292.
- Liu K, Ogura T, Takahashi K, et al. The safety of a novel early mobilization protocol conducted by ICU physicians: a prospective observational study. J Intensive Care. 2018;6:10. doi: 10.1186/s40560-018-0281-0. PubMed: PMID 29484188.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験があります。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



