- LCADL の評価方法|COPD の ADL 制限・採点・記録
- LCADL とは|「息切れ込みの ADL 制限」をみる尺度です
- どんなときに使う?|COPD の生活制限を具体化したいとき
- 構造と採点|15 項目・4 領域・0〜75 点で整理します
- 実施の流れ|“最近の生活” を固定して聞くとブレにくいです
- 結果の見方|総点だけで終わらず %total と領域差をみます
- 記録の型|点数だけでなく “詰まり場面” を 1 行で残します
- NRADL ・ mMRC ・ 6MWT とどう使い分ける?
- よくある失敗|総点だけで “軽い / 重い” を決めない
- よくある質問
- 次の一手|呼吸リハの既存記事につないで運用を固める
- 参考文献
- 著者情報
LCADL の評価方法|COPD の ADL 制限・採点・記録
評価は「できる / できない」だけでなく、「息切れのせいでどこが生活で詰まるか」までそろえると、呼吸リハの次の一手が決めやすくなります。
LCADL( London Chest Activity of Daily Living scale )は、COPD などで「息切れが原因で ADL がどれだけ制限されているか」を整理する患者報告式の尺度です。 BI や FIM のように介助量をみる尺度とは違い、同じ「自立」でも、入浴や更衣、家事、外出でどれだけ呼吸苦が出ているかを拾いやすいのが特徴です。
現場で便利なのは、生活場面に結びついた息切れの重さを短時間でそろえやすいことです。呼吸器らしい ADL の見方は 心不全・ COPD の ADL 評価 でも整理できますが、本記事では LCADL に絞って、構造、採点、 %total の考え方、記録の型、 NRADL ・ mMRC ・ 6MWT との使い分けを実務目線でまとめます。
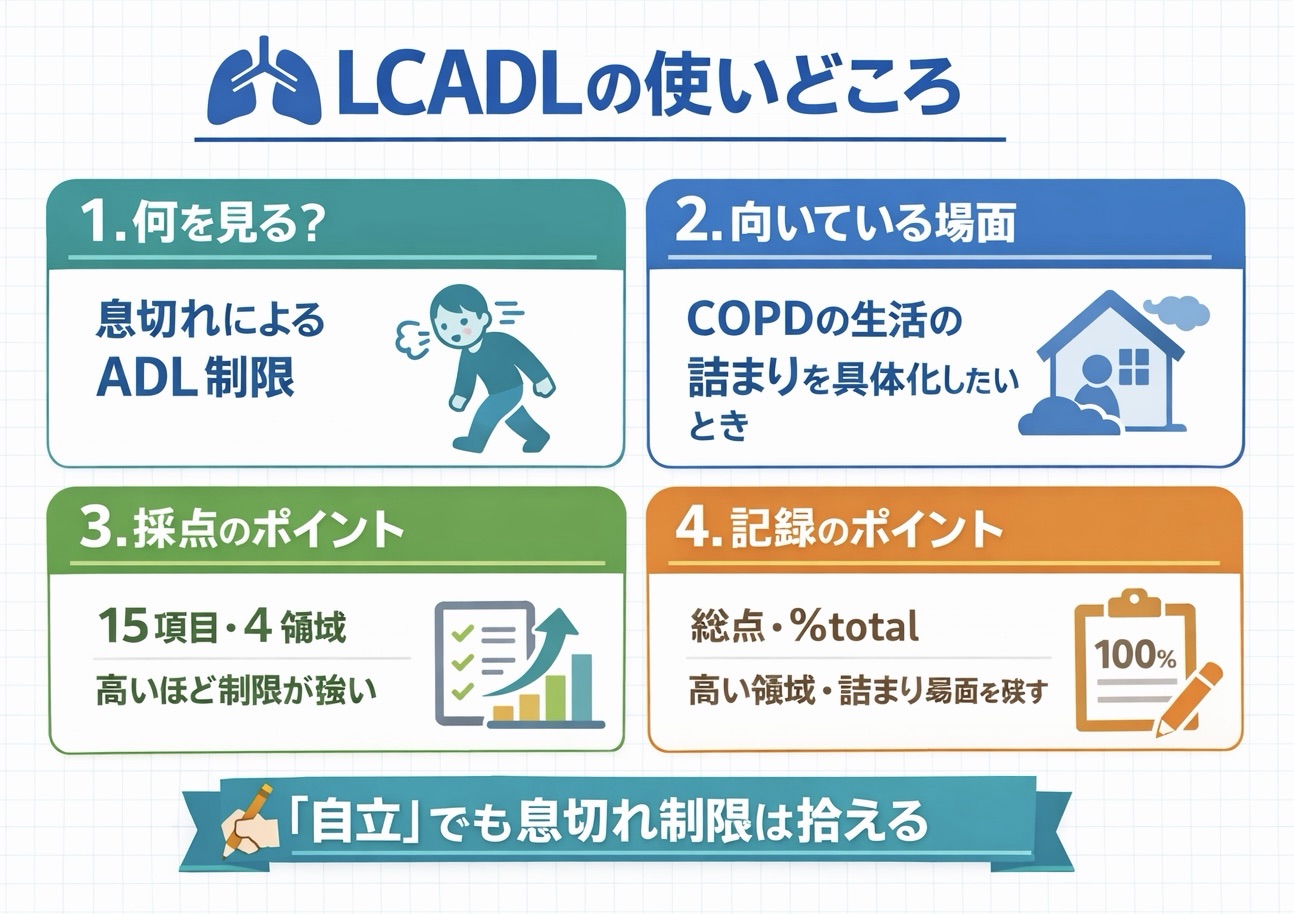
LCADL とは|「息切れ込みの ADL 制限」をみる尺度です
LCADL は、日常生活動作そのものではなく、呼吸困難が ADL をどの程度制限しているかをみる尺度です。 COPD では、 BI や FIM で「自立」と出ても、入浴後に強い息切れが出る、買い物後は長く休まないと動けない、家事の途中で何度も中断する、といったズレが起こります。 LCADL は、この “自立だが生活が回らない” 状態を見つけやすいのが強みです。
そのため、呼吸リハでは単なる ADL 自立度の確認ではなく、生活動作にどの程度の呼吸負荷がかかっているかを共有したいときに向いています。特に、在宅復帰、外来フォロー、運動療法の前後比較、在宅酸素導入後の生活再設計などで使いやすいです。
どんなときに使う?|COPD の生活制限を具体化したいとき
LCADL が向いているのは、息切れによる生活制限を具体的な場面で拾いたいときです。たとえば、 6 MWT で距離はそこそこ出るのに「実生活では動けない」と訴える場合、 mMRC は 1 行で症状強度を示せても、どの ADL が詰まっているかまでは分かりません。そういうときに LCADL を使うと、セルフケア、家事、身体活動、余暇のどこに制限が強いかを整理しやすくなります。
また、在宅復帰や外来では、「何ができるか」より「何をすると苦しくて止まるか」が支援設計に直結します。 LCADL はまさにそのズレを埋める尺度なので、呼吸リハの初回評価や再評価で使いやすいです。
構造と採点|15 項目・4 領域・0〜75 点で整理します
LCADL は、15 項目を 4 領域でみる尺度です。領域は、セルフケア、家事、身体活動、余暇で構成され、各項目は 0〜5 点で採点します。総点は 0〜75 点で、高いほど機能制限が強いと読みます。
ここで大事なのは、0 点の扱いです。 0 点は「もともとその活動をしない」場合を含むため、単純に総点だけを見ると、実際より軽く見えてしまうことがあります。そのため、臨床では総点だけでなく LCADL %total を併用して解釈する考え方がよく使われます。
項目文を丸ごと覚えるより、まずは「4 領域のどこで息切れが強いか」を見るほうが使いやすいです。セルフケアが高いのか、家事が高いのか、外出や余暇で落ちるのかを分けると、介入目標が立てやすくなります。
実施の流れ|“最近の生活” を固定して聞くとブレにくいです
LCADL は患者報告式なので、評価期間と前提条件をそろえて聞くことが大切です。外来では「この 1〜2 週間」、入院では「病棟生活または退院前の生活を想定して」など、基準期間を毎回固定すると再評価がしやすくなります。
実施時は、まず「普段の生活で、息切れのせいでどれくらい困るか」を確認し、各項目の回答を進めます。ここで重要なのは、 “できるかどうか” だけでなく、途中で止まる、速度を落とす、休憩が必要になる、誰かに頼む といった実生活の制限を聞き取ることです。面接式で行う場合は、答えが曖昧なときに具体場面へ戻して確認するとブレが減ります。
結果の見方|総点だけで終わらず %total と領域差をみます
LCADL は、まず総点と %total を確認し、そのうえで領域差をみると解釈しやすいです。 COPD では、 LCADL %total の 28 % が機能状態を分ける目安として報告されており、 %total のほうが総点より臨床アウトカムと結びつきやすいとされています。
再評価では、点数差も重要です。 COPD では総点の MDC は約 4 点、 %total の MID は -4 % が報告されているので、単なる日差変動か、意味のある変化かを考えるときの参考になります。ただし、臨床では数点差だけで決め切らず、どの領域が下がったか、症状や活動量と整合するかを一緒にみるほうが安全です。
記録の型|点数だけでなく “詰まり場面” を 1 行で残します
LCADL は数字だけでも比較できますが、記録は場面つきで残すと使いやすさが上がります。たとえば、「LCADL 35 / 75、 %total 32 %。家事と身体活動で高値。入浴後の休憩が長い、買い物は途中で中断」のように書くと、点数の中身が伝わります。
おすすめは、総点・ %total・高い領域・代表的な詰まり場面・比較条件 を 1 セットで残す形です。これなら、次回の外来や退院前カンファレンスでも、何が改善して何が残ったかを短く共有しやすくなります。
NRADL ・ mMRC ・ 6MWT とどう使い分ける?
LCADL と他の呼吸器尺度は役割が違います。 mMRC は息切れの強さを短くみる尺度、 6 MWT は歩行耐容能の実測、 NRADL は速度・息切れ・酸素を含む実用的 ADLに強い尺度です。これに対して LCADL は、生活場面での息切れ制限を領域ごとに可視化する尺度と考えると整理しやすいです。
実務では、 mMRC で症状の強さ、 6 MWT で実測、 LCADL で生活制限、 NRADL で実用 ADL を分けると使いやすいです。特に、「症状は強いが生活のどこで困っているか曖昧」「歩行距離は分かるが家事や入浴の制限が見えない」というときに LCADL が役立ちます。
スマホでは表を横スクロールできます。
| 尺度 | 主にみるもの | 強み | 向いている場面 |
|---|---|---|---|
| LCADL | 息切れ込みの ADL 制限 | 生活場面での詰まりを可視化しやすい | 在宅復帰・外来・呼吸リハ再評価 |
| NRADL | 速度・息切れ・酸素を含む ADL 実用性 | 呼吸器らしい ADL を 100 点で追いやすい | 入退院・継時変化・記録シート運用 |
| mMRC | 息切れの主観的重症度 | 短時間で層別化しやすい | 初回スクリーニング |
| 6 MWT | 歩行耐容能の実測 | 距離で変化を追いやすい | 運動療法の前後比較 |
よくある失敗|総点だけで “軽い / 重い” を決めない
スマホでは表を横スクロールできます。
| 場面 | NG | OK | 理由 |
|---|---|---|---|
| 採点 | 総点だけで軽い / 重いを決める | %total と領域差も一緒にみる | 0 点項目の影響で総点が軽く見えるため |
| 聞き取り | できる / できないだけで終える | 休憩・減速・中断・依頼の有無まで聞く | 息切れ込みの生活制限を拾いやすくなるため |
| 再評価 | 評価期間を毎回変える | 「最近 1〜2 週間」など基準を固定する | 比較の精度が上がるため |
| 共有 | 点数だけ記録して終わる | 高い領域と代表的な詰まり場面も残す | 次の一手につながりやすくなるため |
現場で多いのは、LCADL を “呼吸版 ADL 点数” とだけ見てしまうことです。大事なのは、どの生活場面で息切れが強く、どこが生活目標のボトルネックかを読み取ることです。総点だけでなく、場面の中身まで戻って解釈したほうが、介入方針が具体化しやすくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
LCADL は COPD 専用ですか?
もともとは COPD で開発・検証された尺度ですが、心不全など呼吸困難を伴う集団での検証報告もあります。ただし、まずは COPD での運用を基本に理解したほうが使いやすいです。
LCADL と NRADL はどちらを使えばいいですか?
生活場面での息切れ制限を詳しく見たいなら LCADL、速度・息切れ・酸素を含めた呼吸器 ADL の実用性を追いたいなら NRADL が使いやすいです。両者は競合というより役割が違います。
LCADL %total を毎回出したほうがいいですか?
はい。特に 0 点項目が入りやすい人では、総点だけより %total のほうが解釈しやすくなります。総点と %total を併記しておくと再評価でも迷いにくいです。
何点下がれば改善とみてよいですか?
COPD では、総点で約 4 点の変化、 %total で 4 % 程度の改善が 1 つの目安として報告されています。ただし、実際には点数差だけでなく、どの領域が変わったかと症状の整合を一緒にみることが大切です。
次の一手|呼吸リハの既存記事につないで運用を固める
LCADL の位置づけがつかめたら、次は呼吸リハ全体の中でどう使うかを整理すると理解が定着します。まず ADL 尺度全体を見直したい場合は ADL 評価スケールまとめ、呼吸器らしい ADL を 100 点で整理したい場合は NRADL の評価方法、症状を加味した ADL の考え方を押さえたい場合は 心不全・ COPD の ADL 評価 がつながりやすいです。
そのうえで、内部障害全体の評価と安全管理をまとめて見直したい場合は 内部障害ハブ に戻すと、症状・耐容能・ ADL ・運動処方の流れが整理しやすくなります。
参考文献
- Garrod R, Bestall JC, Paul EA, Wedzicha JA, Jones PW. Development and validation of a standardized measure of activity of daily living in patients with severe COPD: the London Chest Activity of Daily Living Scale (LCADL). Respir Med. 2000;94(6):589-596. doi: 10.1053/rmed.2000.0786 / PubMed
- Garrod R, Paul EA, Wedzicha JA. An evaluation of the reliability and sensitivity of the London Chest Activity of Daily Living Scale (LCADL). Respir Med. 2002;96(9):725-730. doi: 10.1053/rmed.2002.1338 / PubMed
- Bisca GW, Proença M, Salomão A, Hernandes NA, Pitta F. Minimal detectable change of the London chest activity of daily living scale in patients with COPD. J Cardiopulm Rehabil Prev. 2014;34(3):213-216. doi: 10.1097/HCR.0000000000000047 / PubMed
- Gulart AA, Munari AB, Klein SR, Venâncio RS, Alexandre HF, Mayer AF. The London Chest Activity of Daily Living scale cut-off point to discriminate functional status in patients with chronic obstructive pulmonary disease. Braz J Phys Ther. 2020;24(3):264-272. doi: 10.1016/j.bjpt.2019.03.002 / PubMed
- Carvalho VO, Garrod R, Bocchi EA, Pitta F, Guimarães GV. Validation of the London Chest Activity of Daily Living scale in patients with heart failure. J Rehabil Med. 2010;42(8):715-718. doi: 10.2340/16501977-0578 / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



