MAS と MTS は「違い・やり方・記録」をセットで押さえる
痙縮評価で止まりやすいのは、「 MAS と MTS の違いが曖昧」「実施条件が毎回ずれる」「カルテに何を残せば再評価できるか分からない」の 3 点です。本記事では、 MAS =受動運動中の抵抗を等級化する評価、 MTS =速度を変えて R1 / R2 を角度で残す評価、という役割分担を軸に、やり方と書き方まで実務に落として整理します。
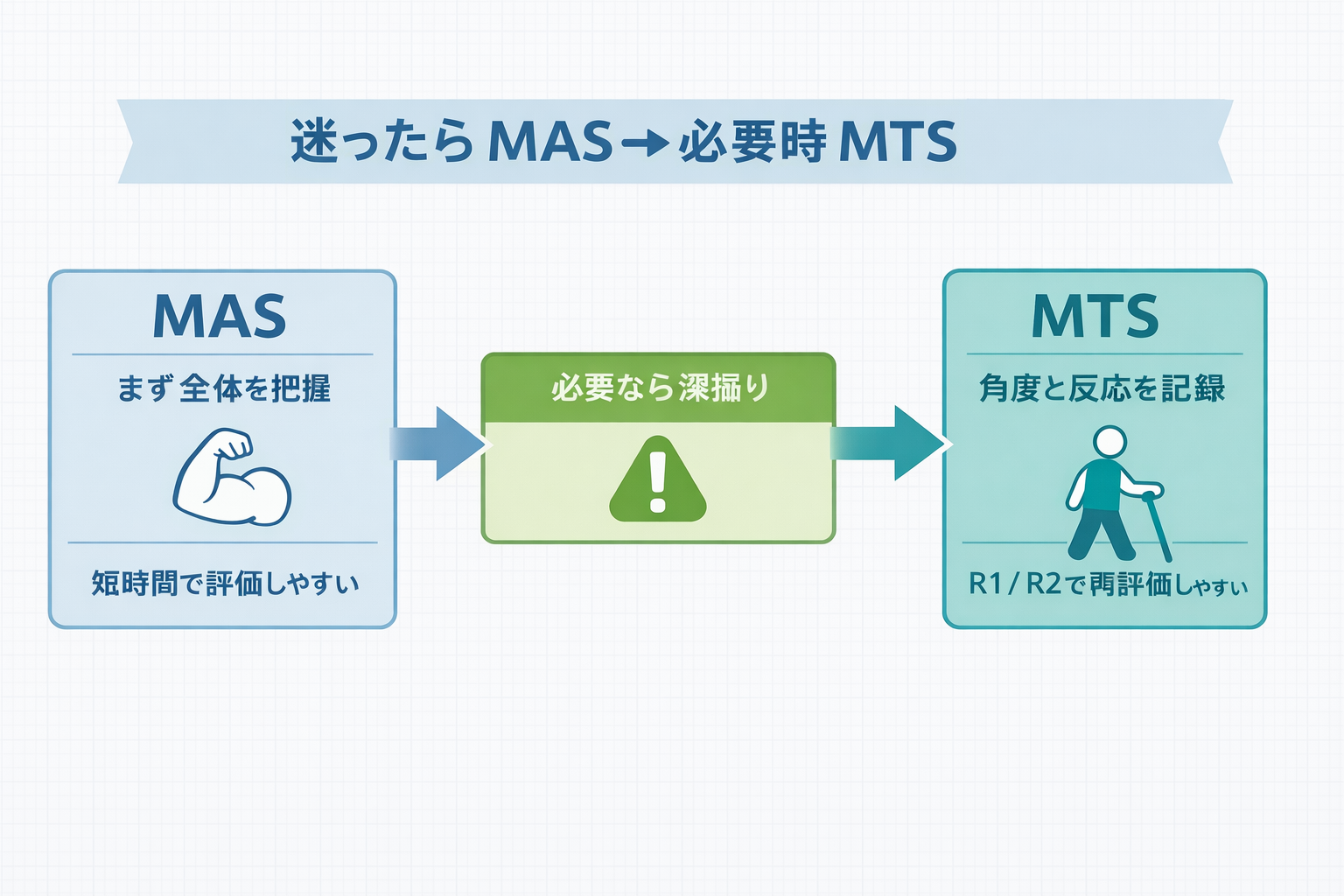
結論として、回診や短時間のスクリーニングなら MAS 、介入判断や前後比較まで見据えるなら MTS が噛み合いやすいです。特に MTS は R1 / R2 と差分を残せるため、「動かしにくさの中身」をチームで共有しやすくなります。
MAS と MTS の違い(使い分け早見)
MAS と MTS は、どちらも筋緊張亢進の評価で使われますが、見ているものは同じではありません。 MAS は受動運動時の抵抗の強さを等級化し、 MTS は遅い伸張と速い伸張で反応の出方を比べ、角度と反応の質を残します。
臨床では「短時間で全体像をそろえる」なら MAS 、「痙縮寄りか、構造的な硬さも強いかを見ながら介入を決める」なら MTS が使いやすいです。迷ったら、まず MAS で広く拾い、気になる筋群だけ MTS で深掘りすると運用が安定します。
| 視点 | MAS( Modified Ashworth Scale ) | MTS( Modified Tardieu Scale ) |
|---|---|---|
| 主に見るもの | 受動運動時の抵抗の強さ | 速度依存の反応と角度( R1 / R2 ) |
| 得意な場面 | 回診・スクリーニング・経時フォロー | 介入判断・前後比較・多職種共有 |
| 強み | 短時間で実施しやすい | R1 / R2 と差分で解釈しやすい |
| 弱み | 疼痛・防御・構造的硬さの影響を受けやすい | 体位・開始肢位・速度・角度測定をそろえる必要がある |
| 最低限の記録 | 側・筋群・体位・等級 | 側・筋群・体位・R1 / R2・差分・反応の質 |
MAS( Modified Ashworth Scale )のやり方
MAS は、対象筋を伸張する方向へ受動運動を行い、そのときに感じる抵抗を等級化する評価です。重要なのは、体位、開始肢位、把持位置、動かす速さをなるべく毎回そろえることです。速さが変わると抵抗の感じ方も変わりやすく、結果の比較が崩れます。
実施では、①疼痛や恐怖の有無を確認する、②近位を支持して代償を減らす、③同じ速度で受動運動する、④抵抗がどの範囲で出るかを見て等級化する、の順で進めると安定します。 MAS は「早く動かすほど硬く見える」ので、忙しい場面でも速度だけは雑にしないのがコツです。
| 等級 | 目安(要約) | 迷ったときの一言 |
|---|---|---|
| 0 | 筋トーン増加なし | 抵抗は感じない |
| 1 | ROM 終末でひっかかり、または最小抵抗 | 終末域だけ |
| 1+ | ひっかかり後、 ROM の半分未満で最小抵抗が続く | ひっかかり+少し続く |
| 2 | ROM の大部分で明らかな抵抗があるが動かせる | 広い範囲で抵抗 |
| 3 | ROM 全体で著明な抵抗があり受動運動が困難 | かなり動かしにくい |
| 4 | 屈曲または伸展でほぼ固着 | ほぼ動かない |
MAS の書き方(カルテ記録の型)
MAS は等級だけを書くと解釈が割れやすいので、側、筋群、体位をセットで残すのが基本です。さらに、開始肢位、疼痛、防御反応、代償の有無を一言添えると、「今日はなぜ高く出たか」を後から検討しやすくなります。
最小セットは、〖側〗+〖筋群〗+〖体位〗+ MAS 等級 です。余裕があれば、開始肢位(例:膝伸展)や代償(例:骨盤回旋)まで残し、次回も同条件で再現できる形に寄せます。
| 評価部位 | 記録例(短文) | 補足(任意) |
|---|---|---|
| 足関節 底屈群 | 右 足関節 底屈群:背臥位・膝伸展で MAS 2 | 疼痛なし/代償なし |
| 肘屈筋群 | 左 肘屈筋群:背臥位で MAS 1+ | 終末域でひっかかり |
| 手関節 掌屈群 | 右 手関節 掌屈群:座位で MAS 3 | 疼痛で防御あり |
MTS( Modified Tardieu Scale )のやり方
MTS は、速度を変えたときに反応がどう変わるかを角度で残す評価です。基本は、 V1(非常にゆっくり)で R2(最大受動 ROM 角)を測り、 V3(できる限り速く)で R1(キャッチ角)を測ります。角度計や角度計アプリを使い、体位と開始肢位を固定して実施します。
ポイントは、「速いと出る反応」と「ゆっくりならどこまで動くか」を分けて残すことです。痛みが強い、反応が急に増える、患者が強く構える場面では無理に押し切らず、条件を整えて再評価する方が実務的です。
| 項目 | 意味(要約) | 測る目的 |
|---|---|---|
| V1 | 非常にゆっくり伸張 | R2(最大受動 ROM 角)を測る |
| V2 | 重力下の自然速度 | 必要時の参考 |
| V3 | できる限り速い伸張 | R1(キャッチ角)と反応の質を見る |
| R1 | V3 で急に抵抗が出る角度 | 速い伸張で出る反応の目安 |
| R2 | V1 で得られる最大角度 | ゆっくり動かしたときの可動域の目安 |
| R2−R1 | 差分 | 解釈と共有の材料 |
MTS の書き方( R1 / R2 の残し方)
MTS は角度を残してはじめて価値が出ます。最低限、側、筋群、体位、 R1 / R2(度)、 R2−R1 をセットで記録します。可能なら、キャッチ、クローヌス、疼痛など反応の質も一言添えると、介入前後の比較がしやすくなります。
実務では「差分が大きいか小さいか」だけで断定せず、 ROM 、姿勢、歩行、装具使用時の変化と合わせて読みます。角度だけでなく、どの条件で測ったかを残すことが再評価では重要です。
| 評価部位 | 記録例(短文) | 補足(任意) |
|---|---|---|
| 足関節 底屈群 | 右 足関節 底屈群:背臥位・膝伸展、 R1 10° / R2 25°、 R2−R1 = 15° | V3 で明瞭なキャッチ、疼痛なし |
| 肘屈筋群 | 左 肘屈筋群:背臥位、 R1 40° / R2 70°、 R2−R1 = 30° | 速い伸張で反応増強 |
| 手関節 掌屈群 | 右 手関節 掌屈群:座位、 R1 5° / R2 10°、 R2−R1 = 5° | 疼痛あり、構造的な硬さも疑う |
記録シート PDF
評価条件をそろえて再評価しやすくするなら、記録フォーマットを先に固定しておくと便利です。今回の PDF は、患者情報、評価前の固定条件、 MAS / MTS の記録欄、再評価メモを 1 枚でまとめられる構成です。
プレビューを開く
現場の詰まりどころ(再現性を落とす原因と対策)
痙縮評価が「同じ患者なのに毎回違う」と感じるときは、体位、固定、速度、疼痛、角度化のどこかが崩れていることが多いです。評価の目的を先に決め、守る条件を少数に絞るほど再現性は上がります。
先に読む場所:よくある失敗 / 回避手順。関連:被動性検査のやり方|筋緊張(痙縮・固縮・拘縮)を見分ける
よくある失敗
| 詰まりどころ | なぜ起きる? | 対策 | 記録で守る 1 行 |
|---|---|---|---|
| 体位が毎回違う | 支持不足で代償が混ざる | 枕・タオルで支持し、開始肢位を固定する | 体位+開始肢位を書く |
| 速度が一定でない | 急ぐほど硬く見えやすい | MAS は一定、 MTS は V1 / V3 を明確に分ける | 速度条件を併記する |
| 疼痛・防御反応を見落とす | 痛みで抵抗が増えて見える | 表情・逃避・息止めまで確認する | 疼痛あり/なしを残す |
| 角度を残さない | 主観的な所見になり比較できない | 角度計またはアプリで数値化する | R1 / R2 と差分を書く |
| 固縮・拘縮と混同する | 抵抗の機序が異なる | 速度依存性と終末感を分けてみる | 速度依存の有無を添える |
回避手順
| 手順 | やること | 現場の一言メモ |
|---|---|---|
| 1 | 目的を決める | スクリーニングか、介入判断かを先に決める |
| 2 | 条件を固定する | 体位、開始肢位、把持、速度をそろえる |
| 3 | MAS → 必要時に MTS | 広く拾って、必要部位だけ深掘りする |
| 4 | 記録を 1 行で残す | 側・筋群・条件・数値を最小セットで書く |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 痙縮評価は MAS と MTS のどちらを優先すべきですか?
A. 回診やスクリーニングなら MAS 、介入判断や前後比較まで考えるなら MTS が使いやすいです。迷ったら、まず MAS で広く拾い、気になる筋群だけ MTS で角度を残す流れが実務的です。
Q2. MAS の「 1 」と「 1+ 」の違いが曖昧になります
A. 判定の軸は 2 つです。ひっかかりが ROM 終末だけなら 1 、ひっかかりのあとに ROM の半分未満で抵抗が続くなら 1+ と整理すると迷いにくくなります。速度が速いと重く見えやすいため、一定の速さを守ることが前提です。
Q3. MTS の V2 は必須ですか?
A. 必須ではありません。臨床では V1 で R2 、 V3 で R1 を押さえる 2 本立てで十分なことが多いです。 V2 は自然速度での反応を補足したいときに追加します。
Q4. R2−R1 はどう解釈すればよいですか?
A. 差分が大きいときは速い伸張で出る反応の影響を考えやすく、差分が小さいときは構造的な制限も含めて見直しやすいです。ただし、差分だけで断定せず、 ROM 、疼痛、姿勢、歩行所見と合わせて解釈します。
次の一手
このテーマを単発で終わらせないなら、全体像へ戻る記事と、すぐ実装する総論を 2 本そろえておくと迷いが減ります。痙縮評価は「見分ける → 定量化する → 再評価する」の順でつなぐと運用しやすいです。
全体像に戻る:評価ハブ|目的別サブハブと主要スケール早見表
すぐ実装する:被動性検査のやり方|筋緊張(痙縮・固縮・拘縮)を見分ける
参考文献
- Bohannon RW, Smith MB. Interrater reliability of a modified Ashworth scale of muscle spasticity. Phys Ther. 1987;67(2):206-207. DOI: 10.1093/ptj/67.2.206. PMID: 3809245.
- Pandyan AD, Johnson GR, Price CI, Curless RH, Barnes MP, Rodgers H. A review of the properties and limitations of the Ashworth and modified Ashworth Scales. Clin Rehabil. 1999;13(5):373-383. DOI: 10.1191/026921599677595404. PMID: 10498344.
- Mehrholz J, Wagner K, Meissner D, Grundmann K, Zange C, Koch R, Pohl M. Reliability of the Modified Tardieu Scale and the Modified Ashworth Scale in adult patients with severe brain injury: a comparison study. Clin Rehabil. 2005;19(7):751-759. DOI: 10.1191/0269215505cr889oa. PMID: 16250194.
- Patrick E, Ada L. The Tardieu Scale differentiates contracture from spasticity whereas the Ashworth Scale is confounded by it. Clin Rehabil. 2006;20(2):173-182. DOI: 10.1191/0269215506cr922oa. PMID: 16541938.
- Haugh AB, Pandyan AD, Johnson GR. A systematic review of the Tardieu Scale for the measurement of spasticity. Disabil Rehabil. 2006;28(15):899-907. DOI: 10.1080/09638280500404305. PMID: 16861197.
- Shu X, McConaghy C, Knight A. Validity and reliability of the Modified Tardieu Scale as a spasticity outcome measure in adults with neurological conditions: a systematic review and narrative analysis. BMJ Open. 2021;11(12):e050711. DOI: 10.1136/bmjopen-2021-050711. PMID: 34952873.
- Harb A, Kishner S. Modified Ashworth Scale. StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing. NCBI Bookshelf: NBK554572.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



