ALS のシーティング・ポジショニングは「呼吸・嚥下・褥瘡」を同時に守る運用設計が要点です
ALS のシーティング・ポジショニングは、姿勢を整えること自体が目的ではありません。優先順位は、①呼吸のしやすさ、②食事・会話の続けやすさ、③圧・ずれ管理です。この記事では、評価→仮調整→再評価→共有までを、現場で再現しやすい順番にまとめます。
一度で完成形を狙うより、「 5 分評価で詰まりどころを特定→小さく調整→再評価」を回すほうが、チームでの再現性が高まります。家族指導や在宅移行にもつながる“共有できる型”として活用してください。
5 分評価:座位の詰まりどころを「見る順番」で固定する
観察は「骨盤→体幹→頭頸部→圧・ずれ→呼吸」の順で統一します。骨盤後傾や左右傾斜が起点になって体幹崩れ・頭頸部前方化へ波及し、結果として呼吸や嚥下に影響する流れを、毎回同じ順番で言語化することが重要です。
記録は所見だけで終わらせず、「何を守る調整か(呼吸/嚥下/褥瘡)」を 1 行添えます。これだけで、担当者が変わっても調整意図がぶれにくくなります。
| 観点 | 見るポイント | よくある所見 | 記録の要点 |
|---|---|---|---|
| 骨盤 | 後傾 / 左右傾斜 / 回旋 | 前滑り、体幹崩れの起点 | 後傾の程度と滑りの有無 |
| 体幹 | 側屈 / 回旋 / 保持時間 | 片側へ崩れる、疲労増加 | 支持具で保持できる条件 |
| 頭頸部 | 前方化 / 屈曲 / 顎位 | 会話・嚥下で疲れやすい | 会話時と食事時の差 |
| 圧・ずれ | 仙骨 / 坐骨 / 片側荷重 | 赤み、痛み、ずれ再発 | 皮膚所見と座位許容時間 |
| 呼吸 | 呼吸数 / 息切れ / 肩呼吸 | 姿勢崩れで呼吸負担増 | 楽な角度と持続時間 |
比較図:悪い座位と修正後を 1 枚で確認
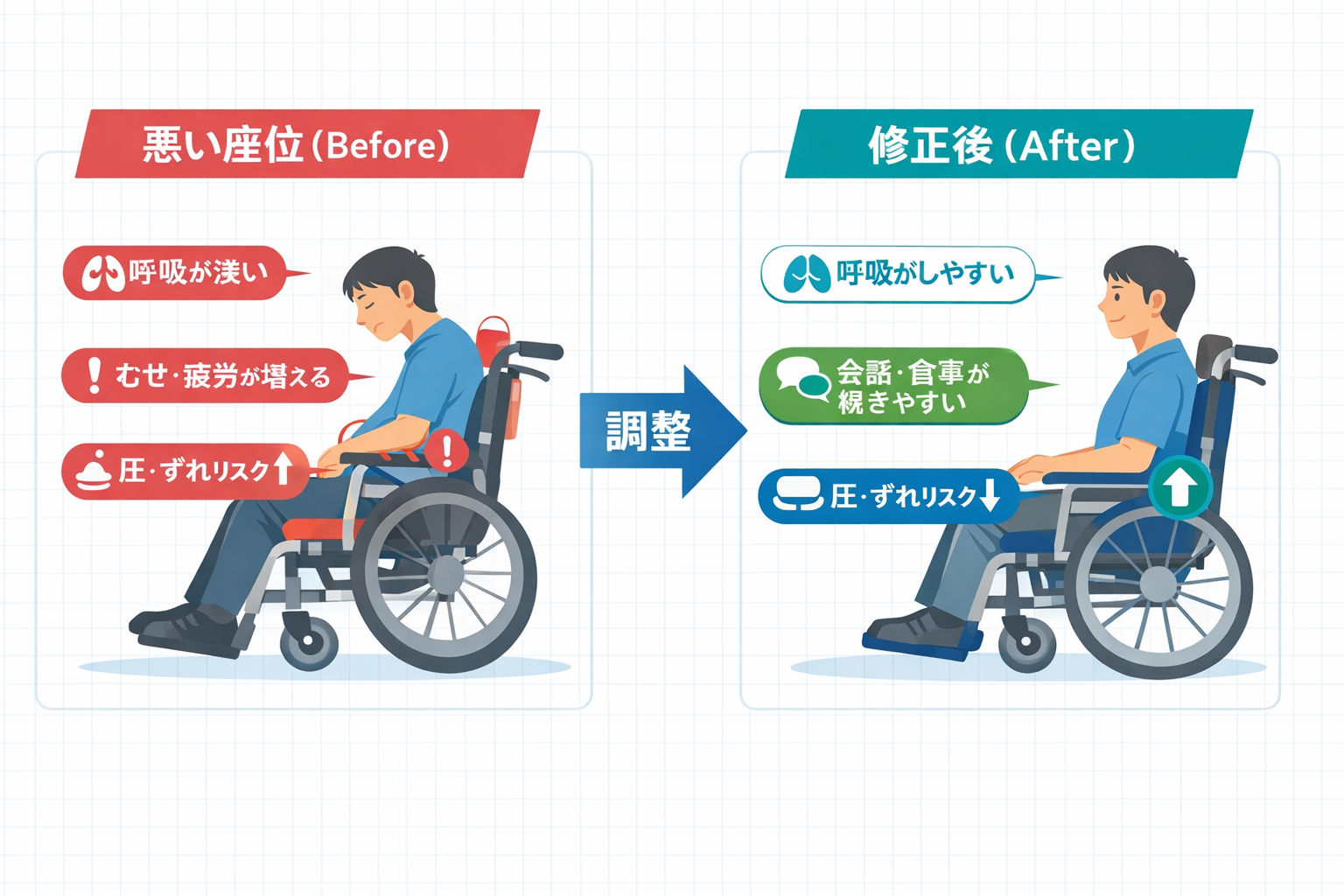
調整手順:一発で決めず「仮調整→再評価」で精度を上げる
ALS では体調や疲労で最適条件が変動するため、最初から完成形を狙わず、仮調整で短時間の変化を確認して再評価するほうが安定します。順番は「骨盤の土台→体幹支持→頭頸部→上肢ポジション→呼吸確認」です。
再評価では数値と同じくらい、本人の主観(楽さ・続けやすさ)を重視します。評価語彙の統一が必要な場合は、評価の全体像ハブ を併読してチームで表現をそろえてください。
目的別:調整ポイント早見表
| 守る目的 | 優先する調整 | 再評価の指標 | 共有メモ |
|---|---|---|---|
| 呼吸 | 胸郭運動を妨げない体幹支持、頸部過屈曲の回避 | 会話時の息切れ、呼吸数、疲労感 | 「どの角度で楽か」を統一語で記録 |
| 嚥下・会話 | 顎位と頭頸部中間位の確保 | むせ、発話持続、食事時間 | 食事時と会話時で条件を分ける |
| 褥瘡予防 | 圧分散、前滑り抑制、左右荷重の是正 | 赤み、疼痛、座位許容時間 | 離床時間帯と体位変換計画を連動 |
現場の詰まりどころ
停滞の原因は、機器設定そのものより「評価順の不一致」「主観聴取の抜け」「所見止まりの記録」に集中します。まず判断の入口をそろえるだけで、調整の再現性は上がります。
よくある失敗
| 失敗 | 起きる理由 | 修正の第一手 |
|---|---|---|
| 一度で決め切ろうとする | 日内変動・疲労差を織り込めていない | 仮調整→短時間再評価の 2 段階にする |
| 骨盤より先に上半身を調整する | 崩れの起点を見誤る | 骨盤・体幹を先に整える |
| 記録が所見のみで終わる | 守る目的が共有されていない | 目的(呼吸/嚥下/褥瘡)を 1 行追記 |
回避の手順チェック
- 観察順(骨盤→体幹→頭頸部→圧・ずれ→呼吸)を固定したか
- 仮調整後に本人主観(楽さ・続けやすさ)を確認したか
- 記録に「守る目的」を 1 行で明記したか
- 家族・介助者に同じ説明文で伝えたか
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
最初に調整すべき部位はどこですか?
原則は骨盤です。骨盤が不安定なまま体幹や頭頸部を調整すると、代償が増えて再現性が落ちやすくなります。
呼吸と嚥下のどちらを優先しますか?
迷う場面では、まず呼吸負担の軽減を優先します。そのうえで嚥下・会話の持続性を最適化すると、全体の安定性が高まります。
家族指導で最低限伝えることは何ですか?
「どの姿勢が楽か」「何分で休憩するか」「赤み・痛みが出た時の対応」の 3 点を固定文で伝えると、在宅での再現性が上がります。
次の一手
- 運用を整える:ALS リハの全体像(ハブ)(全体像)
- 共有の型を作る:ALS 車椅子設定チェックリスト(すぐ実装)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に『続ける/変える』の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- World Health Organization. Guidelines on the provision of manual wheelchairs in less resourced settings. 2008.
- Miller RG, Jackson CE, Kasarskis EJ, et al. Practice parameter update: The care of the patient with amyotrophic lateral sclerosis. Neurology. 2009;73(15):1227-1233. doi:10.1212/WNL.0b013e3181bc0141
- Andersen PM, Abrahams S, Borasio GD, et al. EFNS guidelines on the clinical management of amyotrophic lateral sclerosis. Eur J Neurol. 2012;19(3):360-375. doi:10.1111/j.1468-1331.2011.03501.x
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



