この記事の結論と使い方
この記事は、誤嚥性肺炎リスクが高い高齢者に対して、毎日何を見て、どの順番で整え、どう記録するかを決めるための実務ページです。結論としては、予防は単発の口腔ケアや離床ではなく、体位・口腔・離床活動・呼吸・咳嗽排痰・水分栄養・服薬と覚醒を束ねた「バンドル」で回したほうが、抜け漏れを減らしやすいです。
一方で、このページで詳しく答えないのは診断・スクリーニング検査の詳細です。RSST・MWST・WST やサイレント誤嚥の拾い上げは兄弟記事に分け、本記事では予防の運用と共有の型に絞って解説します。
評価や予防の型は、個人の努力だけで安定するとは限りません。教育体制がない、相談相手がいない、見本となる先輩が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと実務が回しやすくなります。
今の職場で学びにくさを感じているなら、学び方と環境の整え方を先に見直しておくと動きやすくなります。
PT キャリアガイドを見る予防は「7 項目のバンドル」で回します
誤嚥性肺炎の予防で重要なのは、食事場面だけを整えて終わらないことです。実地では、①体位 ②口腔ケア ③離床・活動 ④呼吸再調整 ⑤咳嗽・排痰 ⑥水分・栄養 ⑦服薬と覚醒、の 7 項目 をセットで確認すると、日内・日跨ぎの変化を追いやすくなります。
ポイントは、各項目を長く実施することではなく、所見 → 介入 → 再評価を小さく素早く回すことです。たとえば「食前の座位調整」「口腔ケア前後の声質確認」「午後の座位延長」「短時間の呼吸再調整」「痰の出しやすさの再確認」を 1 行で残せる形にしておくと、看護・リハ・栄養・歯科との共有がかなり楽になります。
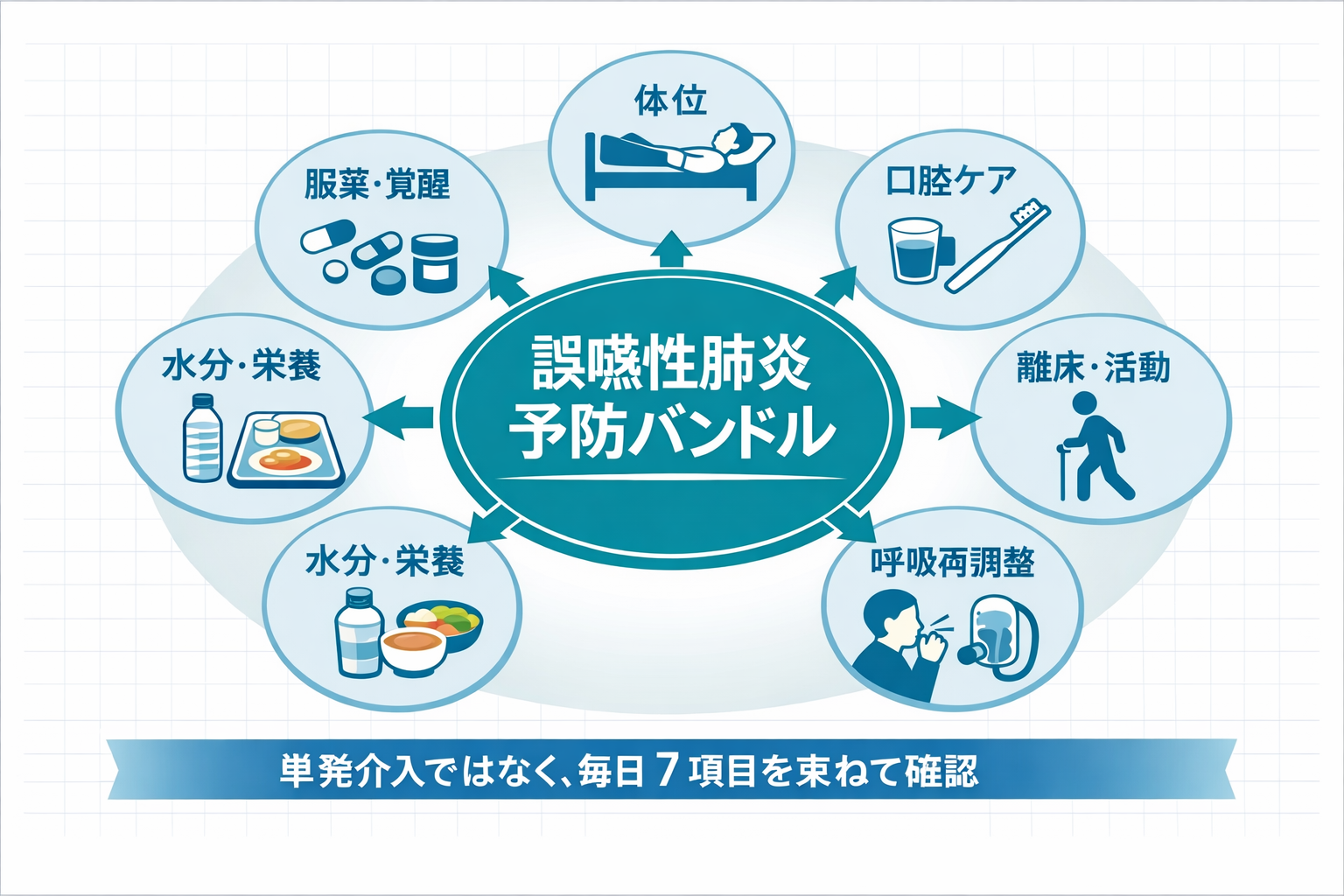
7 項目の回し方
1.体位:摂食時は「むせが少なく、呼吸が楽な姿勢」を最優先に調整します。座位が不十分なら骨盤・体幹支持から整え、ベッド上ではヘッドアップと頸部の過伸展回避を確認します。食事場面だけでなく、安静時・睡眠時の上体挙上まで含めて考えるのが実務的です。
2.口腔ケア:舌苔、乾燥、義歯適合、食渣残留を見て、ケア前後で湿声や咳の変化を確認します。口腔ケアを「やったかどうか」だけで終わらせず、ケア後に声がどう変わったかを見ると、体位や摂食条件の修正につながります。
3.離床・活動:日中の覚醒と呼吸機能を底上げするため、起き上がり・端座位・立位・歩行を小分けで積み上げます。目標は大きく取りすぎず、「午前に起立 1 回」「午後に座位を 10 分延長」のように、翌日も再現できる単位で設定します。
4.呼吸再調整:呼吸数、努力感、胸郭の動き、会話時の息切れを見ながら、短時間で呼吸を整えます。呼吸が浅く速いときは、まず「ゆっくり・深く・楽に」の再学習を優先し、無理な運動負荷よりも呼吸の余裕づくりから始めます。
5.咳嗽・排痰:咳の強さ、痰の量、粘稠度、喀出しやすさを確認します。咳が弱い、痰が切れない、湿声が残る場合は、食事条件や離床量だけでなく、排痰しやすい体位とタイミングをチームでそろえることが重要です。
6.水分・栄養:脱水や低栄養は、唾液の粘稠化や筋力低下を通して予防バンドル全体を崩します。総水分量だけでなく、いつ飲めているか、どの形なら入りやすいか、食事量が落ちていないかまで一緒に見ます。
7.服薬と覚醒:眠気、口渇、せん妄、食前後の覚醒低下があると、よい体位やよい介入でも崩れやすくなります。食前に眠気が強い時間帯や、口腔乾燥が悪化する薬剤影響が疑われるときは、時間帯調整や職種連携を早めにかけるのが実務的です。
毎日まわす 7 項目チェック表
下表は、成人高齢者の実装を想定した日次チェック表です。長い記録を書こうとするより、未達が続く項目を早く見つけるために使うイメージが向いています。該当しない項目は「 / 」でスキップし、連続して崩れる要素に介入を集中させると回しやすくなります。
| 項目 | 目的 | 日次チェック | PT 介入例 | 再評価の目安 |
|---|---|---|---|---|
| 体位 | 誤嚥しにくく呼吸しやすい姿勢を作る | 摂食時姿勢、安静時ヘッドアップ、睡眠時上体挙上 | 座位安定化、骨盤・体幹支持、ポジショニング調整 | 湿声、呼吸数、SpO2、むせの変化 |
| 口腔ケア | 細菌負荷と口腔内残留を減らす | 舌苔、乾燥、義歯、食渣、ケア前後の声質 | ケア前の体位作り、ケア後の声質・咳の確認 | 湿声減少、咳発現の変化、口臭・乾燥の軽減 |
| 離床・活動 | 覚醒度と呼吸機能を底上げする | 日中座位時間、立位回数、歩行有無、午後傾眠 | 座位延長、起立練習、短距離歩行の微増 | 日中覚醒、夜間むせ、活動後の負担感 |
| 呼吸再調整 | 換気効率と呼吸の余裕を整える | 呼吸数、努力呼吸、会話時息切れ、胸郭可動 | 呼吸ペース調整、胸郭モビライゼーション | 呼吸数低下、会話時の余裕、努力感の軽減 |
| 咳嗽・排痰 | 気道クリアランスを保つ | 咳の強さ、痰量、粘稠度、喀出しやすさ | 排痰しやすい体位、咳嗽練習、タイミング調整 | 痰の出しやすさ、湿声残存、痰性状の変化 |
| 水分・栄養 | 唾液性状と筋力を維持する | 摂取量、水分タイミング、食形態、食事量 | 間飲の提案、食前後の条件整理、栄養職連携 | 口腔乾燥、食事量、体重推移、疲労感 |
| 服薬・覚醒 | 眠気や口渇による崩れを減らす | 食前後の眠気、口渇、せん妄、協力の得やすさ | 実施時間の調整、看護・薬剤との共有 | 食前覚醒、介入参加率、むせの出る時間帯 |
記録シート PDF ダウンロード
日次チェックと 1 行記録(所見 → 判断 → 介入 → 再評価) をそのまま現場で回せるように、A4 1 枚の記録シートを用意しました。まずは紙で回して、施設のルールに合わせて確認項目や共有欄を微調整していくと定着しやすいです。
PDF のプレビューを表示する
現場の詰まりどころ
このテーマで詰まりやすいのは、よくある失敗を放置したまま「やっているつもり」で回してしまうこと、何を記録すれば共有できるかが曖昧なこと、そして今日は予防を続ける日なのか、初期対応へ切り替える日なのかが混ざることです。後者が曖昧なときは、予兆チェックと初期対応を先に見直してから本記事に戻ると整理しやすいです。
よくある失敗と修正ポイント
| よくある失敗 | 起こりやすい理由 | 修正ポイント |
|---|---|---|
| 口腔ケアだけで終わる | ケア後の声質や咳を見ず、次の介入につながらない | ケア前後で湿声・咳・表情を 1 回ずつ確認する |
| 食事時だけ姿勢を整える | 安静時・睡眠時の逆流や分泌物対策が抜ける | 安静時ヘッドアップ、睡眠時上体挙上まで固定する |
| 離床を増やすが呼吸を見ない | 活動量ばかり見て、努力呼吸や咳の弱さを見落とす | 呼吸数、息切れ、湿声、痰をセットでみる |
| 記録が長くて共有されない | 情報量が多すぎて、次の行動が決まらない | 「所見 → 判断 → 介入 → 再評価」の 1 行にそろえる |
安全・中止基準
以下に当てはまる場合は、その場の介入をいったん止めて体位と呼吸を整え、再評価を優先します。強い呼吸苦、明らかな SpO2 低下、持続する湿性嗄声や咳発作、意識レベル低下、協力困難、本人・家族の不安増悪は中止の目安です。
活動や摂食条件の調整では、「少し頑張ればできる」を追いすぎると崩れやすくなります。迷ったら負荷を上げるより、体位・口腔・呼吸の 3 点を先に立て直し、その日の目標を下げてでも翌日に再現できる形へ戻すほうが安全です。
家族説明テンプレ
「誤嚥性肺炎の予防は、食事だけを気をつければよいわけではありません。姿勢、口の中の清潔、日中の活動、呼吸、痰の出しやすさ、水分や栄養などを毎日少しずつ整えるのが大切です。むせ、声の濡れ、息切れ、発熱、眠気の強さが変わったときは、我慢せず早めにスタッフへお知らせください。」
記録・共有の型(1 行様式)
記録は長文よりも、「所見 → 判断 → 介入 → 再評価」の 1 行でそろえるほうが実務では強いです。これだけで、看護、リハ、栄養、歯科の共有がかなり速くなります。
記載例:
「湿声↑・口腔乾燥・食前傾眠あり → 予防バンドル継続だが食前条件が不安定 → 座位調整+口腔ケア後に再確認+午後の離床を短時間で追加 → 湿声↓・咳 1 回で喀出可・食前覚醒やや改善」
共有例:
「今日崩れているのは体位と覚醒。食前の条件をそろえてから介入。夜勤帯は上体挙上を継続。」
よくある質問(誤嚥性肺炎予防バンドル編)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
7 項目は毎日すべて実施しないといけませんか?
理想は毎日確認ですが、実務では濃淡をつけて構いません。まずは「体位」「口腔ケア」「離床・活動」を固定し、崩れやすい患者では「呼吸再調整」「咳嗽・排痰」を追加すると回しやすいです。水分・栄養や服薬・覚醒は、日々の変化があるときに重点化すると現実的です。
口腔ケアだけ強化すれば予防として十分ですか?
口腔ケアは重要ですが、それだけでは不十分です。食前後の姿勢、日中の覚醒、離床量、痰の出しやすさ、口渇や眠気を一緒に見ないと、同じ患者でも日によって崩れ方が変わります。口腔ケアは「単独施策」ではなく、バンドルの中核として位置づけるほうが運用しやすいです。
食後に湿声が残った日は、その日の離床を進めてもよいですか?
まずは湿声の原因を整理します。体位不良、口腔内残留、痰貯留、食後の疲労、覚醒低下が疑わしい場合は、離床量を増やす前に体位と呼吸を整えて再確認したほうが安全です。離床は「増やすか・止めるか」ではなく、条件を整えて短時間でやり直す発想が向いています。
在宅や施設では、家族や介護職に何を頼むと回りやすいですか?
まずは「食事姿勢」「口の中の観察」「日中に座れていた時間」の 3 つに絞ると伝わりやすいです。加えて、むせ、声の濡れ、息切れ、発熱、眠気の強さが変わったときだけ共有してもらう形にすると、負担を増やしすぎずに重要情報を拾いやすくなります。
次の一手
全体像に戻りたいときはハブへ、拾い上げの精度を上げたいときはスクリーニング記事へ進むと整理しやすいです。
総論、予兆、予防、スクリーニングをまとめて確認できます。 サイレント誤嚥スクリーニング 5 点セット
RSST・MWST・WST・咳テスト・口腔衛生を短時間で整理できます。
参考文献
- Yang S, Park JW, Min K, et al. Clinical Practice Guidelines for Oropharyngeal Dysphagia. Ann Rehabil Med. 2023;47(Suppl 1):S1-S26. DOI: 10.5535/arm.23069
- van der Maarel-Wierink CD, Vanobbergen JNO, Bronkhorst EM, Schols JMGA, de Baat C. Oral health care and aspiration pneumonia in frail older people: a systematic literature review. Gerodontology. 2013;30(1):3-9. DOI: 10.1111/j.1741-2358.2012.00637.x
- Chen S, Kent B, Cui Y. Interventions to prevent aspiration in older adults with dysphagia living in nursing homes: a scoping review. BMC Geriatr. 2021;21(1):429. DOI: 10.1186/s12877-021-02366-9
- Momosaki R, Yasunaga H, Matsui H, et al. Effect of early rehabilitation by physical therapists on in-hospital mortality after aspiration pneumonia in the elderly. Arch Phys Med Rehabil. 2015;96(2):205-209. DOI: 10.1016/j.apmr.2014.09.014
- Yagi M, Yasunaga H, Matsui H, Fushimi K, Fujimoto M, Abo M. Effect of early rehabilitation on activities of daily living in patients with aspiration pneumonia. Geriatr Gerontol Int. 2016;16(10):1181-1187. DOI: 10.1111/ggi.12610
- Momosaki R, Yasunaga H, Matsui H, Horiguchi H, Fushimi K, Abo M. Effect of dysphagia rehabilitation on oral intake in elderly patients with aspiration pneumonia. Geriatr Gerontol Int. 2015;15(6):694-699. DOI: 10.1111/ggi.12333
- Otaka Y, Harada Y, Shiroto K, Morinaga Y, Shimizu T. Early swallowing rehabilitation and promotion of total oral intake in patients with aspiration pneumonia: A retrospective study. PLoS One. 2024;19(1):e0296828. DOI: 10.1371/journal.pone.0296828
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



