AWGS の握力・歩行速度で、このページが決めること
握力と歩行速度は、サルコペニア評価の入口で使いやすい指標です。この記事では AWGS 2019 を参照する現場向けに、握力・歩行速度の測り方、カットオフ、記録の型 を 1 ページで確認できる形に整理します。病棟・外来・通所で「どう測ればブレにくいか」「どこまで書けば共有しやすいか」を先にそろえる構成です。
先に範囲を固定します。ここで答えるのは「AWGS 2019 で握力・歩行速度をどう測り、どう残すか」です。possible sarcopenia の判定フロー、筋量評価、AWGS 2025 の全体差分は親記事に譲り、このページでは 測定条件の統一と記録の再現性 に絞ります。なお、AWGS 2025 が公開され診断の考え方は更新されていますが、本記事は AWGS 2019 を使っている現場の実務辞書 として使えるように整理しています。
評価の型は、個人の努力だけで安定するとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくいと感じるなら、学び方と環境の整え方も先に整理しておくと動きやすくなります。
評価の型をそろえる学び方も、あわせて確認しておきましょう。 PT キャリアガイドを見る 学び方・環境の整え方・無料チェックシートをまとめています。
まずここだけ( 1 分サマリー )
- 握力:第 2 指 PIP にハンドルを合わせ、左右交互に 2〜3 回。掛け声は「はい、全力で 3 秒」で統一し、最大値 を採用します。
- 歩行速度:6 m 通常歩行 を 2 回測定し、平均値 を採用します。動的スタートで開始し、減速区間は含めません。
- 条件統一:補助具の有無、靴、時間帯、コース設定を固定します。痛み・ふらつき・呼吸苦が強い場合は無理に続けません。
- 基準:AWGS 2019 のカットオフは、握力が男性 < 28 kg、女性 < 18 kg、歩行速度が < 1.0 m/s です。
AWGS のカットオフと、このページの使い方
AWGS 2019 では、握力 を筋力、歩行速度 を身体機能の代表指標として扱います。現場でまず必要なのは、診断名を急いで付けることよりも、同じ手順で取り、同じ条件で比較できるデータ を残すことです。握力と歩行速度だけでも、再評価の軸はかなり安定します。
一方で、AWGS 2025 では診断の考え方が更新されています。このページはあくまで AWGS 2019 の握力・歩行速度を辞書的に確認したい人向け の各論ページです。判定フロー全体や最新差分は親記事側で確認できるように役割を分けます。
| 項目 | 男性 | 女性 | 運用メモ |
|---|---|---|---|
| 握力 | < 28 kg | < 18 kg | 左右交互に 2〜3 回測定し、最大値を採用する |
| 歩行速度(通常歩行) | < 1.0 m/s | 6 m 通常歩行を 2 回、動的スタートで測り平均値を採用する | |
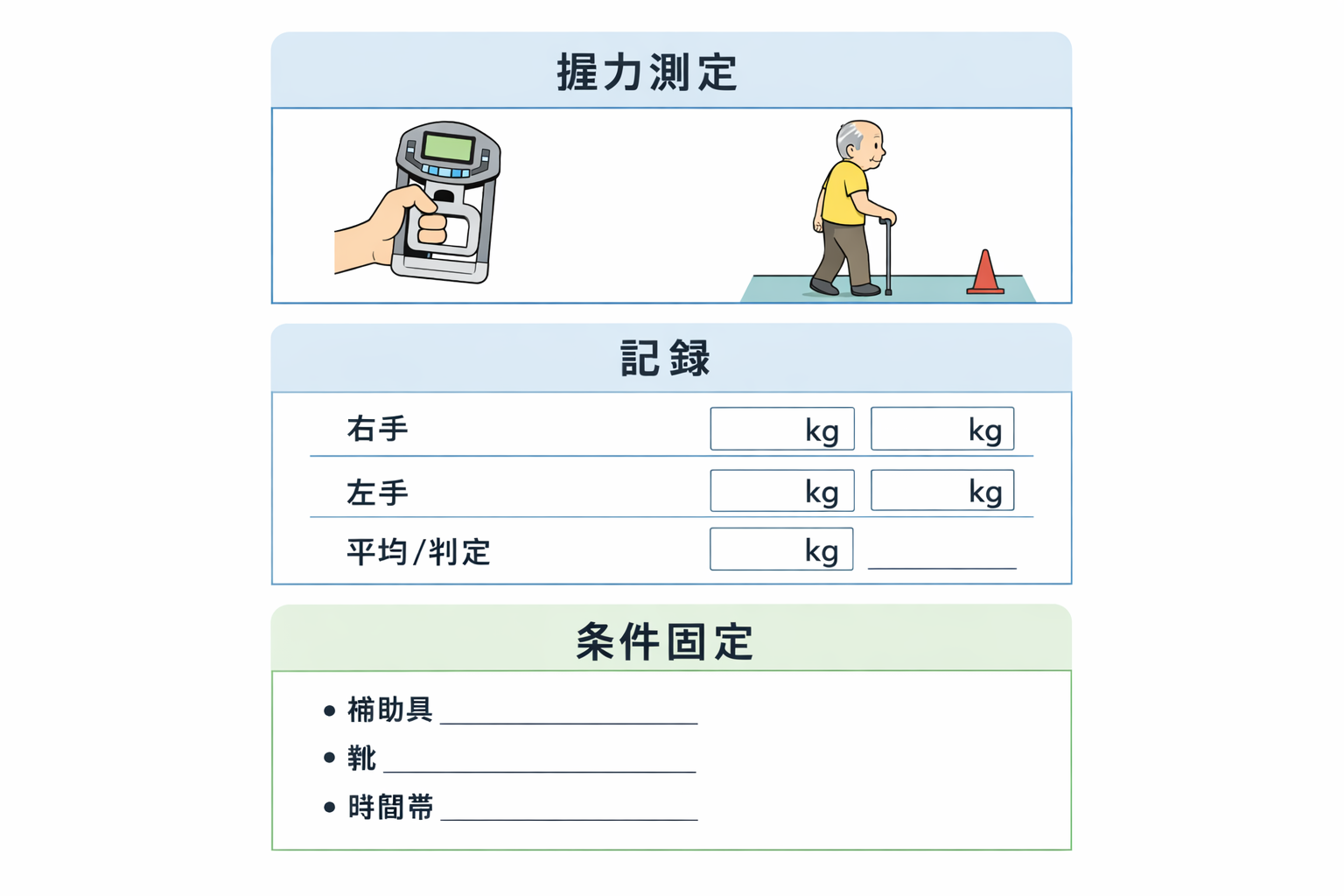
握力:測定手順と注意点
まず器具条件をそろえます。同一メーカーの握力計を継続使用し、ハンドル位置は 第 2 指 PIP がちょうどかかる高さ に調整します。姿勢は立位または座位で統一し、肩は自然下垂、肘は体側で約 90°、前腕は中間位、手関節は 0〜30° 背屈を目安にします。フォーム確認のための練習を 1 回入れたあと、左右交互に 2〜3 回ずつ行い、最大値 を採用します。
ブレやすいのは、ハンドル位置・肘の動き・掛け声 の 3 点です。掛け声は「はい、全力で 3 秒」で固定し、体幹の反り返りや息こらえが出たらフォームを修正します。疼痛、術後制限、麻痺の影響で十分な把持が難しい場合は、無理に数値化を優先せず、測定の可否と理由 を記録に残します。
歩行速度:6 m 通常歩行での測定手順
AWGS 2019 の文脈では、歩行速度は 6 m の通常歩行 を基本にそろえると解釈しやすくなります。開始時は静止立位から急に計測するのではなく、動的スタート で自然に歩き始めてもらい、減速区間は含めずに 6 m の所要時間を取ります。測定は 2 回行い、平均値 を採用します。
現場では 4 m や 10 m を使うこともありますが、同じ患者さんの縦比較に別距離を混在させないこと が重要です。施設都合で中央 4 m 計測を使う場合は、AWGS の 6 m 通常歩行と同じデータとして混ぜず、別ルールとして条件欄に明記 します。補助具、靴、介助位置、時間帯も固定し、ふらつき・疼痛・呼吸苦が強い場合は中止基準を優先します。
よくある NG / OK(早見表)
| 場面 | NG 例 | 対策( OK ) |
|---|---|---|
| 握力計の設定 | ハンドルが浅い / 深いまま開始する | 第 2 指 PIP に合う位置へ毎回調整する |
| 握力の姿勢 | 握る瞬間に肘や体幹が大きく動く | 肘 90° と体幹の反りをそろえ、掛け声も固定する |
| 歩行速度の距離 | 6 m、4 m、10 m を同じ系列で比較する | 採用距離を固定し、距離変更時は別データとして扱う |
| 歩行速度の採用値 | 今日は最速値、次回は平均値にする | 2 回平均で統一し、採用ルールを施設内で固定する |
| 条件の記録 | 補助具、靴、時間帯を書かない | 条件セットを 1 行で必ず残し、縦比較できる形にする |
現場の詰まりどころ
現場で詰まりやすいのは、「カットオフ」と「平均値」を同じ意味で読んでしまうこと です。カットオフは判定の境目、年代別平均値は“同年代の中でどの程度か”をみる参考値です。たとえば 80 歳以上で握力 20 kg の場合、女性なら平均付近でも、男性ならかなり低い可能性があります。だからこそ、判定用の線 と 同年代との位置づけ を分けて読むと共有が速くなります。
もう一つは、距離や採用ルールが毎回変わること です。歩行速度は数値がわかりやすいぶん、距離・助走・補助具・平均 / 最速のルールが揺れると、改善か条件差かが判断できません。先に失敗をつぶしてから記録の型を固定すると、再評価の読み取りがかなり安定します。
年代別の基準値:握力( 65 歳以上)
年代別基準値は、「低いかどうか」だけでなく「どれくらい離れているか」 を共有するために有用です。AWGS のカットオフだけでは伝わりにくいときに、平均 ± SD を併記すると、栄養・運動・生活機能の優先順位を話しやすくなります。
| 年齢 | 男性 | 女性 |
|---|---|---|
| 65–69 | 38.7 ± 5.9 | 23.8 ± 4.0 |
| 70–74 | 35.3 ± 6.0 | 22.6 ± 3.9 |
| 75–79 | 34.3 ± 6.1 | 21.5 ± 3.7 |
| 80 以上 | 29.7 ± 5.3 | 19.6 ± 3.5 |
年代別の基準値:歩行速度( 65 歳以上・通常歩行)
歩行速度も平均値を知っておくと、カットオフぎりぎりなのか、年齢相応より明らかに低いのか を説明しやすくなります。特に 75 歳以上では平均値そのものが AWGS のカットオフに近づくため、転倒リスクや活動量低下の説明にもつなげやすくなります。
| 年齢 | 平均 ± SD | 運用の目安 |
|---|---|---|
| 65–69 | 1.38 ± 0.23 | AWGS カットオフ 1.0 m/s より余裕がある層 |
| 70–74 | 1.33 ± 0.23 | 同上 |
| 75–79 | 1.24 ± 0.23 | 平均値との差がやや縮まりやすい |
| 80 以上 | 1.13 ± 0.25 | 1.0 m/s 未満が増えやすい層 |
記録用 PDF とコピペ用テンプレ
握力・歩行速度の条件固定をすぐ始めたい方向けに、A4 1 枚の記録シートを用意しました。病棟・外来で「補助具の有無」「採用値」「再評価条件」を残しやすい構成です。まずは PDF を開いて使い、電子カルテには下のコピペ文を必要に応じて整えて使うと運用しやすくなります。
PDF をこのページ内でプレビューする
コピペ用記録例:「2026-03-23 握力:右 21 kg・左 18 kg(最大値、左右交互に 2 回ずつ)。歩行速度:6 m 通常歩行 5.82 秒( 2 回平均 1.03 m/s )。条件=補助具なし、運動靴、午前、同一廊下コース。所見=握力は低下傾向、歩行速度はカットオフ上。次回も同条件で再評価予定。」
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
補助具は使って良い?
臨床運用では使用して構いません。重要なのは、使用あり / なしを再テストでも固定すること です。杖や歩行器、靴、介助位置まで条件をそろえて記録に残すと、縦比較が崩れにくくなります。
歩行速度は最速値と平均値のどちらを使う?
AWGS 2019 の読みでそろえるなら、6 m 通常歩行を 2 回測定して平均値 に寄せるのが無難です。施設都合で最速値を採用する場合は、AWGS 原法と混同せず、施設ルールとして固定して記録してください。
歩けない・安全上むずかしいときはどうする?
無理に歩行速度を取りにいく必要はありません。測定不能と理由を明記 し、握力や活動量、栄養リスクなど他の情報から次の一手を決めます。後日、安全に測れる状態になった時点で追加評価する運用で問題ありません。
AWGS 2025 が出ているのに、AWGS 2019 を見てもいい?
はい。研究、既存フロー、院内書式の都合で AWGS 2019 を参照する場面はまだあります。このページは AWGS 2019 の握力・歩行速度を確認する辞書 として使い、診断フレーム全体の更新確認は別記事や一次情報で追う、という使い分けが実務的です。
次の一手
- A(全体像)に戻る:老年症候群ハブ
- B(すぐ実装)へ進む:AWGS 2019 サルコペニア評価プロトコル
参考文献
- Chen LK, Woo J, Assantachai P, et al. Asian Working Group for Sarcopenia: 2019 Consensus Update on Sarcopenia Diagnosis and Treatment. J Am Med Dir Assoc. 2020;21(3):300-307.e2. DOI: 10.1016/j.jamda.2019.12.012
- Chen LK, Hsiao FY, Akishita M, et al. A focus shift from sarcopenia to muscle health in the Asian Working Group for Sarcopenia 2025 Consensus Update. Nat Aging. 2025;5(11):2164-2175. DOI: 10.1038/s43587-025-01004-y
- Kamide N, Kamiya K, Nakazono T, et al. Reference values for hand grip strength in Japanese community-dwelling elderly: a meta-analysis. Environ Health Prev Med. 2015;20(6):441-446. DOI: 10.1007/s12199-015-0485-z
- 厚生労働省. 高齢者の体力測定に関する年代別基準値資料(快適歩行速度・握力). PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下