嚥下食レベルとは?JDD2021 と とろみ 3 段階の見方
結論:嚥下食レベルで迷ったときは、 JDD2021 の食事コードととろみ 3 段階を分けて考えると整理しやすいです。この記事では、一覧を眺めて終わるのではなく、どのコードをどう選び、どう条件固定して、どう申し送るかまでを実務向けにまとめます。
本記事で答えるのは、 0j / 1j / 2-1 / 2-2 / 3 / 4 の見方、とろみ 3 段階の使い分け、そして記録と申し送りの残し方です。反対に、 VE / VF の詳細読影や個別訓練手技の深掘りは扱いません。まずは、現場でズレやすい「食形態」と「摂取レベル」の混同をほどき、判断の軸をそろえましょう。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくい、適切な見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
評価は「実施 → 記録 → 解釈 → 次の一手」までが 1 セットです。迷いが減る “型” から整えると、臨床は回しやすくなります。
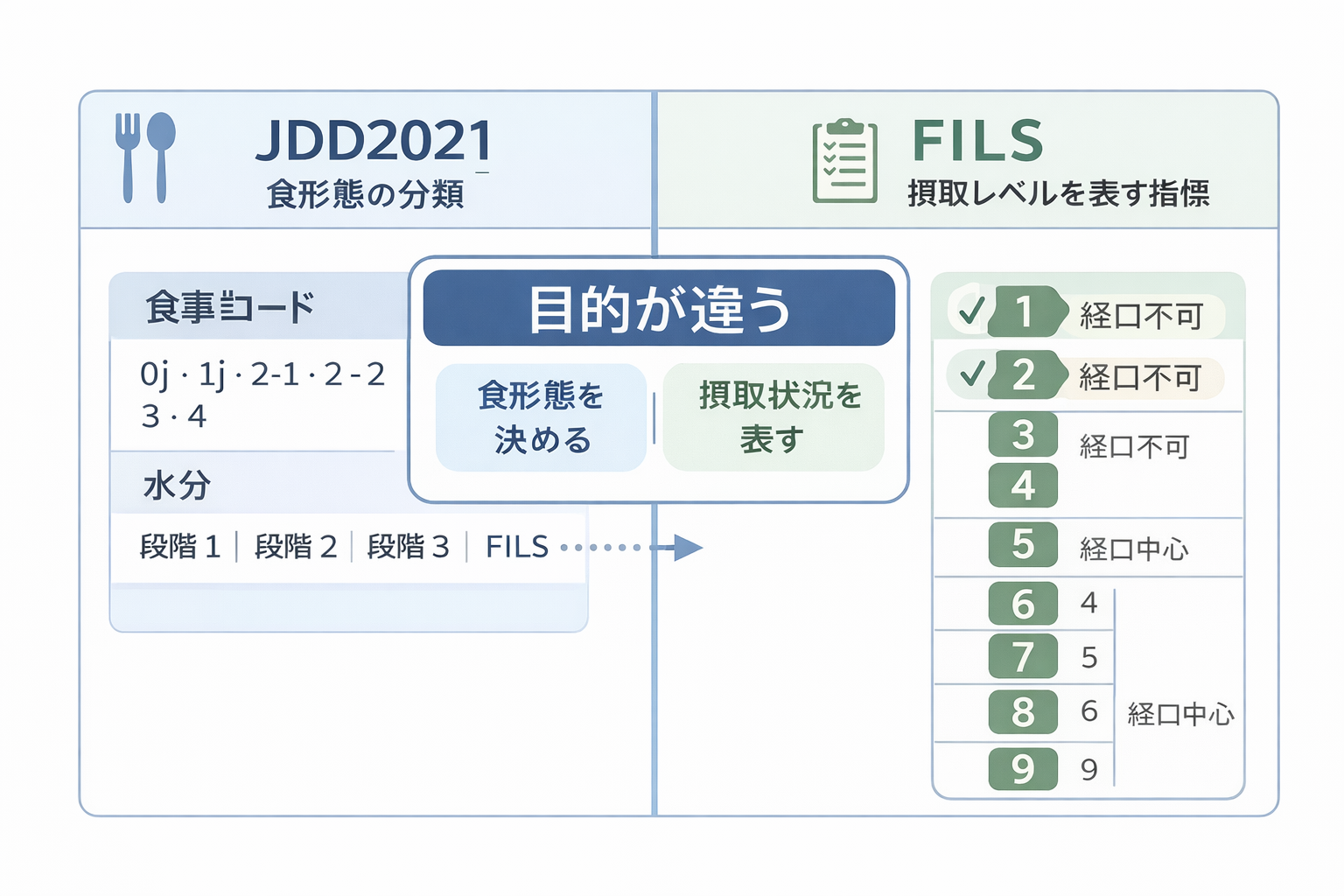
まず混同を解消(食形態レベルと摂取レベルは別物)
最初に整理したいのは、嚥下食レベル=食形態の分類であり、どれだけ食べられているかを表す尺度とは別物だという点です。現場では「嚥下食レベル」と言ったときに、食事コードの話と摂取量の話が混ざりやすく、ここが申し送りのズレにつながります。
食形態をそろえる枠組みが JDD2021 で、摂取レベルを表す代表的な指標が FILS です。申し送りでは、 JDD2021 と FILS を並べて書くと解釈のズレが減ります。関連:FILS(食事摂取レベル)1–10 の判定と記録例
JDD2021 の全体像(何を標準化する分類か)
JDD2021 は、食事の分類ととろみの分類を分けて整理し、転院、在宅、施設間連携で「呼び方の違い」による事故を減らすための共通言語です。ポイントは、コードが単純な重症度順ではなく、形態の特徴を共有するための枠組みだという点にあります。
実務では、患者さんの嚥下機能だけでなく、認知、姿勢、口腔衛生、摂取量、疲労などの条件で安全性が変わります。そのため、コードだけで判断せず、条件固定と再評価をセットにして使うことが重要です。施設で JDD2013 が残っている場合も、名称より実際の形態を優先して共有すると運用しやすくなります。
食事コードの考え方(0j / 1j / 2-1 / 2-2 / 3 / 4 を判断に使う)
食事コードは、暗記よりも「まとまるか」「どこまで口腔操作が必要か」「ばらけず再現できるか」で考えると使いやすくなります。以下は、現場で迷いやすい判断軸に絞った要約表です。コードを上げ下げするというより、どの条件なら安全に再現できるかを見るための表として使うのが実務的です。
スマホでは表を横スクロールできます。
| コード | ざっくり形状 | 口腔操作の目安 | 詰まりやすい点 | 運用のコツ |
|---|---|---|---|---|
| 0j | 均質なゼリー状 | 咀嚼ほぼ不要 | 送り込みが弱いと口腔内残留が増える | 一口量・姿勢・介助速度を固定して次段階を判断する |
| 1j | 均質でなめらかなゼリー / プリン / ムース状 | 咀嚼不要〜最小 | 乾燥や付着で咽頭残留が増える | 口腔ケア後に実施し、湿性嗄声や咳をセットで記録する |
| 2-1 | 均質でなめらかなペースト状 | 舌でまとめやすい | 粒立ちやパサつきがあると誤嚥リスクが上がる | 同一メニューで 2〜3 回再現し、食後所見まで拾う |
| 2-2 | まとまりやすい不均質ペースト状 | やや複雑な口腔操作が必要 | 疲労で食塊形成が落ちると危険側へ寄る | 食事時間と後半の疲労を固定して評価する |
| 3 | 舌と口蓋間で押しつぶしが可能な食事 | 軽い咀嚼が必要 | 一口量が増える、早食いになると詰まりやすい | 一口量・見守り・水分形態をセットで決める |
| 4 | 歯ぐきで押しつぶしが可能な食事 | 咀嚼が必要 | 「普通食に近い」と誤解して事故が起きる | 硬さだけでなく、ばらけ・貼りつき・乾燥まで共有する |
とろみ 3 段階の考え方(濃ければ安全とは限らない)
とろみは「付ければ安全」ではなく、濃すぎると粘着や残留が増えて飲みにくくなることがあります。 JDD2021 では、とろみを 段階 1 / 2 / 3として整理し、粘度、 LST 、シリンジ残量試験などで目安を示しています。現場で重要なのは、数値そのものよりも再現性です。
測定機器がない場合は、粉量、温度、放置時間を固定し、「飲む瞬間の状態」で評価します。水、栄養剤、牛乳、スポーツ飲料ではとろみの出方が変わるため、同じルールで作っても同じ段階にならないことがあります。作り方まで含めて申し送るとズレが減ります。
| 段階 | 呼び方(例) | 粘度(目安) | LST(目安) | シリンジ残量試験(目安) |
|---|---|---|---|---|
| 1 | 薄いとろみ | 50–150 mPa・s | 36–43 mm | 2.2–7.0 mL |
| 2 | 中間のとろみ | 150–300 mPa・s | 32–36 mm | 7.0–9.5 mL |
| 3 | 濃いとろみ | 300–500 mPa・s | 30–32 mm | 9.5–10.0 mL |
5 分で回す:選定 → 運用 → 移行(条件固定が主役)
このテーマで大事なのは、嚥下食レベルの選定を「正解当て」にしないことです。実務では、単発の評価より、条件をそろえて小さく回す PDCA の方が安全で再現性も上がります。まずは最小条件で試し、食後所見まで拾って、変えるときは 1 変数だけにします。
最小の流れは、① 安全確認 → ② 最小条件で試す → ③ 食後まで拾う → ④ 1 変数だけ変えるです。この流れを紙に残せるようにしておくと、次の担当者にも伝わりやすくなります。
- 安全確認:意識、呼吸、 SpO2 、湿性嗄声、咳の有無を確認する
- 最小条件で試す:一口量、姿勢、介助速度を決め、コードととろみをセットで運用する
- 食後まで拾う:むせだけでなく、湿性嗄声、呼吸苦、食後の痰増加を記録する
- 移行は 1 変数だけ:コードを上げるなら他条件は固定し、とろみを薄くするなら食形態は固定する
現場の詰まりどころ(よくある失敗と対策)
いちばん多い失敗は、コードだけを申し送って条件が抜けることです。同じ 2-1 でも、座位角度、一口量、介助速度、口腔衛生で安全性は別物になります。申し送りは、コードだけでなく姿勢・一口量・介助まで一緒に残すと事故を減らしやすくなります。
次に多いのが、とろみを濃くして飲水量が落ちるパターンです。脱水、便秘、痰の粘調化など別の問題が出やすいので、「濃くする」前に量・回数・提供タイミングを見直します。食事中だけでなく、食後 10〜30 分のサインまで拾うことが実務上の分かれ目です。関連:嚥下 5 相の観察プロトコルで、食後サインの拾い方をそろえる
| よくある失敗 | 起きる問題 | まずやる対策 | 記録に残す 1 行 |
|---|---|---|---|
| コードだけ申し送り | 次の現場で条件が変わり事故につながる | 姿勢・一口量・介助速度の 3 点を固定する | 座位 __°/一口量 __ mL/介助:待ち __ 秒 |
| 濃いとろみで安心する | 残留増・飲水量低下 | 飲む瞬間で評価し、量と回数を先に調整する | 段階 __/飲水量 __ mL/食後の湿性嗄声:有・無 |
| 移行で複数条件を同時に変える | 何が効いたか分からない | 1 変数だけ変更する | 変更点:__ のみ/他条件固定 |
| 食事中だけ見て終わる | 食後サインを見逃す | 食後 10〜30 分の痰・嗄声・呼吸を拾う | 食後:痰増・湿性嗄声・ SpO2 最低 __% |
記録テンプレ(コピペして穴埋め:条件固定が残る形)
申し送りのズレを減らすには、「何を食べたか」だけでなく、「どの条件なら通ったか」を残す必要があります。下のテンプレは、最低限そろえておきたい項目を 1 行ずつ残せる形にしたものです。手書き運用に寄せたい場合は、このあとに掲載する PDF 記録シートの方が使いやすいです。
〖食形態〗JDD2021 コード __(0j/1j/2-1/2-2/3/4)/主食:__/副菜:__ 〖水分〗とろみ 段階 __(1/2/3)/作り方:粉 __ g + 水分 __ mL/温度:__ ℃/放置:__ 分 〖条件〗座位 __°(骨盤:安定/不安定)/頸部:中間位/軽度屈曲/一口量:__ mL/介助:待ち __ 秒 〖所見〗むせ:有・無/湿性嗄声:有・無/SpO2 最低 __%/口腔残留:有・無/咽頭残留疑い:有・無 〖食後〗痰:増・不変/呼吸:苦あり・なし/発熱兆候:有・無 〖連携〗ST:所見共有・次段階案/栄養:摂取量と整合/看護:提供手順の統一 再評価:__ 日(同条件固定)/次の一手:__(例:2-1→2-2、段階2→1、姿勢調整を優先)
記録シート PDF(条件固定と申し送りを 1 枚で残す)
手書きで使いやすい形にしたい場合は、以下の A4 記録シートを使うと便利です。赤旗確認 → 分類 → 最小評価 → 方針 / 再評価の flow4 で整理してあり、食形態、水分、条件固定、食後所見まで 1 枚で残せます。カンファレンスや申し送りの叩き台としても使いやすい構成です。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.0t と「とろみ 3 段階」は同じですか?
A.同じものとして雑に扱わない方が安全です。現場では、食事コードと水分のとろみ段階を分けて書く方が、申し送りのズレを減らしやすくなります。
Q2.JDD2021 と JDD2013 はどう違いますか?
A.考え方を大きく変えたというより、運用しやすい形に整理が進んだと捉えると分かりやすいです。現場では名称よりも、まとまり、ばらけ、噛む要否、離水の有無を優先して共有すると使いやすくなります。
Q3.コードは重症度の順番ですか?
A.単純な重症度順ではありません。姿勢、一口量、介助、疲労、口腔衛生で安全性が変わるため、コード単独ではなく条件とセットで運用することが重要です。
Q4.LST や粘度を測れない施設ではどうしますか?
A.測定よりも再現性が重要です。粉量、温度、放置時間を固定し、人が変わっても同じ濃さが再現できる状態を優先してください。
Q5.申し送りで最低限、何を書けば事故が減りますか?
A.最小は「コード + とろみ段階 + 条件 3 点(姿勢・一口量・介助)」です。むせだけでなく、湿性嗄声、食後の痰、 SpO2 低下も 1 行入れると安全側に倒しやすくなります。
次の一手(同ジャンル)
参考文献
- Kayashita J, et al. The Japanese Dysphagia Diet of 2021 by the Japanese Society of Dysphagia Rehabilitation. Jpn J Compr Rehabil Sci. 2022;13:64-77. doi: 10.11336/jjcrs.13.64
- 日本摂食・嚥下リハビリテーション学会 医療検討委員会 嚥下調整食特別委員会. 嚥下調整食 学会分類 2013. 日摂食嚥下リハ会誌. 2013;17(3):255-267. PDF
- Matsuo K, Fujishima I. Textural Changes by Mastication and Proper Food Texture for Patients with Oropharyngeal Dysphagia. Nutrients. 2020;12(6):1613. doi: 10.3390/nu12061613
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



