認知機能評価の選び方は「目的→情報源→次の 1 本」で決まります
認知機能評価で迷う原因は、尺度名から選ぼうとすることです。先に決めるべきは「見落とし防止」「重症度共有」「 BPSD の整理」「退院支援」のどれかという目的です。結論としては、拾う → 揃える → 分解の順に並べると、MMSE や CDR などの点数がそのまま次の一手につながります。
この記事で答えるのは、どの場面で何から始めるかです。各尺度の設問全文、細かな採点ルール、診断確定の話までは扱わず、実施順・使い分け・記録の最小セットに絞って整理します。
同ジャンルで回遊する(最短導線)
- サブ(上位ハブ):評価ハブ(索引)
- サブ(代表子記事):DASC-21 と CDR の違い【比較・使い分け】
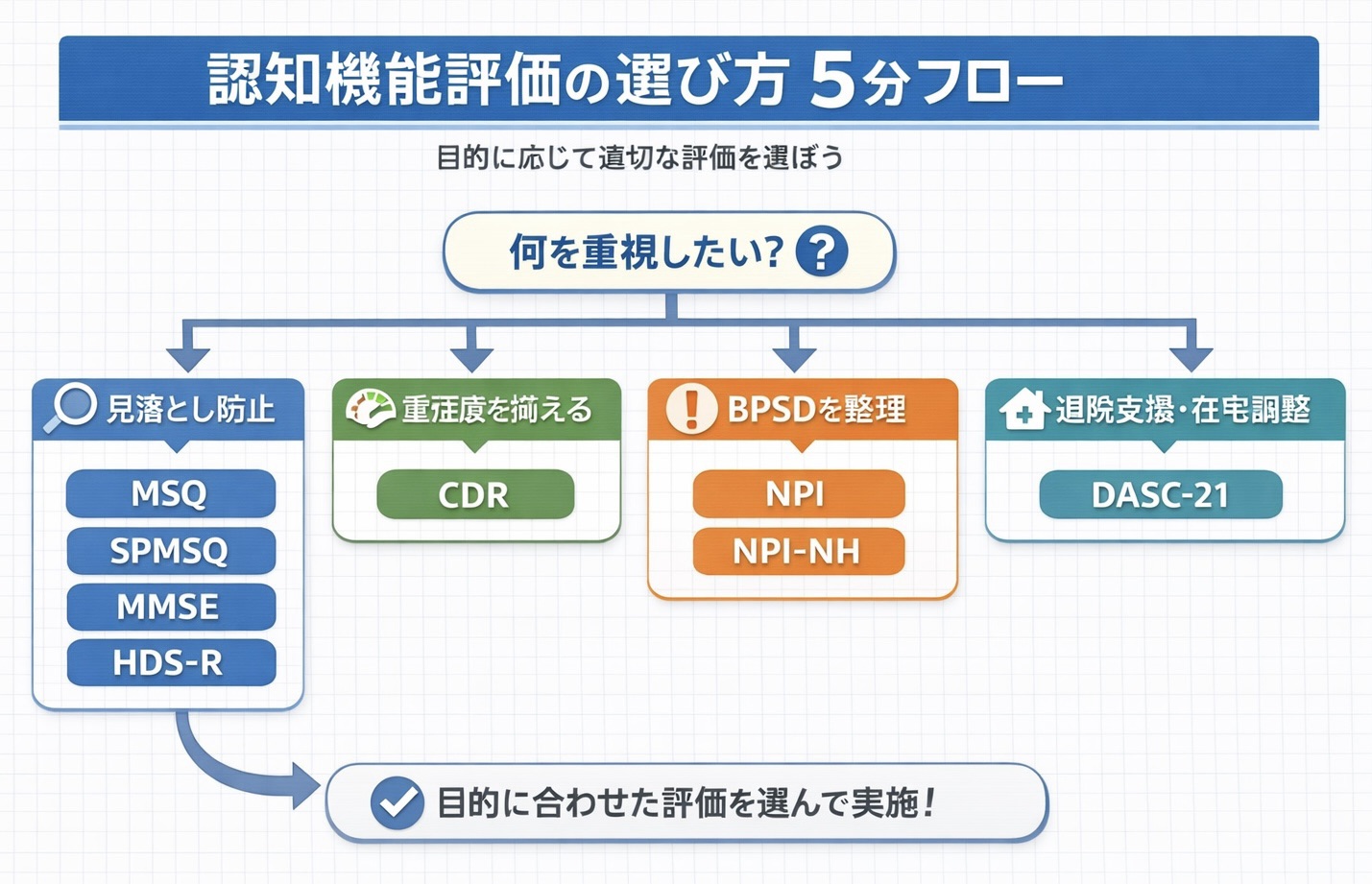
5 分フロー:まず「目的」と「場面」を決めます
最初に決めるのは 2 つだけです。①目的(何のために)と②場面(どこで、誰の情報が取れるか)を揃えると、検査が増えても運用が崩れません。
- 目的を 1 つに絞る(見落とし防止/重症度共有/ BPSD 整理/退院支援)。
- 場面を確認する(急性期・回復期・外来・施設/本人回答が可能か/家族・スタッフ情報が取れるか)。
- 短時間スクリーニングで「低下の可能性」を拾う(同日に詰め込みすぎない)。
- 方針決定に必要なら、重症度( CDR )で共通言語化する。
- 困りごとが中心なら、 BPSD ( NPI / NPI-NH )で「何が負担か」を分解する。
- 退院調整や在宅支援が主なら、 DASC-21 で「認知+生活」を同時に拾う。
図:拾う→揃える→分解( 3 段階で迷いを減らす)
認知機能評価は「検査名」ではなく「目的」で組むと速いです。まず拾って、必要なら揃えて、困りごとが中心なら分解します。スマホでは横スクロールして確認できます。
| 段階 | 目的 | 使う場面 | 主な手段(例) | 次に進む条件 |
|---|---|---|---|---|
| ①拾う(スクリーニング) | 低下の可能性を短時間で確認 | 急性期初回/時間がない/情報が少ない | MSQ / SPMSQ / MMSE / HDS-R | 低下疑いがある/チーム共有が必要/退院支援に直結 |
| ②揃える(重症度) | チームで同じ言葉にする | 方針決定/退院調整/家族説明 | CDR(必要なら CDR-SB )+ IADL の具体例 | “困りごと”の中身を分けたい(行動・心理症状が中心) |
| ③分解(困りごと) | BPSD や負担の中身を整理 | 在宅・施設での対応設計/介護負担が強い | NPI / NPI-NH(誘因・頻度・重症度・負担) | 介入(環境・活動・関わり)を具体化し、再評価へ |
| (分岐)退院支援 | 認知+生活を同時に拾う | 退院前/地域連携/見守り設計 | DASC-21(+必要なら CDR ) | 支援内容(見守り・環境調整・サービス)を決定 |
早見表:目的 × 情報源で「最初の 1 本」を決めます
下の表は「まず何を使うか」を迷わないための早見です。スマホでは横スクロールして確認できます。
| いま知りたいこと(目的) | 情報源(取りやすさ) | まず使う(短時間) | 次に深掘り(必要時) | 記録の要点 |
|---|---|---|---|---|
| 見落とし防止(入院時・初回) | 本人(短時間) | MSQ / SPMSQ / MMSE / HDS-R | 原因整理(せん妄・抑うつ・感覚器など) | 実施条件(眠気・疼痛・眼鏡 / 補聴器)と再評価予定 |
| 重症度を揃える(チーム共有) | 本人+家族 / スタッフ | スクリーニングで「低下疑い」を確認 | CDR(+必要なら CDR-SB ) | IADL の具体例(買い物・服薬・金銭・外出)を添える |
| BPSD の整理(困りごと対応) | 家族 / スタッフ(観察) | 観察・聞き取り(誘因と頻度) | NPI / NPI-NH | 症状名だけでなく「いつ・どこで・何が引き金か」 |
| 退院支援・在宅調整 | 家族 / 支援者情報が強い | DASC-21 | 重症度( CDR )+ IADL 観察 | 必要支援(見守り・環境調整・サービス)を「行動」で記載 |
ケース別ミニ症例:急性期と回復期で「選ぶ順番」が変わります
同じ“認知低下疑い”でも、場面が違うと最適な組み方が変わります。下の 2 例は、現場で迷いやすいポイントを「拾う→揃える→分解」で整理したミニ症例です。スマホでは横スクロールして確認できます。
| 場面 | 状況 | まず(拾う) | 次(揃える / 分解) | 記録の最小セット |
|---|---|---|---|---|
| 急性期(入院直後) | 疼痛・眠気あり。会話は成立するが指示が通りにくい。家族情報は未取得。 | 短時間スクリーニングで「低下疑い」を拾う | ①条件整理(疼痛・眠気・感覚器・環境) ②同日詰め込みを避け、条件統一で再評価 ③安全リスクが強い場合は観察+申し送りを優先 |
実施条件(時間帯 / 疼痛 / 眠気 / 眼鏡・補聴器)+ 行動( 1 ステップ指示は可 / 複数指示で混乱)+ 次アクション(家族聴取 / 再評価予定) |
| 回復期(退院前) | ADL は自立寄りだが、服薬・金銭・外出が不安。家族・支援者と退院調整中。 | 目的を「退院支援」に固定し、DASC-21 で認知+生活を同時に拾う | ①重症度を揃える(必要なら CDR ) ② IADL の具体例で「支援が要る点」を言語化 ③困りごとが強い場合は BPSD を NPI ( NPI-NH )で分解 |
IADL の具体例(服薬 / 金銭 / 外出)+ できる条件(見守り / 1 回分化 / 環境調整)+ 支援提案(サービス / 家族指導 / 連携先) |
スクリーニング:低下の可能性を「拾う」場面です
スクリーニングは診断確定ではなく、次のアクション(再評価 / 追加評価 / チーム共有)を決めるために行います。点数だけを独り歩きさせず、実施条件と行動観察をセットで残します。
迷いやすいのは「どれも似て見える」ことですが、入口では所要時間・背景因子の拾いやすさ・チームでの共有しやすさで選ぶと整理しやすいです。スマホでは横スクロールして確認できます。
| 尺度 | 向く場面 | 強み | 注意点 | 次の一手 |
|---|---|---|---|---|
| MSQ | まず短時間で入口を作りたい | 短く回しやすい | 疲労・環境・感覚器の影響を受けやすい | 条件をそろえて再評価、必要なら MMSE / HDS-R へ |
| SPMSQ | 誤答数ベースで整理したい | 誤り方を追いやすい | 背景因子を踏まえた解釈が必要 | 誤り方を記録し、介入や共有へつなぐ |
| MMSE | チームで共通言語を持ちたい | 汎用性が高い | 学習効果、身体状態の影響 | 弱い領域を所見化し、必要なら CDR / DASC-21 へ |
| HDS-R | 日本の臨床で使い慣れた入口がほしい | 短時間で実施しやすい | 点数だけでは生活場面が見えにくい | IADL や安全管理の情報を足して解釈する |
MSQ:短時間で入口を作る
MSQ は短時間で実施しやすい一方、環境(騒音・疲労)や聴力・視力、せん妄 / 抑うつの影響でぶれが出やすいタイプです。初回は「できなかった理由(聞こえない / 眠い / 痛い)」を拾い、再評価で真の変化かどうかを見ます。
SPMSQ:誤り方を拾うと介入につながります
SPMSQ は誤答数ベースで把握しやすく、背景因子を意識しながら運用しやすいのが利点です。点数よりも誤り方(見当識なのか計算 / 注意なのか)を拾うと、介入(環境調整・指示の出し方)につながります。
MMSE / HDS-R:定番だが「入口」と割り切ります
MMSE / HDS-R はチーム内の共通言語として強い反面、繰り返しで学習効果が出たり、身体状態(疼痛・呼吸苦・不眠)で点が揺れたりします。初回は「低下疑いの有無」を拾う入口と考え、方針決定が必要なら次の層( CDR / DASC-21 / NPI )へつなげる設計が安全です。
重症度評価:CDR で「生活の困り」を共通言語にします
CDR は、検査室での点数よりも生活場面の具体例から重症度を揃えられるのが強みです。リハ職が価値を出しやすいのは、IADL(買い物・服薬・金銭管理・外出)を「できる / 危ない / 支援で可能」に分解して、医師・看護・ MSW と共有することです。
| 領域 | 聞くこと(具体) | 記録の形(例) |
|---|---|---|
| 記憶 | 同じ質問の反復 / 直前の説明の保持 | 説明 5 分後に再質問あり、手順はメモで追える |
| 見当識 | 病棟内の移動 / 日付の把握 | 病室→訓練室は誘導で可、場所の取り違えあり |
| 判断・問題解決 | 服薬 / 火の元 / 金銭の扱い | 服薬は 1 回分化+見守りで可、独居はリスク高 |
| 地域活動 | 外出の計画と安全 | 単独外出は迷子リスク、同伴なら可能 |
BPSD の整理:NPI / NPI-NH で「困りごと」を分解します
BPSD は「暴言がある」だけだと介入が曖昧になります。NPI / NPI-NH の枠組みで症状の種類を分け、さらに頻度・重症度・介護者負担まで整理すると、非薬物的介入(環境・活動・コミュニケーション)と薬物調整の優先順位が付けやすくなります。
在宅では家族からの聞き取りで NPI 、施設ではスタッフ運用に合わせた NPI-NH が噛み合いやすいのが基本です。重要なのは名称よりも、誘因(時間帯・場所・関わり方)を一緒に記録して再現性を上げることです。
現場の詰まりどころ:条件が揃わないと点がぶれます
現場の詰まりどころ(解決の三段)
点数のぶれは検査不足ではなく、条件不足で起きることが多いです。まず条件を固定してから“次の層”へ進みます。
よくある失敗:点数だけで判断してしまう
認知スクリーニングがぶれる典型パターンは「点数だけ」で終わることです。条件が揃っていない点数は、再評価で比較できず、チームも動けません。
| ぶれの原因 | 見逃しサイン | 対策(その場) | 次アクション |
|---|---|---|---|
| 感覚器(視力・聴力) | 聞き返しが多い / 見落とす | 眼鏡・補聴器、静かな環境、ゆっくり短文 | 条件を記録し、条件統一で再評価 |
| せん妄・眠気 | 時間帯で差 / 注意が続かない | 負荷を下げる(短時間・分割) | 内科的因子共有、日内変動を記録 |
| 抑うつ・意欲低下 | 「わからない」で終わる | 動機づけ、成功体験を作る質問順 | 心理面共有、活動量・睡眠も併記 |
| 疼痛・呼吸苦・疲労 | 表情が硬い / 集中できない | 先に症状緩和、休息 | バイタル・疼痛と合わせて解釈 |
| 環境(騒音・同席者) | 周囲の声に反応 | 個室・短時間、同席者の介入を整理 | 環境条件を固定して比較 |
| 学習効果(繰り返し) | 点は上がるが生活は変わらない | 間隔を空ける、観察指標を併用 | 点数だけで判断せず IADL を追う |
回避の手順:条件統一チェック(最小セット)
点数の“ぶれ”を減らす最短手は、検査を増やすことではなく条件を固定することです。次の 5 点だけ揃えると、再評価が安定します。
- 時間帯(午前 / 午後、眠気の有無)
- 症状(疼痛、呼吸苦、発熱、脱水、低血糖、睡眠不足)
- 感覚器(眼鏡、補聴器、周囲刺激)
- コミュニケーション(失語・構音・難聴の疑い、反応形式)
- 実施環境(場所、同席者の介入)
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。
評価・記録・報告の「型」をまとめて整理したい方は、PT キャリアガイドも参考になります。
記録テンプレ:申し送りで「行動」が伝わる書き方
点数は短く、行動は具体的に。「できた / できない」より「どうすればできるか」を書けると、チームの動きが揃います。
| 項目 | 書き方(例) | 意図 |
|---|---|---|
| 実施条件 | 午前、疼痛 NRS 2、眼鏡あり、病室で実施 | 点数の解釈を安定させる |
| 結果(要約) | スクリーニングで低下疑い、再評価予定 | 結論を先に共有 |
| 観察(行動) | 手順は 1 ステップ指示で可、複数指示で混乱 | 関わり方の統一 |
| 次アクション | 家族情報を確認し CDR 相当の生活状況を整理 | 評価を介入につなげる |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. まず 1 つだけ選ぶなら、何から始めますか?
初回は「短時間で拾えるスクリーニング」から始め、実施条件(眠気・疼痛・感覚器)を整えて実施します。低下疑いがあれば、方針決定に必要な粒度に合わせて CDR(重症度)や NPI( BPSD )へ段階的に進めるのが安全です。
Q2. 急性期で時間が取れません。最低限どこまで残せば良いですか?
点数そのものより、実施条件(時間帯・症状・環境)と、行動観察(指示理解・注意の持続・安全リスク)を短く残すと、次に評価する人が迷いません。再評価の予定(いつ・何で)も 1 行添えると運用が回ります。
Q3. 点数が低いのに会話は成り立つとき、どう解釈しますか?
検査点と生活機能が一致しないことは珍しくありません。環境・疲労・抑うつ・感覚器の影響を確認し、IADL(服薬・金銭・外出)の具体例を追加して「生活の困り」として再構成すると、介入と支援設計につながります。
Q4. DASC-21 と CDR で迷います。どう使い分けますか?
時間と情報が限られる場面では、観察+短い聴取で「認知+生活」を同時に拾える DASC-21 が向きます。一方、重症度を段階づけてチームで揃えたいなら CDR が向きます。迷うときは、まず「退院支援の入口」か「重症度共有」かを先に決めると整理しやすいです。
Q5. BPSD は「落ち着かない」だけで終わりがちです。コツはありますか?
症状名に加えて、時間帯・場所・直前の出来事(誘因)を必ずセットで残します。頻度と重症度、介護者負担まで整理すると、環境調整・活動設定・声かけなど非薬物的介入が具体化し、振り返りもしやすくなります。
次の一手(このあと何をする?)
- 全体像に戻る:高次脳機能評価ハブ(索引)
- 迷いやすい比較を 1 本で整理する:DASC-21 と CDR の違い【比較・使い分け】
参考文献
- Pfeiffer E. A short portable mental status questionnaire for the assessment of organic brain deficit in elderly patients. J Am Geriatr Soc. 1975;23(10):433-441. doi: 10.1111/j.1532-5415.1975.tb00927.x
- Folstein MF, Folstein SE, McHugh PR. “Mini-mental state”. A practical method for grading the cognitive state of patients for the clinician. J Psychiatr Res. 1975;12(3):189-198. doi: 10.1016/0022-3956(75)90026-6
- Hughes CP, Berg L, Danziger WL, Coben LA, Martin RL. A new clinical scale for the staging of dementia. Br J Psychiatry. 1982;140:566-572. doi: 10.1192/bjp.140.6.566
- Morris JC. The Clinical Dementia Rating ( CDR ): current version and scoring rules. Neurology. 1993;43(11):2412-2414. doi: 10.1212/WNL.43.11.2412-a
- Cummings JL, Mega M, Gray K, Rosenberg-Thompson S, Carusi DA, Gornbein J. The Neuropsychiatric Inventory: comprehensive assessment of psychopathology in dementia. Neurology. 1994;44(12):2308-2314. doi: 10.1212/WNL.44.12.2308
- Awata S, Sugiyama M, Ito K, Ura C, Miyamae F, Sakuma N, et al. Development of the dementia assessment sheet for community-based integrated care system. Geriatr Gerontol Int. 2016;16 Suppl 1:123-131. doi: 10.1111/ggi.12727
- 日本神経学会監修. 認知症疾患診療ガイドライン 2017. 医学書院; 2017. ガイドライン PDF
- 繁信和恵ほか. 日本語版 NPI-NH の妥当性と信頼性の検討. BRAIN and NERVE. 2008;60(12):1463-1469. doi: 10.11477/mf.1416100399
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



