歩行速度( gait speed )の評価まとめ|4 m / 6 m / 10 m を迷わず測って解釈する
歩行速度( gait speed )は、短時間で測れて臨床の意思決定に直結しやすい移動能力のコア指標です。この記事は、病棟・外来・通所でも再現しやすいように、距離( 4 m / 6 m / 10 m )の使い分け、記録の固定ポイント、解釈の目安を実務ベースで整理します。
結論は、助走と減速を分けること、計測条件を固定すること、快適歩行( comfortable )と最速歩行( fast )を分けて残すことです。これだけで、再評価の読み取りが安定します。
なぜ歩行速度が“外さない指標”なのか
歩行速度は、筋力・バランス・持久力・注意配分( dual task )など複数要素の合成結果です。単一指標でも全体像を追いやすく、日々の介入が機能変化として見えやすい点が強みです。
また、転倒リスク、 ADL、外出可能性などの見立てにも接続しやすいため、評価の起点として扱いやすい指標です。速度そのものは原因を示さないため、原因評価とセットで運用することで臨床判断が前に進みます。
測り方の基本|距離よりも「助走・減速・合図」を固定する
歩行速度の再現性は、計測距離そのものより計測手順の固定で決まります。実務では、加速 2 m +計測区間+減速 2 m を確保し、計測区間だけをタイム計測する運用が扱いやすいです。
特にブレやすいのは、開始タイミング、歩行条件( comfortable / fast )、補助具の扱いです。施設内で手順をテンプレ化しておくと、スタッフ間差が減り、経時比較の信頼性が上がります。
表は横にスクロールできます(スマホ対応)。
| 固定する項目 | 推奨 | 理由(ブレの原因) | 記録例 |
|---|---|---|---|
| 計測区間 | 施設で固定(例: 4 m / 6 m / 10 m ) | 距離変更で同列比較が崩れる | 「6 m 区間」 |
| 助走・減速 | 各 2 m を確保 | 加速区間混入で遅く出やすい | 「2 m + 6 m + 2 m」 |
| 歩行条件 | comfortable / fast を分ける | 改善の質を読み分けられる | 「comfortable / fast」 |
| 補助具・装具 | 同一条件で固定 | 条件が変わると別データになる | 「T 字杖 + AFO」 |
| 試行回数 | 各条件 2 試行の平均 | 偶然誤差の影響を減らせる | 「2 試行平均」 |
4 m / 6 m / 10 m の使い分け|現場で迷わない決め方
距離の選択は、スペースと目的で決めます。病棟で短く安全に回すなら 4 m 〜 6 m、外来や通所で標準化して比較するなら 10 m が使いやすいです。重要なのは、同一患者は同一条件で追跡することです。
距離選択で迷う場合は、比較記事で先に方針を固定すると運用が安定します。歩行速度 4 m・6 m・10 m の違い【比較】
解釈の早見|まずは 0.4 / 0.8 / 1.0 m/s を読む
歩行速度は、診断ではなく層別化と優先順位づけに強い指標です。臨床では 0.4 m/s と 0.8 m/s を歩行自立度の目安として、 1.0 m/s を身体機能低下リスクの目安として読むと、初期判断が速くなります。
ただし、速度は原因を示しません。遅いときは麻痺、失調、疼痛、呼吸循環、認知・注意など、制限因子の切り分けを同時に行って、介入の優先順位を決めます。
| 歩行速度 | 読み替え(例) | 次に見るべきポイント | 記録の一言 |
|---|---|---|---|
| < 0.4 m/s | 屋内移動中心になりやすい | 立ち上がり、方向転換、介助量、安全性 | 「屋内中心、介助量再設計」 |
| 0.4 – 0.8 m/s | 屋外は条件付きになりやすい | 段差、路面変化、疲労、 dual task | 「屋外は条件付きで実施」 |
| > 0.8 m/s | 屋外活動の選択肢が増えやすい | 耐久性、転倒歴、活動量、目標設定 | 「活動拡大へ移行」 |
| < 1.0 m/s | 身体機能低下のスクリーニング目安 | 筋力、栄養、活動量、併存疾患 | 「機能低下リスクを確認」 |
変化量の目安|0.05 m/s と 0.10 m/s を使う
介入効果の判定では、統計的有意より臨床的に意味のある変化を重視すると実務で迷いにくくなります。歩行速度では、 0.05 m/s 前後を小さな意味のある変化、 0.10 m/s 前後を明確な変化として扱う運用が一般的です。
解釈の前提は同一条件の担保です。距離、補助具、靴、床、合図をそろえ、 comfortable と fast の両方を追うことで、変化の質まで読みやすくなります。
速度低下時の次評価フロー|原因を 5 系統で切り分ける
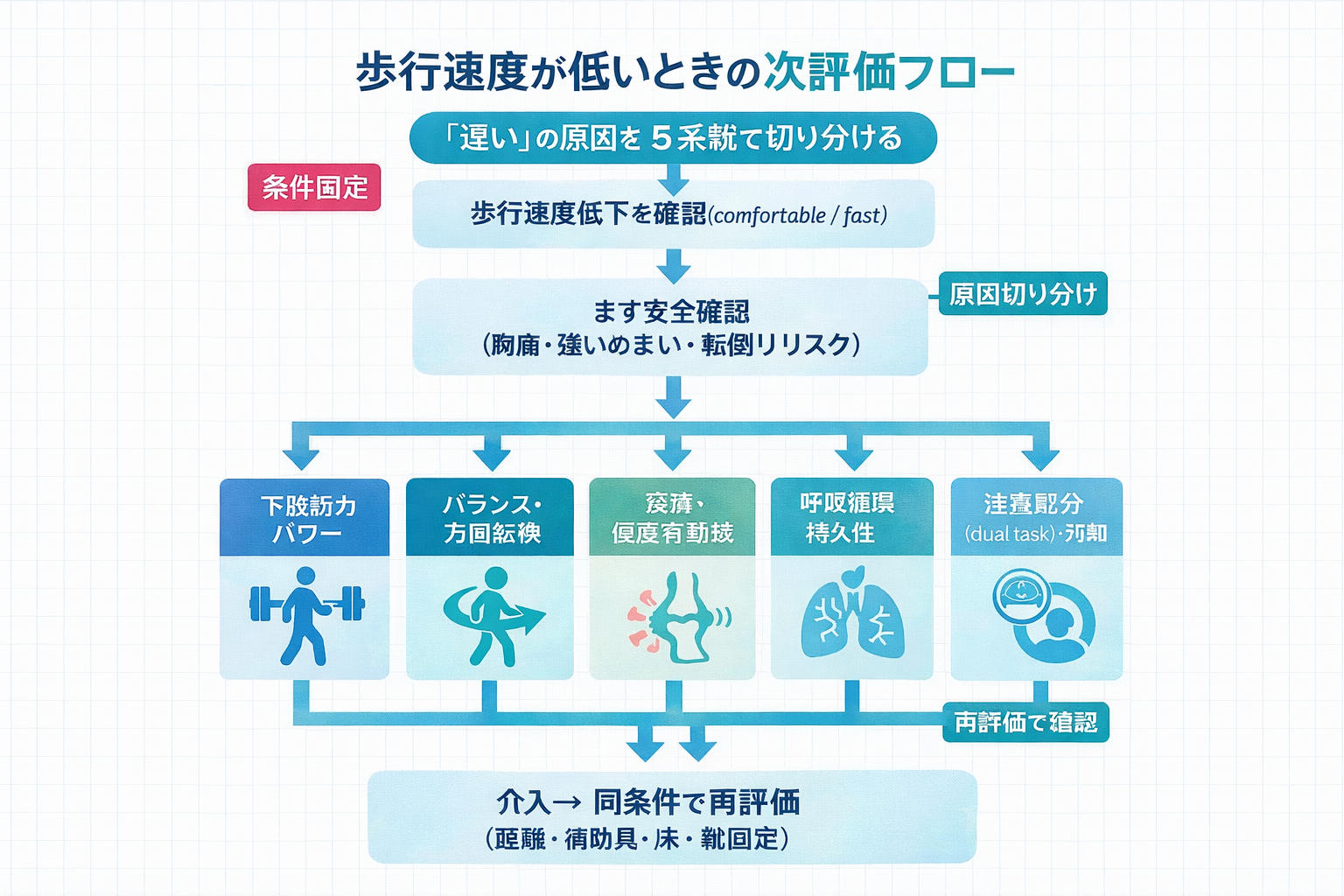
歩行速度が低いときは、数値だけで判断せず、筋力、バランス、疼痛・可動域、呼吸循環、注意・認知の 5 系統で原因を切り分けると、次の介入が決めやすくなります。
切り分け後は、ボトルネックを 1 〜 2 個に絞って介入し、同一条件で再評価します。条件固定ができていれば、小さな改善も実務で活かせる情報に変わります。
よくある失敗|タイムがブレる原因はだいたい 5 つ
歩行速度が使いにくくなる主因は、患者要因より手順の揺れです。とくに、開始判定と助走条件、補助具条件の不統一が、比較不能データを生みやすいポイントです。
チーム運用では、 NG / OK を先に共有し、記録様式に距離・助走・補助具・歩行条件を必須欄として入れるだけで、再現性が大きく改善します。
| 項目 | NG | OK | 対策(1 行) |
|---|---|---|---|
| 計測開始 | 合図と同時に計時 | 足が線を越えた瞬間から計時 | 開始ルールを「線越え」で統一 |
| 助走・減速 | 助走なしで計測 | 加速 2 m + 計測 + 減速 2 m | 床マーキングを固定 |
| 補助具 | 毎回違う条件で計測 | 同一補助具で固定 | 補助具欄を必須化 |
| 歩行条件 | comfortable / fast を混在 | 別々に測って記録 | 指示文をテンプレ化 |
| 環境条件 | 床・靴・時間帯が毎回違う | 可能な範囲で固定 | 実施場所と靴を記録 |
中止基準と安全管理|測る前に確認する
歩行速度は努力で数値が動くため、最速歩行( fast )を入れるときほど安全管理が重要です。胸部症状、強いめまい、ふらつき増大、転倒リスク上昇がある場合は、comfortable のみで運用します。
安全管理は「実施前の確認 → 実施中の観察 → 実施後の反応記録」の 3 点セットで固定します。中止基準の言語をチームで共有しておくと、現場判断がぶれにくくなります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 快適歩行と最速歩行、どちらを優先して測りますか?
A. 迷ったら comfortable を優先し、同条件で繰り返せる運用を先に作ります。安全性を確認できる場合に fast を追加すると、改善の質を読み分けやすくなります。
Q2. 4 m と 6 m を混ぜて測ってしまった場合はどうしますか?
A. 同じ系列として比較せず、距離変更日を境に別トラックとして管理します。距離変更は測定誤差ではなく条件変更なので、同列比較は避けるのが安全です。
Q3. 杖や歩行器を使用している方でも測定してよいですか?
A. 測定して構いません。補助具・装具を固定し、記録に明記してください。「補助具あり条件の歩行速度」として追跡すれば、介入効果を読み取れます。
Q4. 歩行速度が遅いとき、次に何を評価すべきですか?
A. 速度は原因を示さないため、筋力、バランス、疼痛・可動域、呼吸循環、注意・認知を切り分けます。まずはボトルネックを 1 〜 2 個に絞って介入し、同条件で再評価してください。
Q5. 最速歩行( fast )はどんなときに省略してよいですか?
A. 胸部症状、強いめまい、ふらつき増大、転倒リスク上昇、著明な息切れがある場合は省略を検討します。無理に fast を実施するより、comfortable を安全に継続して比較可能データを残すことが重要です。
次の一手
- 運用を整える:評価ハブで全体像を確認する(全体像)
- 共有の型を作る:4 m / 6 m / 10 m の比較で運用を固定する(すぐ実装)
教育体制・人員・記録文化など“環境要因”を一度見える化すると、次の打ち手が決めやすくなります。
チェック後に『続ける/変える』の選択肢も整理したい方は、PT キャリアナビで進め方を確認しておくと迷いが減ります。
参考文献
- Perry J, Garrett M, Gronley JK, Mulroy SJ. Classification of walking handicap in the stroke population. Stroke. 1995;26(6):982-989. doi: 10.1161/01.STR.26.6.982
- Perera S, Mody SH, Woodman RC, Studenski SA. Meaningful change and responsiveness in common physical performance measures in older adults. J Am Geriatr Soc. 2006;54(5):743-749. PubMed
- Studenski S, Perera S, Patel K, et al. Gait speed and survival in older adults. JAMA. 2011;305(1):50-58. doi: 10.1001/jama.2010.1923(PubMed)
- Fritz S, Lusardi M. White paper: “walking speed: the sixth vital sign”. J Geriatr Phys Ther. 2009;32(2):46-49. doi: 10.1519/00139143-200932020-00002(PubMed)
- Chen LK, Woo J, Assantachai P, et al. Asian Working Group for Sarcopenia: 2019 consensus update on sarcopenia diagnosis and treatment. J Am Med Dir Assoc. 2020;21(3):300-307.e2. doi: 10.1016/j.jamda.2019.12.012(PubMed)
著者情報
rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下