- HOOS の評価方法|採点・欠測・記録シートまでまとめて整理します
- HOOS は何を見ている? 5 下位尺度で「残っている困り」を分ける
- 評価手順:最初に「同じ条件で回す」ことだけ決める
- スコアリング: 0〜4 を下位尺度ごとに 0〜100 へ換算する
- 短縮版の使い分け:原版 / HOOS-12 / HOOS, JR を混在させない
- スコアの読み方:まず「どの下位尺度が動いたか」を見る
- 他指標との組み合わせ: HOOS を “主観の軸” にする
- 現場の詰まりどころ: HOOS が回らない 3 つの原因
- よくある失敗:点数が “使えないデータ” になるパターン
- 回避の手順: 5 分でできる “回る運用” チェック
- HOOS 記録シート PDF
- よくある質問( FAQ )
- 次の一手
- 参考文献
- 著者情報
HOOS の評価方法|採点・欠測・記録シートまでまとめて整理します
HOOS( Hip disability and Osteoarthritis Outcome Score )は、股関節の痛み・症状・ ADL ・高負荷活動・ QOL を患者さんの回答で追える股関節特異的 PROM です。この記事で決めるのは、HOOS をどう採点するか、欠測をどう扱うか、原版 / HOOS-12 / HOOS, JR をどう使い分けるかです。
読む対象は、股関節 OA や THA 前後で「どの質問票を使うか」「点数をどう解釈するか」に迷いやすい療法士です。設問全文を並べるのではなく、①同じ条件で回す ②下位尺度ごとに採点する ③次の一手に変換する、という臨床運用に絞って整理し、記事内には A4 の記録シート PDF も掲載しています。
HOOS は何を見ている? 5 下位尺度で「残っている困り」を分ける
原版 HOOS は、Pain / Symptoms / ADL / Sport/Rec / QOL の 5 下位尺度を別々に出します。合計 1 点に丸めず、どの領域で困りが残っているかを分けて見られるのが価値です。
臨床では「 Pain は改善したが ADL が戻らない」「 ADL は戻ったが Sport/Rec と QOL が残る」といった段差が見えます。段差が見えれば、荷重、可動域、筋力、動作戦略、活動量、不安のどこを次に触るかが決めやすくなります。
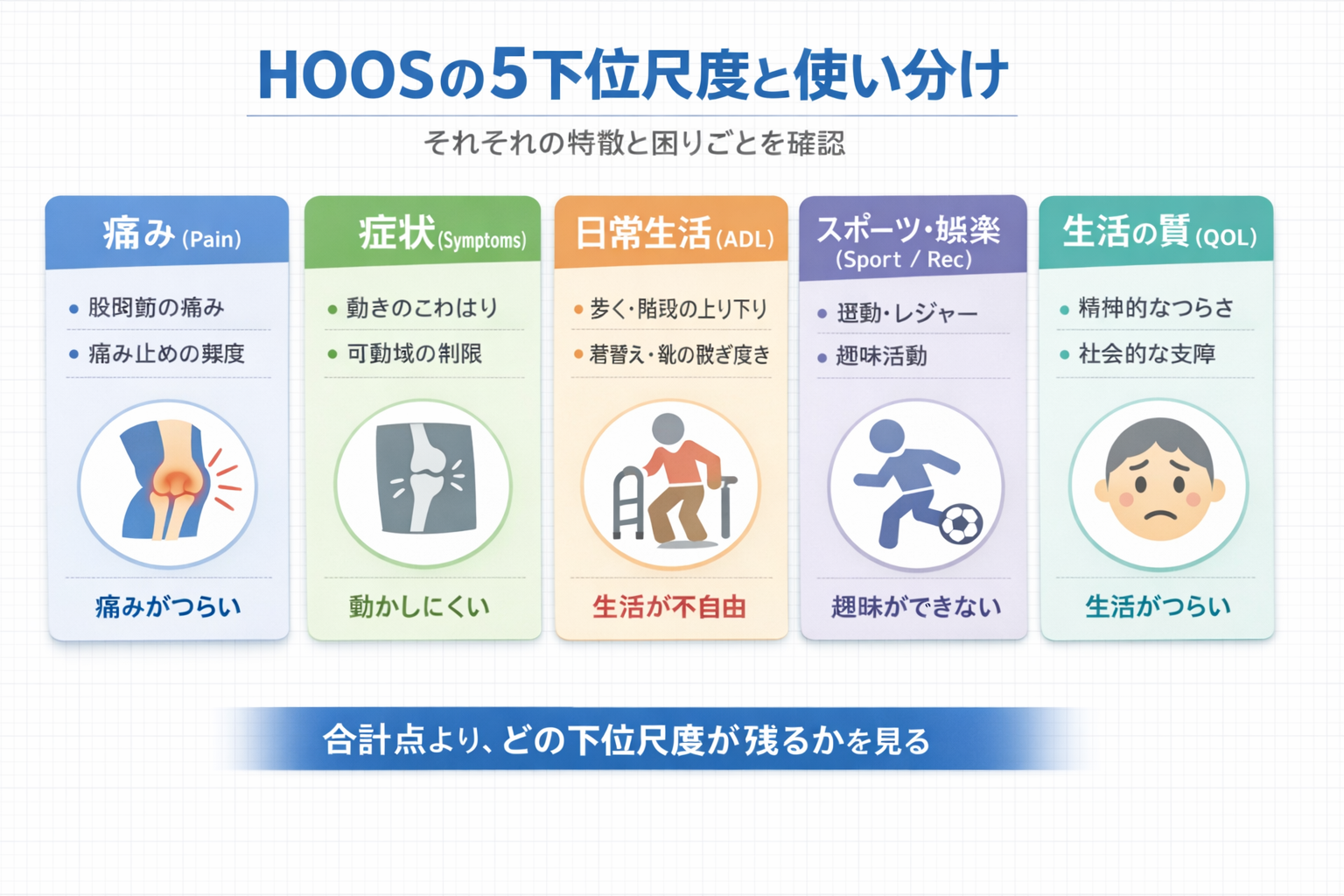
| 下位尺度 | 何を押さえる? | 点が低くなりやすい場面(例) | 次の一手(例) |
|---|---|---|---|
| Pain | 荷重や動作での痛み | 歩行、階段、立ち座り、夜間 | 荷重量の調整、疼痛教育、 ROM / 筋力の優先順位づけ |
| Symptoms | こわばり、引っかかり感などの症状 | 動き始め、起床後、活動後 | 可動域と終末感の確認、軟部組織と動作の当たりをつける |
| ADL | 生活動作の制限 | 靴下・靴、しゃがみ、階段、立ち上がり | 生活動作の再学習、補助具、環境調整 |
| Sport/Rec | 高負荷活動での制限 | 小走り、重作業、切り返し、長距離歩行 | 高負荷へ戻す条件設定、耐容能とフォームの再構成 |
| QOL | 股関節の問題が生活に与える影響 | 不安、満足度の低さ、煩わしさ | 目標の再定義、セルフマネジメント、不安の言語化 |
評価手順:最初に「同じ条件で回す」ことだけ決める
HOOS は点数計算そのものより、測る条件が毎回そろっているかで価値が決まります。原版 HOOS は「過去 1 週間」を想起して回答する前提なので、回収タイミングや聞き取りの入り方が毎回ズレると、前回比較がしにくくなります。
初回は、①対象期間 ②回収方法 ③補助の有無、の 3 点だけ固定して残せば十分です。これだけで、再評価のたびに「変化」なのか「条件差」なのかで迷いにくくなります。
| 固定する項目 | 決め方(例) | カルテ記載(例) |
|---|---|---|
| 対象期間 | 原版 HOOS は過去 1 週間で統一 | HOOS:対象期間=過去 1 週間 |
| 回収方法 | 本人記入を原則、必要時のみ聞き取り | 回収=本人記入(必要時のみ聞き取り) |
| 補助の有無 | 代理回答や説明介入があれば明記 | 補助=なし(代理回答なし) |
スコアリング: 0〜4 を下位尺度ごとに 0〜100 へ換算する
原版 HOOS は、各設問を 0〜4 で回答し、下位尺度ごとに平均を出して 0〜100 に正規化します。方向は「 100=問題なし、0=重い問題」です。まず各下位尺度を独立して出し、横並びで比較するのが基本です。
手計算の考え方はシンプルで、下位尺度スコア = 100 −(その下位尺度の回答平均 ÷ 4 × 100 )です。大事なのは、欠測があっても条件を満たせば平均で計算できる点で、無理に “合計点” を作らないことです。
| 下位尺度 | 項目数 | 計算できる最小回答数 | 実務メモ |
|---|---|---|---|
| Pain | 10 | 5 | 50 %以上回答なら観測項目の平均で計算する |
| Symptoms | 5 | 3 | 空欄が多い設問は説明文を標準化する |
| ADL | 17 | 9 | 待ち時間や訓練前後など回収導線を固定する |
| Sport/Rec | 4 | 2 | 術直後などで無効になっても他下位尺度は報告できる |
| QOL | 4 | 2 | 意思決定の節目で重点的に追うと運用しやすい |
短縮版の使い分け:原版 / HOOS-12 / HOOS, JR を混在させない
忙しい現場で迷いやすいのが短縮版です。ポイントは、同じ患者の経時比較では途中で原版と短縮版を混在させないことです。質問内容も算出法も少しずつ違うため、途中で切り替えると “変化” と “尺度差” が混ざります。
原版は 5 下位尺度を細かく見たいとき、 HOOS-12 は負担を軽くして Pain / Function / QOL を追いたいとき、 HOOS, JR は人工股関節置換の術前後で要点を追いたいときに向きます。
| 指標 | 向いている場面 | 強み | 注意点 |
|---|---|---|---|
| 原版 HOOS | 症状から QOL まで領域別に追いたい | 5 下位尺度の段差が見える | 回収と入力がやや重い |
| HOOS-12 | 短時間で追跡したい | 運用が軽く、経時で回しやすい | 原版ほど細かな領域差は見えにくい |
| HOOS, JR | THA の術前後で要点を追いたい | 置換術前後の追跡に向く | 専用のスコアリング手順で読む |
スコアの読み方:まず「どの下位尺度が動いたか」を見る
HOOS は「全体で何点」より、どの下位尺度が動いたかが臨床の意思決定に直結します。たとえば Pain だけが改善し ADL が残るなら、主戦場は動作の負荷調整や生活動作の再学習です。 Sport/Rec と QOL が残るなら、高負荷への戻し方や “できそう” の感覚づくりが鍵になります。
また、股関節 OA をより標準的に追いたい場面では WOMAC と接続しやすく、下肢全体の活動制限を横断してみたいなら LEFS が候補になります。股関節を深く追うなら HOOS、 OA の標準比較なら WOMAC、下肢横断なら LEFS、という役割分担にするとブレません。
| 下位尺度 | 点が低いときの臨床像(例) | よくある原因(例) | 次の一手(評価+介入+再評価) |
|---|---|---|---|
| Pain | 歩行や階段で痛みが先行し活動量が落ちる | 荷重回避、 ROM 制限、筋力低下、恐怖回避、炎症増悪 | 荷重量と課題を段階化し、再評価は歩行や階段を 1 指標に固定する |
| Symptoms | こわばりや引っかかり感で動き始めがつらい | 可動域低下、軟部組織の硬さ、活動後反応、動作のクセ | どの方向で詰まるかを特定し、再評価は起床後や活動後など条件を揃える |
| ADL | 靴下・靴、階段、立ち座りが詰まり “生活” が戻らない | 屈曲位での疼痛、外転筋弱化、動作戦略の未獲得、補助具不適合 | 困る動作を 1〜2 個に絞って再学習し、同じ動作で再評価する |
| Sport/Rec | 小走りや重作業で痛みや不安が出て戻れない | 筋力・耐容能不足、フォーム不安定、活動量急増、再受傷不安 | 高負荷へ戻す条件を作り、再評価は高負荷課題を 1 つだけ選ぶ |
| QOL | 点数は改善しても満足度が低く不安が残る | 目標のズレ、再発不安、活動の意味づけ不足、期待値の不一致 | 目標と優先順位を再定義し、“残った不安” を 1 行で追う |
他指標との組み合わせ: HOOS を “主観の軸” にする
PROM は 1 つに絞ったほうが回ります。 HOOS を主観の軸にするなら、客観は 1 つだけ足すのがおすすめです。歩行速度、 TUG 、階段、立ち上がりなど、患者さんの困りごとに直結する指標を 1 つ選ぶだけで、説明と介入が噛み合いやすくなります。
股関節では、画像や ROM だけでは説明しづらい “生活の困り” を HOOS で拾い、客観は「その困りに直結する 1 指標」に絞ると運用が続きやすくなります。関連:股関節の整形外科テスト一覧(客観評価の軸づくり)
| 項目 | 残す内容 | ねらい |
|---|---|---|
| 下位尺度 | Pain / Symptoms / ADL / Sport/Rec / QOL を別々に記載 | どこが残ったかを消さない |
| 条件固定 | 対象期間、回収方法、補助の有無 | 前回との比較事故を防ぐ |
| 客観 1 指標 | 歩行、 TUG 、階段、立ち上がりのどれか 1 つ | 主観と客観を 1 本でつなぐ |
| 次の一手 | 「残った下位尺度 → 仮説 → 次回の 1 手」を 1 行 | 点数で終わらせず介入へつなぐ |
現場の詰まりどころ: HOOS が回らない 3 つの原因
HOOS が続かない原因は、能力の問題ではなく「仕組み」の問題であることが多いです。詰まりどころは、だいたい 3 つに集約されます。①回収導線がない ②条件がブレる ③解釈が点数止まりで次の一手に変わらない、の 3 つです。
よくある失敗:点数が “使えないデータ” になるパターン
失敗で多いのは「前回と条件が違う」ことです。対象期間が変わる、記入者が変わる、聞き取りで誘導が入る――このズレがあると、スコア差が臨床の変化なのか条件差なのか分からなくなります。
次に多いのは「下位尺度をまとめてしまう」ことです。 HOOS の価値は分解にあります。 Pain は動いたのに ADL が動かない、 ADL は動いたのに Sport/Rec と QOL が残る――この段差が見えれば、次に触るべき場所が決まります。
| ミス | 何が起きる? | 対策(最小) | 記録ポイント |
|---|---|---|---|
| 対象期間が毎回違う | 点数差の意味が崩れる | 初回に対象期間を固定し、毎回同じ文言で確認 | 「対象期間=過去 1 週間」を固定文で残す |
| 回収導線がない | 空欄・欠測で計算できない | 待ち時間で回収、回収場所を固定 | 回収方法(本人記入 / 聞き取り)を明記 |
| 下位尺度をまとめる | どこが残ったか分からない | 下位尺度を横並びで記載する | 例:「 Pain 72 / ADL 65 / Sport 40 / QOL 45 」 |
| 点数で終わる | 介入と再評価が噛み合わない | 「段差→仮説→次回の 1 手」を 1 行で残す | 例:「 Pain 改善、 ADL 停滞→立ち上がり動作を再設計 」 |
回避の手順: 5 分でできる “回る運用” チェック
HOOS を回すコツは、点数計算の工夫より「回収→入力→共有」を 1 本の導線にすることです。まずは下のチェックを 5 分で整えるだけで、再評価が “続く” 形になります。
| 項目 | OK の条件 | NG のサイン | 最小の修正 |
|---|---|---|---|
| 回収の場所 | 毎回同じ場所・同じタイミング | 「時間がなくて次回に」になりがち | 待ち時間で回収する導線に固定 |
| 条件固定 | 対象期間・回収方法・補助の有無が固定 | 前回と比べづらい | 固定文をカルテに 1 回だけ作る |
| 記録の型 | 下位尺度を横並びで残す | 合計や一言で終わる | 下位尺度と客観 1 指標をセットで残す |
| 解釈の 1 行 | 段差→仮説→次の 1 手が書けている | 点数だけで終わる | 残った下位尺度を 1 つだけ選び理由を書く |
HOOS 記録シート PDF
原版 HOOS を現場で回しやすくするために、下位尺度の記録、条件固定、欠測チェック、再評価メモを 1 枚にまとめた A4 記録シートを用意しました。採点結果をカルテやカンファで共有しやすい形にしたいときに使いやすい構成です。
プレビューを開く
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. HOOS は「合計点」を作らず、下位尺度だけでいい?
A. はい。 HOOS は下位尺度ごとに読むほうが実務で使いやすいです。合計に丸めると「どこが残ったか」が消えるため、 Pain / Symptoms / ADL / Sport/Rec / QOL の段差を残す運用がおすすめです。
Q2. 欠測があるときはどう考えればよいですか?
A. まずは各下位尺度で必要回答数を満たしているかを確認します。 Pain 5 、 Symptoms 3 、 ADL 9 、 Sport/Rec 2 、 QOL 2 を下回る下位尺度は無理に算出せず、回収導線を整えるほうが安全です。
Q3. WOMAC と HOOS はどちらを使えばよいですか?
A. 股関節を領域別に深く追いたいなら HOOS、 OA をより標準的に追いたいなら WOMAC が整理しやすいです。施設内では 1 つに寄せて、同じ条件で回すことを優先します。
Q4. HOOS-12 / HOOS, JR はいつ使いますか?
A. 原版が重くて “続かない” ときに検討します。 HOOS-12 は負担を軽くして経時で回しやすく、 HOOS, JR は人工股関節置換の術前後で要点をシンプルに追うときに向きます。
Q5. 再評価の頻度はどれくらいが現実的ですか?
A. 外来なら 2〜4 週、入院なら 1〜2 週など、チームで回る頻度に合わせて固定するのがおすすめです。「次回の再評価日を先に決める」だけでも、 PROM は続きやすくなります。
次の一手
参考文献
- Nilsdotter AK, Lohmander LS, Klässbo M, Roos EM. Hip disability and osteoarthritis outcome score ( HOOS )–validity and responsiveness in total hip replacement. BMC Musculoskelet Disord. 2003;4:10. doi: 10.1186/1471-2474-4-10 / PubMed: 12777182
- Roos EM, Toksvig-Larsen S. KOOS and HOOS—validation and responsiveness in total joint replacement. Health Qual Life Outcomes. 2003;1:17. doi: 10.1186/1477-7525-1-17
- Satoh M, Masuhara K, Goldhahn S, Kawaguchi T. Cross-cultural adaptation and validation of the Japanese version of HOOS in hip OA. Osteoarthritis Cartilage. 2013;21(4):570-573. PubMed: 23376014
- HOOS User’s Guide. PDF
- HOOS-12 User Guide. PDF
- HOOS, JR Scoring Instructions. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



