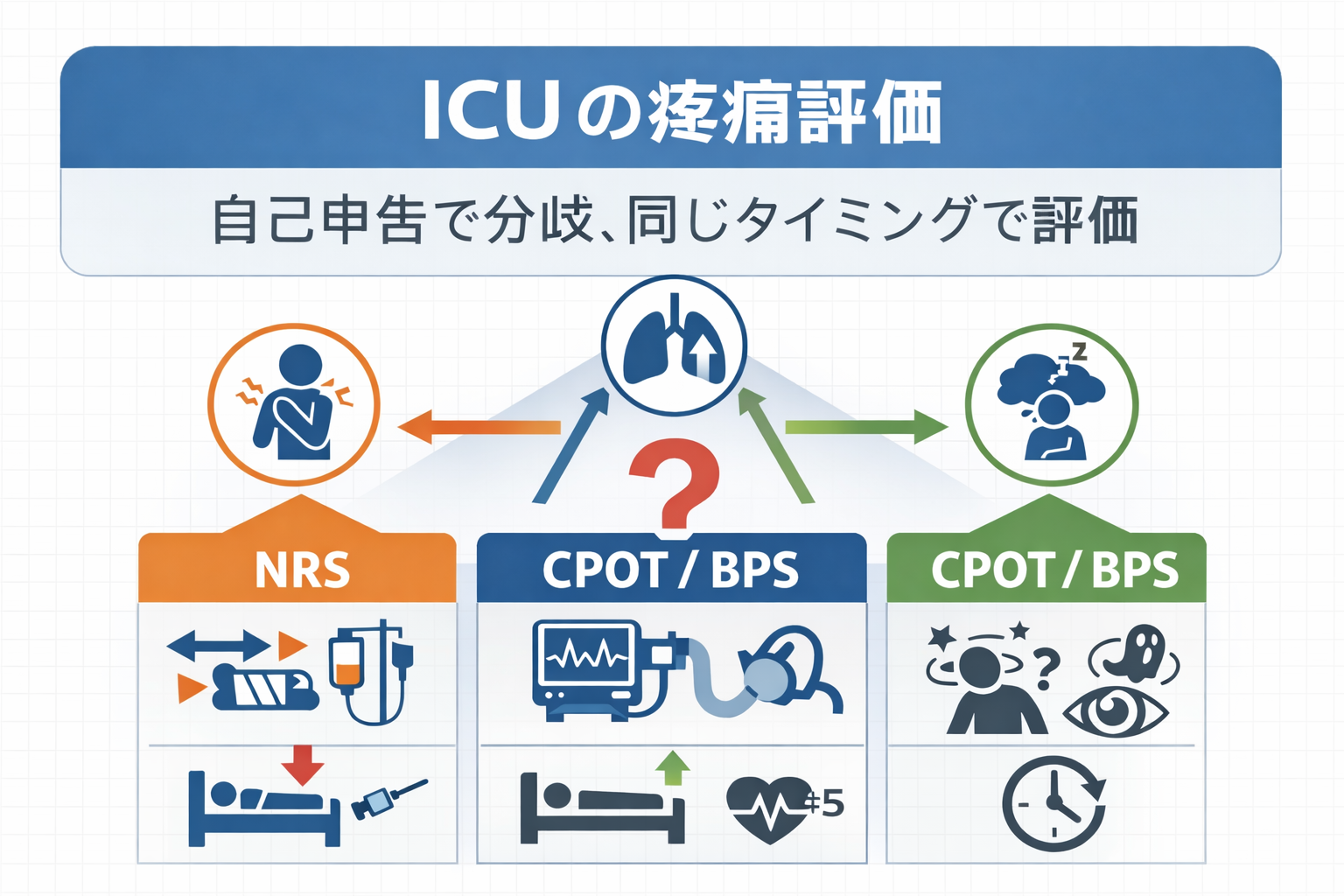
- ICU の疼痛評価は「自己申告できるか」で分岐し、同じタイミングで回すと迷いません
- 全体像|疼痛評価フロー( NRS → 行動尺度 → 再評価 )
- まず分岐|自己申告できるかを 30 秒で判断する
- タイミング固定がすべて|安静→刺激→介入後( 5 分後 )
- 記録の最小セット|点数より「条件」と「前後差」を残します
- 中断・調整の考え方|疼痛の反応に「呼吸循環」を足します
- 現場の詰まりどころ|「不穏」に見えるとき、先に揃える 3 点
- よくある失敗|疼痛を「不穏」「呼吸苦」と混同して、鎮静に寄せてしまう
- 導入の型|最短 2 週間で「回る運用」にする
- 子記事(各論)|尺度の運用はここで深掘りします
- よくある質問( FAQ )
- 次の一手
- 参考文献
- 著者情報
ICU の疼痛評価は「自己申告できるか」で分岐し、同じタイミングで回すと迷いません
ICU では疼痛が「不穏」「拒否動作」「同調不良」に見えやすく、評価が揃わないと鎮痛・鎮静・離床の判断がブレます。結論として、自己申告できるときは NRS 、できないときは行動尺度( CPOT / BPS )に分岐し、安静→刺激→介入後の同じタイミングで繰り返すと、チームの共通言語になります。
本記事は「親(まとめ)」として、分岐の判断/測定タイミング固定/記録の最小セット/中断・調整の考え方/よくある失敗を 1 ページに整理します。尺度の細部は子記事で深掘りします。
全体像|疼痛評価フロー( NRS → 行動尺度 → 再評価 )
親記事で最優先は「誰が見ても同じ分岐」になることです。スケール名より、分岐・タイミング・記録の 3 点を固定します。
運用が揃うと、点数の大小よりも「刺激で上がる/介入で下がる」が見えるため、鎮痛の相談や離床の可否判断が速くなります。
| ステップ | 判断 | 評価 | 次にやること | 記録の要点 |
|---|---|---|---|---|
| 1 | 自己申告できる | NRS | 安静→刺激→介入後で再評価 | 数値より「前後差」 |
| 2 | 自己申告が難しい | 行動尺度( CPOT / BPS ) | 同じ条件・同じタイミングで繰り返す | 点数+条件(鎮静/呼吸) |
| 3 | 反応が乏しい(深鎮静など) | 行動尺度は過小評価に注意 | 安全側に負荷調整し、条件を併記 | RASS・同調・呼吸循環の変化 |
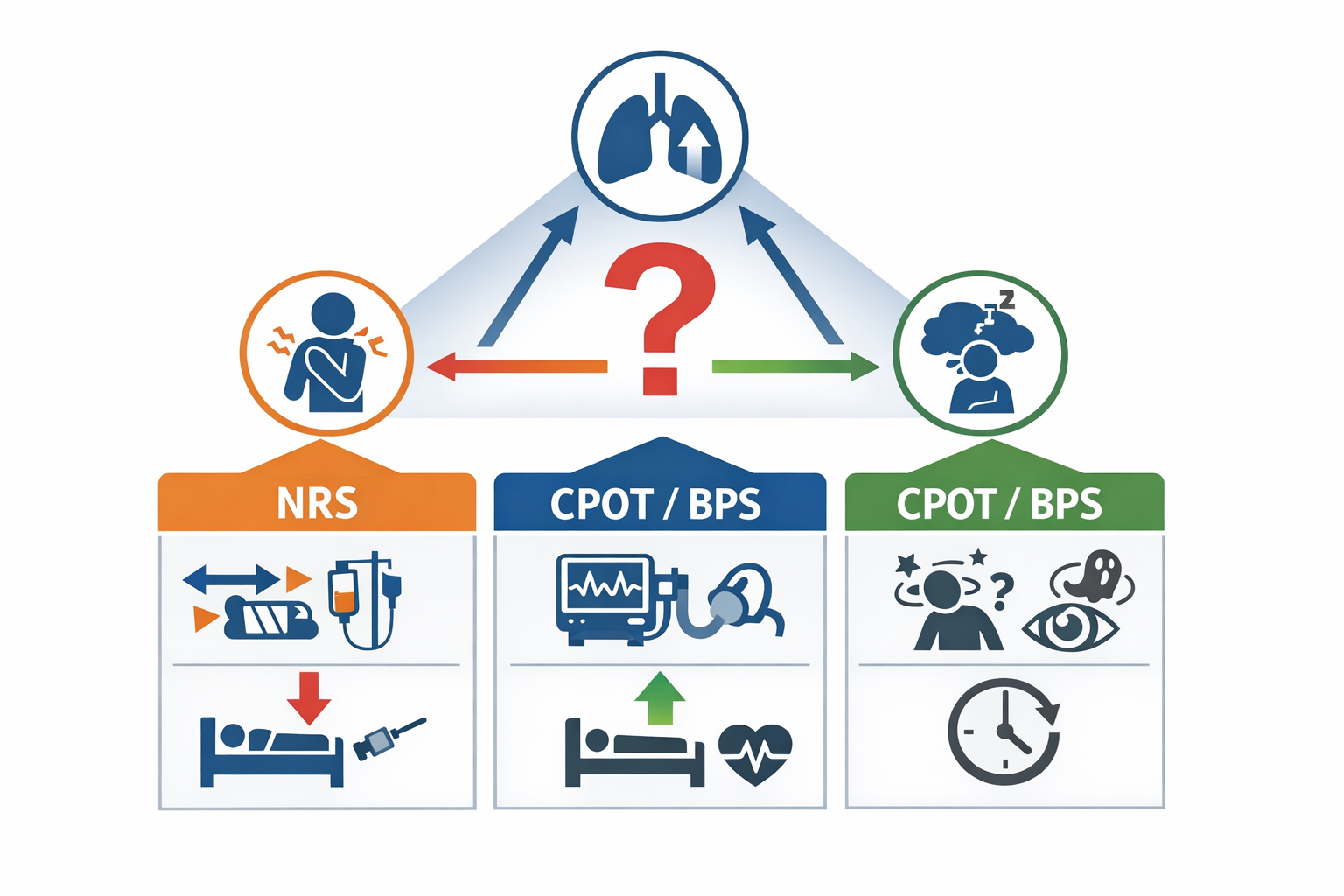
まず分岐|自己申告できるかを 30 秒で判断する
「 NRS を取るべきか」よりも、自己申告が成立しているかが先です。結論として、短い問いかけで一貫した返答が得られるなら NRS 、難しければ行動尺度に寄せるとブレません。
反応があっても自己申告が曖昧な中間ゾーンでは、無理に数値を取らず、行動尺度で“同じ条件の反応”を追うほうが、鎮痛・負荷調整に使える情報になります。
| チェック | OK の目安 | NG の目安 | 次の一手 |
|---|---|---|---|
| 返答の一貫性 | 同じ質問で一貫 | 揺れる/保てない | 行動尺度へ |
| 注意の持続 | 数十秒保てる | すぐ逸れる | 行動尺度+条件併記 |
| コミュニケーション | Yes/No が成立 | 意思疎通が困難 | 行動尺度へ |
タイミング固定がすべて|安静→刺激→介入後( 5 分後 )
点数だけを並べても改善に繋がりません。最初に決めるのは「いつ測るか」です。おすすめは 安静→刺激→介入後(例: 5 分後 )の 3 点セットです。
この 3 点が揃うと、「刺激で上がる」「介入で下がる」が見えるため、鎮痛の相談・負荷調整・離床の継続判断が速くなります。
| 時点 | 目的 | よくあるズレ | 揃えるコツ |
|---|---|---|---|
| 安静 | 比較の基準値を作る | 直前のケア/吸引直後で上振れ | 「何もしていない時間」を短くでも確保 |
| 刺激中 | 上がる刺激(トリガー)を特定 | 刺激が曖昧で再現できない | 体位変換・ ROM ・離床移行など“刺激名”を固定 |
| 介入後( 5 分後 ) | 介入で下がるか(回復)を見る | 再評価が抜けて点数だけ残る | 再評価時刻を最初に決めてから介入する |
記録の最小セット|点数より「条件」と「前後差」を残します
疼痛評価は、数値や点数よりも 条件が重要です。最低限、次の 5 点を揃えるとチームで再現できます。
特に、行動反応は「疼痛」「呼吸苦」「恐怖」「せん妄」が混ざるため、点数だけだと解釈が割れます。刺激(何で上がったか)/介入(何で下がったか)をセットで残してください。
| 項目 | 書く内容 | 例 |
|---|---|---|
| 時点 | 安静/刺激中/介入後 | 安静→体位変換中→ 5 分後 |
| 評価 | NRS または行動尺度 | NRS __ / BPS __ |
| 刺激 | 何で上がったか | 吸引、 ROM 、端座位移行 |
| 介入 | 何で下げたか | 鎮痛、環境調整、休息 |
| 条件 | 鎮静/呼吸/循環の要点 | RASS __ /同調 __ / SpO2 __ |
| 時点 | 評価( NRS / 行動尺度 ) | 刺激・介入 | 条件(鎮静/呼吸) | 判断 |
|---|---|---|---|---|
| 安静 | __ | 介入前 | RASS __ /同調 __ / SpO2 __ | 観察継続 |
| 刺激中 | __ | 体位変換/吸引/ ROM など | 努力呼吸 __ /表情 __ | 刺激調整/鎮痛相談 |
| 5 分後 | __ | 鎮痛/環境調整/休息 | 落ち着き __ /同調 __ | 継続 or 中断 |
中断・調整の考え方|疼痛の反応に「呼吸循環」を足します
行動尺度は不穏や呼吸苦と混ざりやすいので、疼痛の反応だけで決めず、呼吸・循環の変化とセットで判断します。ここを揃えると安全性が上がります。
「点数が上がった」よりも、「上がった刺激」「下げた介入」「下がり切らない条件」を書くほうが、次の 1 手が決まります。
| 状況 | サイン | まずやる調整 | 記録ポイント |
|---|---|---|---|
| 刺激で上昇し、介入後も下がらない | 前後差が残る | 刺激量を下げる/順序変更/休息/鎮痛相談 | 「何で上がったか」「何で下がらないか」 |
| 呼吸の負担が増える | 努力呼吸、同調不良、 SpO2 低下 | 体位調整/負荷を下げる/呼吸介助 | 同調・努力呼吸の所見 |
| 循環の変化が大きい | 頻脈、血圧変動が増える | 負荷を下げる/休息/共有 | 変化量(前後差)で書く |
現場の詰まりどころ|「不穏」に見えるとき、先に揃える 3 点
ICU で詰まりやすいのは、疼痛そのものより「疼痛・呼吸苦・せん妄(不穏)」が混ざって、対応が鎮静に寄ってしまうことです。結論として、まず ①分岐(自己申告の可否)②タイミング(安静/刺激/介入後)③条件(鎮静/呼吸)の 3 点を揃えると、解釈が割れにくくなります。
特に 鎮静深度( RASS )と、せん妄評価が混ざっていると「痛みの反応」が読みにくくなります。混同しやすい場面は、関連の総論( ICU の鎮静・せん妄評価 )で“評価の順番”を先に固定すると、チームの会話が揃います。
| 見え方(よくある場面) | 痛みが主因のヒント | 呼吸苦が主因のヒント | せん妄(不穏)が主因のヒント | まずやる 1 手(評価→対応) | 記録の要点(最小) |
|---|---|---|---|---|---|
| 体位変換/ ROM /離床移行で荒れる | 刺激(接触・牽引)に合わせて表情・防御が増える/介入後に下がる | 動作で努力呼吸が目立つ/ SpO2 低下や同調不良が先に出る | 刺激と無関係に落ち着きがなく注意が保てない | 安静→刺激→介入後で点数化( NRS or CPOT/BPS )→刺激量/順序を調整 | 刺激名/介入(鎮痛・体位・休息)/前後差/ RASS・同調 |
| 人工呼吸器との同調不良・拒否動作 | 吸引やチューブ接触で反応が強い/鎮痛後に同調が改善 | 換気負荷が高い(努力呼吸、呼吸数増加)/体位や設定調整で改善 | 見当識低下・幻覚様・日内変動/評価者が変わっても一貫して不穏 | 呼吸状態(同調・努力呼吸)を先に確認→必要なら疼痛を行動尺度で再評価 | 同調(良/不良)/努力呼吸/ SpO2 / RASS /刺激と反応 |
| 点数が高いのに原因がはっきりしない | 特定の刺激で上がる(吸引・創部・ドレーン) | 体位で変わる(仰臥位で悪化など)/呼吸介助で軽くなる | 会話が成り立たない/注意が続かない/見当識が保てない | 「刺激」を特定→刺激を減らしながら再評価(同条件で比較) | 何で上がったか/何で下がったか/条件(鎮静・呼吸) |
| 深鎮静で反応が乏しい | 行動尺度は過小評価になりやすい(痛みがゼロとは限らない) | 呼吸循環の変化が手がかり(頻脈・血圧変動・同調) | せん妄評価そのものが困難(深鎮静) | 安全側に負荷を下げる→条件を併記して経時比較(刺激で“上げて”確認しない) | RASS /循環変化(前後差)/同調/評価不能の理由 |
- ページ内で先に確認:よくある失敗(混同パターン)
- 回避の手順:導入の型( 2 週間で回す)
よくある失敗|疼痛を「不穏」「呼吸苦」と混同して、鎮静に寄せてしまう
疼痛の表出は不穏と混ざります。行動反応が強いとき、最初にやりたいのは鎮静追加ではなく、疼痛・呼吸苦・恐怖のどれが主因かを切り分けることです。特に同調不良が強い場面では、換気・体位・分泌物などの要因が混ざりやすいです。
点数よりも、刺激(何で上がったか)/介入(何で下がったか)を残すと、次の介入が改善しやすくなります。
導入の型|最短 2 週間で「回る運用」にする
親記事のゴールは、現場で回る運用です。結論として、測定タイミング固定+記録テンプレ+共有の場をセットにすると早いです。
最初から完璧にせず、まず「同じ条件で比較できる」状態を作ると、鎮痛・離床の議論が前に進みます。
- 1 週目:安静→刺激→介入後の 3 点セットを決める(誰がいつ測るか)
- 2 週目:記録テンプレを揃え、申し送りで「刺激と介入」を共有する
子記事(各論)|尺度の運用はここで深掘りします
- CPOT の運用と記録:CPOT の評価と記録
- BPS の運用と記録:BPS の評価と記録
- 比較記事(必要な人だけ):CPOT と BPS の違い【比較】
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 点数が高いとき、リハは中止でよいですか?
点数だけで中止を決めると過剰中止になりやすいです。刺激量や順序を調整し、休息や鎮痛後に再評価します。呼吸・循環の変化も合わせて判断し、前後差で記録するとチームで共有できます。
Q2. 深鎮静で反応が乏しい場合はどうしますか?
行動尺度は過小評価になりやすいので、鎮静深度や呼吸循環の条件を併記し、安全側に負荷を調整します。刺激量を上げて評価するより、体位調整や負荷低下を優先します。
Q3. 抜管後は行動尺度を続けますか?
自己申告が可能なら、原則は NRS など自己申告の尺度へ移行します。移行が不安定な期間は、短時間だけ行動尺度を補助として併記すると共有がスムーズです。
Q4. 記録で一番大事なのは何ですか?
点数そのものより、「刺激(何で上がったか)」と「介入(何で下がったか)」を残すことです。安静→刺激→介入後の 3 点セットで前後差を示すと、改善に繋がります。
次の一手
参考文献
- Devlin JW, Skrobik Y, Gélinas C, et al. Clinical Practice Guidelines for the Prevention and Management of Pain, Agitation/Sedation, Delirium, Immobility, and Sleep Disruption in Adult Patients in the ICU. Crit Care Med. 2018;46(9):e825-e873. DOI: 10.1097/CCM.0000000000003299.
- Payen JF, Bru O, Bosson JL, et al. Assessing pain in critically ill sedated patients by using a behavioral pain scale. Crit Care Med. 2001;29(12):2258-2263. DOI: 10.1097/00003246-200112000-00004.
- Gélinas C, Fillion L, Puntillo KA, et al. Validation of the Critical-Care Pain Observation Tool in adult patients. Am J Crit Care. 2006;15(4):420-427. PubMed: 16823020.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下