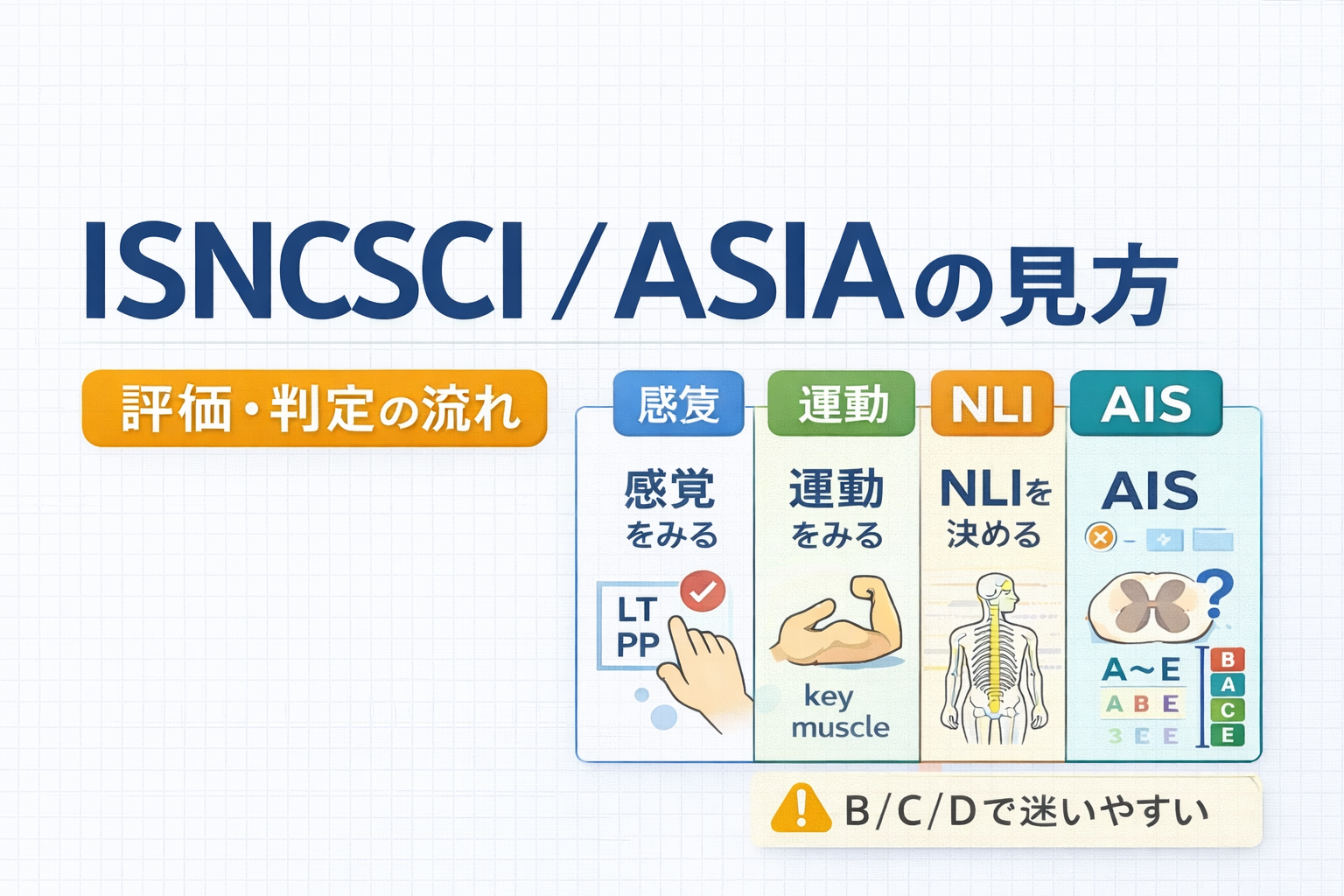
ISNCSCI / ASIA は脊髄損傷の神経学的評価をそろえる指標です
脊髄損傷の評価で「 ASIA を取っておいて」と言われても、実際には感覚、運動、 NLI 、 AIS がどうつながるのかで止まりやすいです。結論からいうと、 ISNCSCI / ASIA は脊髄損傷の神経学的レベルと重症度を共通言語でそろえるための評価です。点数を埋めること自体が目的ではなく、感覚と運動の残存を整理し、完全 / 不全や今後の共有の土台をそろえることに意味があります。
一方で、日常生活の自立度をみる尺度とは役割が違います。 ISNCSCI / ASIA が神経学的分類をそろえる評価なら、生活機能の困りごとや介助量の変化は SCIM の記事 のような機能評価で追う方が整理しやすくなります。本記事では、公式 worksheet の全文をなぞるのではなく、「どの順で見て、どこで迷いやすいか」に絞って実務向けに整理します。
まず全体像:感覚・運動・ NLI ・ AIS の関係
ISNCSCI / ASIA を難しく感じる理由は、 1 枚の sheet に情報が多いからです。ですが、読む順番はシンプルです。まず感覚を左右で確認し、次に主要筋の運動をみて、その結果から左右の感覚レベルと運動レベルを決め、最後に NLI と AIS を判断します。
ここで大切なのは、 score を全部足してから判定するわけではないことです。臨床では、合計点だけを見ても「どこが保たれ、どこから落ちるか」は分かりません。まずは “ 最後に正常だった高さ ” と “ 仙髄機能が残っているか ” を追う発想で読むと、 sheet 全体がかなり見やすくなります。
| 項目 | 何を見るか | 何が決まるか | 実務での意味 |
|---|---|---|---|
| 感覚評価 | 左右の触覚とピンプリック | 左右の感覚レベル | どこまで感覚が保たれているかをそろえます |
| 運動評価 | 主要筋の筋力 | 左右の運動レベル | 主要筋の残存を高さで整理します |
| 仙髄機能 | S4-5 感覚、 DAP 、 VAC | 完全 / 不全の判断材料 | AIS A か B〜D かの入口になります |
| NLI | 感覚・運動レベルを統合 | 神経学的損傷レベル | チーム内で損傷高位を共有できます |
| AIS | 仙髄機能と下位の運動残存 | A〜E | 完全 / 不全と重症度の大枠をそろえます |
評価の順番:感覚 → 運動 → NLI → AIS 判定
現場で止まりにくい順番は、感覚 → 運動 → NLI → AIS です。先に AIS を考え始めると、 B と C 、 C と D で混乱しやすくなります。まずは左右の感覚レベルと運動レベルを確定し、そのあとで sacral sparing をみて完全 / 不全を分ける流れにすると、判定がぶれにくくなります。
また、 2019 revision 以降は、非 SCI 要因が検査結果に影響する場合の `*` の扱いと、 ZPP の整理が以前より明確になりました。最初から完璧に分類しようとするより、検査値を記録する段階と分類を考える段階を分けておく方が安全です。
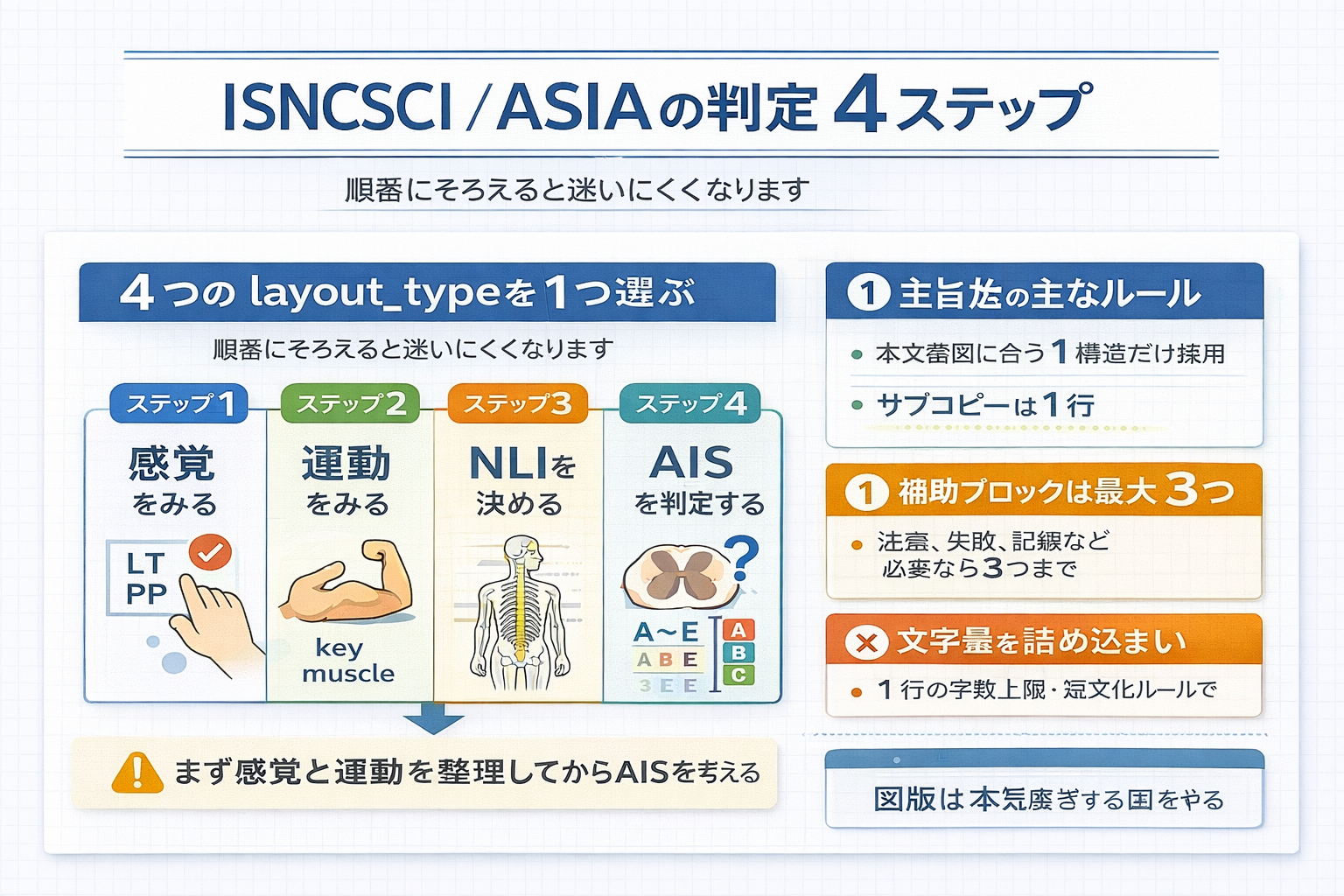
| 順番 | 見る項目 | チェックポイント | よくある詰まりどころ |
|---|---|---|---|
| 1 | 感覚 | 左右の LT / PP を確認する | 左右差を飛ばして合計だけ見てしまう |
| 2 | 運動 | 主要筋の筋力をそろえる | key muscle と非主要筋を混同する |
| 3 | NLI | 左右の感覚・運動レベルを統合する | 左右別の情報を 1 つにまとめる所で止まる |
| 4 | AIS | S4-5 感覚、 DAP 、 VAC 、 3 レベル超下位の運動残存をみる | B / C / D の境目が分からなくなる |
感覚レベルの見方
感覚では、左右別に触覚( LT )とピンプリック( PP )を確認し、その高さで両方が正常に保たれている最後のレベルを見ていきます。ここで大切なのは、片側だけ正常でも両側同じとは扱わないことです。 sheet を埋めるときも、右と左を別々に考える前提を崩さない方が後の分類で混乱しません。
また、感覚は「何となく反応がある」で進めず、毎回条件をそろえることが大切です。覚醒、注意、痛み、不安、体位で反応はぶれます。再評価で比較したいなら、刺激の入れ方や説明の仕方をできるだけそろえ、コメント欄に条件差を残す運用が実務的です。
| 見るところ | 押さえる点 | 記録のコツ |
|---|---|---|
| 左右差 | 右と左を別に判断する | 片側だけ良い所見をまとめない |
| LT / PP | 触覚とピンプリックの両方をみる | どちらが落ちたかを残す |
| 条件統一 | 覚醒・体位・説明をそろえる | 再評価時の比較条件を残す |
運動レベルの見方
運動では、主要筋の筋力を左右別にみます。ここで初学者がつまずきやすいのは、主要筋をみる場面と非主要筋が分類に関わる例外場面を混同することです。普段の読み方としては、まず主要筋で運動レベルを整理し、例外的に AIS 判定や ZPP を考えるときに非主要筋の情報が関わる、と分けておくと分かりやすくなります。
また、数値だけで判断しようとすると、痛みや整形外科的制限、末梢神経障害などの非 SCI 要因を拾いにくくなります。 2019 revision では、こうした非 SCI 要因がある場合に `*` を付けて扱う考え方が整理されました。つまり、「本来の脊髄損傷だけの所見ではない」と分かった時点で、コメント欄の質がかなり重要になります。
| ポイント | 実務での見方 | よくある失敗 |
|---|---|---|
| 主要筋 | まずは key muscle で左右別に整理する | 細かな随意運動を全部同列に扱う |
| 非 SCI 要因 | 痛み、拘縮、骨折、末梢神経障害を意識する | 脊髄損傷由来と決め打ちする |
| コメント欄 | 検査条件と解釈理由を残す | score だけ書いて根拠を残さない |
NLI の決め方
NLI は、右左の感覚レベルと運動レベルを統合して決める神経学的損傷レベルです。ここで大切なのは、「最も悪いところ」だけを見るのではなく、感覚と運動の両方をそろえて読むことです。 sheet 上では 1 つのマスにまとまりますが、頭の中では左右の情報を順に整理してから最後に統合する方が、判定ミスを減らしやすくなります。
また、 NLI は生活機能の重症度をそのまま表すものではありません。同じ高位でも ADL の困りごとは幅があります。だからこそ、神経学的分類としての NLI と、食事・更衣・移乗などの機能面は別軸で見る必要があります。ここを切り分けておくと、カンファレンスで「神経学的にはこう、生活機能ではこう」と整理して話しやすくなります。
AIS A〜E の見方
AIS は、単なる重症度ラベルではなく、 sacral sparing があるか、 motor incomplete か、筋力 3 以上がどれくらい残るか をまとめた分類です。公式日本語 worksheet では、 AIS A は S4-5 に感覚または運動機能が残らない状態、 AIS B は仙髄感覚を含む感覚不全、 AIS C / D は運動不全で、 C と D は NLI より下位の主要筋のうち grade 3 以上が半分未満か半分以上かで分かれます。 AIS E は検査した感覚・運動が正常で、以前に欠陥があった場合に付く扱いです。
実際に迷いやすいのは、 B と C 、 C と D です。まずは VAC の有無、 S4-5 感覚や DAP の有無を確認し、そのうえで NLI より下位の主要筋を数えていく流れにすると整理しやすくなります。最初から「この人は C っぽい」と印象で入るより、条件を 1 つずつ確認した方が誤りを減らせます。
| AIS | 大まかな意味 | 押さえる点 |
|---|---|---|
| A | 完全麻痺 | S4-5 に感覚も運動も残らない |
| B | 感覚不全 | 仙髄感覚はあるが、運動不全の条件は満たさない |
| C | 運動不全 | NLI より下位の主要筋で grade 3 以上が半分未満 |
| D | 運動不全 | NLI より下位の主要筋で grade 3 以上が半分以上 |
| E | 正常 | 検査した感覚・運動が正常で、以前に欠陥があった場合 |
現場の詰まりどころ: B / C / D と `*`・ NT で止まりやすいです
いちばん多い詰まりどころは、 AIS を先に決めようとして感覚・運動レベルの整理が曖昧になることです。特に AIS B と C は、 sacral sparing があるだけでは分けきれません。「体のいずれかの側面で運動レベルより 3 レベルを超えて低い運動機能が残るか」を落ち着いて確認する必要があります。
もう 1 つは、 `NT` や `*` の扱いです。検査不能をそのまま無視すると、 sum score や分類解釈がぶれます。 2019 revision では、非 SCI 要因がある score は `*` で示し、分類結果も臨床判断の影響を受けるなら `*` を付けて明示する考え方が整理されました。つまり、迷ったときほどコメント欄を使うことが大切です。
| 場面 | OK | NG | 理由 |
|---|---|---|---|
| AIS 判定 | 感覚・運動・仙髄機能を順に確認する | 最初の印象で C / D を決める | 途中の条件を飛ばすと判定を誤りやすいです |
| 非 SCI 要因 | 痛み、骨折、末梢神経障害をコメントに残す | すべて SCI 由来とみなす | `*` の考え方が活きません |
| 再評価 | 体位、覚醒、説明をそろえる | 条件差を記録しない | 前回との差が比較しにくくなります |
| チーム共有 | NLI と AIS を分けて伝える | 「 ASIA C でした」で終える | 機能面とのつながりが見えにくくなります |
記録の残し方
カルテでは、 score を写すことよりも、検査条件と解釈に影響する要素を残すことが重要です。特に脊髄損傷では、疼痛、整形外科的制限、疲労、覚醒、拒否、理解の揺れが結果に影響しやすくなります。数値だけでは後から再現しにくいため、「なぜその値になったか」を短く残す運用が安全です。
また、再評価で役立つのは、前回と同条件でできたかどうかです。回復を見たいのに検査条件が変わっていると、純粋な変化か判断しにくくなります。 sheet とカルテの役割を分けて、 sheet は標準記録、カルテは条件と臨床解釈、という使い分けが回しやすいです。
| 場面 | 記載例 | 補足ポイント |
|---|---|---|
| 初回評価 | 仰臥位にて ISNCSCI 実施。感覚・運動を左右別に確認し、神経学的分類を記録した。 | まず条件を残します |
| 非 SCI 要因あり | 右下肢疼痛のため一部筋力評価に解釈上の制限あり。非 SCI 要因を考慮してコメント欄へ追記した。 | `*` を使う前提が共有しやすくなります |
| 再評価 | 前回と同条件で再評価。覚醒良好で指示理解安定。前回より感覚反応の再現性が高い。 | 比較条件を残します |
| チーム共有 | 神経学的分類は ISNCSCI / ASIA で整理し、 ADL は別途 SCIM で追跡予定。 | 神経学と機能を分けて伝えられます |
SCIM とどう使い分けるか
ISNCSCI / ASIA は、脊髄損傷の高さと重症度を神経学的にそろえる評価です。一方で、食事、更衣、呼吸・排泄管理、移動のような日常生活機能までは直接表しません。ここを混同すると、「 AIS が同じなのに ADL が違う」ことが説明しにくくなります。
だから実務では、神経学的分類は ISNCSCI / ASIA、生活機能は SCIM と分けて運用するのが分かりやすいです。損傷の説明、予後の共有、研究の共通言語は ISNCSCI / ASIA 、病棟や退院支援での介助量・自立度の追跡は SCIM 、という役割分担にすると、カンファレンスで話が整理しやすくなります。
| 評価 | 主に見るもの | 向いている場面 |
|---|---|---|
| ISNCSCI / ASIA | 神経学的レベル、完全 / 不全、 AIS | 初期評価、分類、共通言語づくり |
| SCIM | 食事、更衣、排泄、移動などの生活機能 | 病棟経過、介助量、退院支援、機能追跡 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
ISNCSCI と ASIA は同じ意味ですか?
臨床では「 ASIA 」と呼ばれることが多いですが、正確には ISNCSCI は脊髄損傷の神経学的分類の国際基準の名称で、 AIS はその中の impairment scale を指します。会話ではまとめて「 ASIA 評価 」と呼ばれていても、記事や記録では区別しておく方が整理しやすいです。
AIS B と C は何が違いますか?
大きな違いは、 sacral sparing があるだけでなく、 motor incomplete の条件を満たすかどうかです。 VAC の有無、または仙髄感覚の残存に加えて、運動レベルより 3 レベルを超えて低いところに運動機能が残るかを確認します。
AIS C と D はどう分けますか?
NLI より下位の主要筋を数え、そのうち grade 3 以上の筋が半分未満なら C 、半分以上なら D です。最初から印象で分けるより、対象筋を落ち着いて数える方が安全です。
`*` や NT があるときはどう考えますか?
まず実際の検査結果を記録し、非 SCI 要因が影響する場合は `*` を付けてコメント欄へ理由と解釈を書きます。検査不能がある場合は、 sum score や一部分類変数が決められず ND 扱いになることがあります。迷ったときほどコメント欄の質が大切です。
次の一手
脊髄損傷の評価は、神経学的分類と生活機能を分けて考えると整理しやすくなります。
参考文献
- American Spinal Injury Association. International Standards for Neurological Classification of SCI ( ISNCSCI ) Worksheet. 公式ページ
- American Spinal Injury Association. Japanese ISNCSCI Worksheet. 日本語版 PDF
- ASIA and ISCoS International Standards Committee. The 2019 revision of the International Standards for Neurological Classification of Spinal Cord Injury ( ISNCSCI )—What’s new? Spinal Cord. 2019;57:815-817. doi:10.1038/s41393-019-0350-9
- Itzkovich M, et al. The Spinal Cord Independence Measure ( SCIM ) version III: reliability and validity in a multi-center international study. Disabil Rehabil. 2007;29(24):1926-1933. PubMed
- SCIRE Professional. Spinal Cord Independence Measure ( SCIM ). SCIRE 解説
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下