ONS は食事だけで足りない差分を補う手段です
ONS( Oral Nutritional Supplements:経口栄養補助食品)は、食事だけでエネルギーやたんぱく質が不足する場合に、通常食・補食・食事環境調整と組み合わせて使う栄養補助の手段です。PT / OT / ST が製品や量を単独で決めるものではなく、食事摂取量、疲労、嚥下・口腔状態、活動量、体重変化を整理し、管理栄養士や医師へ相談するための情報をそろえることが重要です。
この記事では、ONS を「出すか・出さないか」ではなく、「どの場面で相談するか」「どのタイミングで入りやすいか」「リハ前後で何を観察するか」「出して終わりにしない再評価」を中心に整理します。食事摂取量が伸びない患者に対して、現場でそのまま使える記録・相談の型を作ることが目的です。
ONS は oral nutrition support の一部です
ONS は、経口摂取が可能な患者に対して、食事だけでは不足する栄養を補うために使われます。NICE の栄養サポートでは、経口栄養サポートには食事・水分の強化、間食、経口栄養補助食品などが含まれます。つまり、ONS は「食事の代わり」ではなく、食事調整や補食で届かない差分を補う選択肢の 1 つです。
リハ場面では、ONS を飲んだかどうかだけでなく、食事摂取量、食後疲労、リハ後の消耗、体重変動、浮腫、排便、血糖管理、嚥下・口腔機能などを合わせて見ます。特に、糖尿病、腎疾患、心不全、嚥下障害、食物アレルギー、リフィーディングリスクがある場合は、自己判断で進めず、必ず医師・管理栄養士・看護師と共有します。
ONS を相談しやすい場面
ONS を考える入口は、「食べていない」だけではありません。食事は提供されていても、主食・主菜が残る、食後半に疲れる、リハ後に食事が進まない、食形態の制限で量が入りにくい、疼痛や息切れで食事時間が短い、といった場面では、栄養目標に届いていない可能性があります。
まずは、食事摂取量の評価で、摂取率と食べられない理由を分けます。そのうえで、通常食の調整、補食、食事環境の調整、ONS の必要性を多職種で検討します。PT / OT / ST は、リハ中の疲労や活動量の変化を把握しやすいため、栄養相談の起点になりやすい職種です。
| 観察ポイント | 現場で見える例 | 相談につなげる視点 | 記録例 |
|---|---|---|---|
| 食事摂取量低下 | 主食・主菜が半量以下の日が続く | 必要量との差分を確認する | 昼食は主食 5 割、主菜 3 割。疲労の訴えあり。 |
| 食後半の疲労 | 食事開始 10〜15 分以降に手が止まる | 少量高栄養・タイミング変更を相談する | 食事後半で摂取ペース低下。食後に臥床希望あり。 |
| リハ後の消耗 | 歩行練習後に食事量が落ちる | リハ時間と補食タイミングを調整する | 午前リハ後の昼食摂取量が低下。運動後疲労が強い。 |
| 嚥下・口腔の問題 | 食形態制限で摂取量が増えない | ST・管理栄養士と形態や補助食品を確認する | 嚥下調整食で主菜摂取が少ない。食事時間延長あり。 |
| 疼痛・息切れ | 食事姿勢保持や咀嚼で疲れる | 食事姿勢・休息・少量高栄養を検討する | 座位保持は可能だが食事中に息切れあり。 |
ONS のタイミングは食事量・疲労・リハ時間で考えます
ONS のタイミングは、単純に「食後に飲む」と決めるよりも、食事量、リハ時間、疲労、睡眠、血糖、服薬、排便、嚥下状態に合わせて検討します。食前に入れると食事量が減る人もいれば、食後では満腹で飲めない人もいます。間食、リハ後、就寝前など、患者ごとに入りやすい時間を探す視点が必要です。
PT / OT / ST が見るべき点は、ONS の種類や処方ではなく、「どの時間なら摂取しやすいか」「飲んだ後に食事量が落ちていないか」「リハの疲労や活動量に影響していないか」です。特に糖尿病や嚥下障害がある場合は、タイミングや形態の判断を自己完結せず、多職種で確認します。
| タイミング | 向きやすい場面 | 注意点 | 観察ポイント |
|---|---|---|---|
| 食後 | 食事はある程度入るが不足が残る | 満腹で飲めないことがある | 食事量が減っていないか |
| 間食 | 食事 1 回量が少ない | 食事直前に近すぎると食事量が落ちる | 次の食事摂取量 |
| リハ前 | 空腹感や疲労が強い | 胃部不快感や血糖変動に注意 | 運動中の気分不快・倦怠感 |
| リハ後 | 運動後の消耗が強い | 疲労で飲めない場合がある | 摂取可否と食事への影響 |
| 就寝前 | 日中の摂取機会が少ない | 逆流・排尿・睡眠への影響を確認 | 睡眠、排尿、胃部不快感 |
PT / OT / ST が記録したい観察ポイント
ONS に関する記録は、「飲めた」「飲めない」だけでは不十分です。どの食事が少ないのか、どの時間なら入りやすいのか、飲めない理由は味・量・疲労・嚥下・腹部症状・眠気・疼痛のどれか、リハ後に食事量が落ちていないかを分けて記録します。
また、ONS の効果を体重だけで判断しないことも重要です。体重は浮腫や脱水の影響を受けます。摂取量、食事時間、活動量、疲労、筋力、歩行距離、ADL、排便、浮腫、血糖などを合わせて確認し、必要に応じて管理栄養士・看護師・医師と再評価します。
| 項目 | 記録したい内容 | 記録例 |
|---|---|---|
| 摂取量 | 主食・主菜・副菜・水分の摂取率 | 朝食は主食 4 割、主菜 3 割。水分 150 mL 程度。 |
| 食べられない理由 | 疲労、疼痛、眠気、嚥下、口腔、息切れなど | 食後半に疲労が強く、主菜摂取が進まない。 |
| リハとの関係 | リハ前後で食事量や疲労が変わるか | 午前リハ後は昼食摂取量が低下しやすい。 |
| 飲みやすい時間 | 食後、間食、リハ後などの入りやすさ | 午後の間食時間は摂取可能。食後は満腹感あり。 |
| 再評価 | 体重、摂取量、疲労、活動量、浮腫、排便 | 摂取量は増加傾向だが下腿浮腫あり。体重評価は慎重に行う。 |
現場の詰まりどころは「飲ませること」が目的になる点です
ONS でよく起こる詰まりどころは、ONS を飲ませること自体が目的になり、食事量や活動量の再評価が抜けることです。ONS は栄養目標に近づけるための手段であり、食事量がさらに減る、飲み残しが続く、リハ後に疲れて飲めない、腹部症状で中断される、といった状況では調整が必要です。
もう 1 つの詰まりどころは、PT / OT / ST 側の情報が管理栄養士へ十分に届かないことです。リハ中の疲労、歩行量、食事姿勢、上肢操作、食事後半のペース低下、昼食前後の活動量などは、リハ職だから拾いやすい情報です。これらを短く記録して共有するだけでも、ONS のタイミング調整や補食設計につながります。
| よくある失敗 | 起こりやすい問題 | 修正ポイント |
|---|---|---|
| 食前に入れて食事量が落ちる | 主食・主菜の摂取がさらに減る | 食後・間食・リハ後など別時間を相談する |
| 飲み残しだけを記録する | 飲めない理由が分からない | 味、量、疲労、眠気、嚥下、腹部症状を分ける |
| 体重だけで効果判定する | 浮腫・脱水の影響を見落とす | 摂取量、活動量、浮腫、排便も合わせて見る |
| リハ時間と連動していない | 運動後に疲れて飲めない | リハ前後の疲労と摂取しやすい時間を共有する |
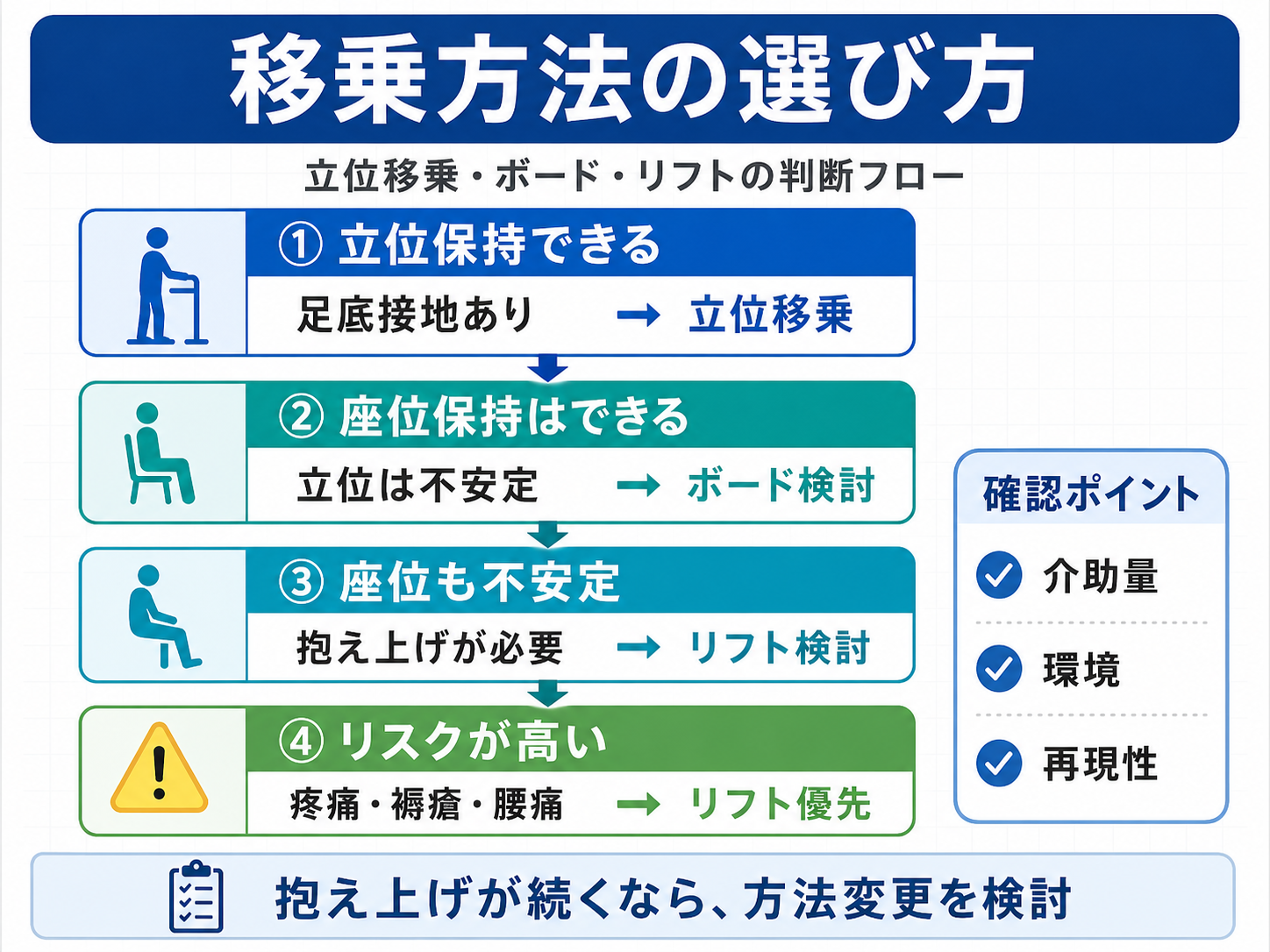
ONS 相談は「食事量→理由→タイミング→再評価」で進めます
ONS の相談は、いきなり「ONS が必要です」と伝えるよりも、食事摂取量、食べられない理由、リハとの関係、入りやすいタイミング、再評価項目をセットで伝えると実務に落とし込みやすくなります。PT / OT / ST は栄養処方を決めるのではなく、栄養支援に必要な観察情報を整理して渡す役割です。
たとえば、「昼食摂取量が少ない」だけでなく、「午前リハ後に疲労が強く、昼食の主菜摂取が 3 割程度。午後の間食時間は覚醒良好で摂取可能」と記録できると、管理栄養士は補食や ONS のタイミングを検討しやすくなります。
| 手順 | 確認すること | 相談に使う言葉 |
|---|---|---|
| 1. 食事量を見る | 主食・主菜・副菜・水分の摂取率 | 主菜が 3〜5 割の日が続いています。 |
| 2. 理由を分ける | 疲労、疼痛、嚥下、口腔、食欲、息切れ | 食後半に疲労が強く、摂取ペースが落ちます。 |
| 3. リハとの関係を見る | 運動前後の疲労、食事量、活動量 | 午前リハ後の昼食摂取量が低下しやすいです。 |
| 4. タイミングを相談する | 食後、間食、リハ後、就寝前など | 午後の間食時間は覚醒がよく、摂取しやすそうです。 |
| 5. 再評価する | 摂取量、体重、疲労、活動量、浮腫、排便 | 摂取量と活動量の変化を 1 週間で再確認します。 |
出して終わりにしない再評価ポイント
ONS を開始・調整した後は、摂取できているかだけでなく、食事量が落ちていないか、食事時間が延びすぎていないか、腹部症状や下痢・便秘がないか、浮腫や急な体重変化がないかを確認します。リハ場面では、疲労、歩行量、筋力練習の耐性、ADL 練習後の消耗も再評価の材料になります。
特に、低栄養が疑われる患者では GLIM 基準の考え方と同じく、体重減少、低 BMI、筋量低下などの表現型と、摂取量低下や炎症・疾患負荷などの病因を分けて考えます。ONS はその中の「摂取量低下に対する支援」の 1 つであり、筋力・活動量・体重・食事量の変化を合わせて追うことが大切です。
| 再評価項目 | 見る理由 | 注意点 |
|---|---|---|
| 食事摂取量 | ONS で食事量が落ちていないか確認する | 総摂取量として増えているかを見る |
| 体重 | 栄養状態の変化を追う | 浮腫・脱水・利尿薬の影響を考慮する |
| 疲労 | 食事・リハ後の消耗を確認する | 眠気、疼痛、息切れと分ける |
| 活動量 | 栄養支援がリハ参加に結びついているか見る | 歩行距離や離床時間だけでなく翌日の疲労も見る |
| 消化器症状 | 継続できるか判断する | 下痢、便秘、腹部膨満、悪心を共有する |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
ONS は食前と食後のどちらがよいですか?
一律には決められません。食前に飲むと食事量が落ちる人もいるため、食後、間食、リハ後、就寝前など、食事量と疲労に合わせて検討します。PT / OT / ST は、どの時間なら摂取しやすいか、飲んだ後に食事量が減っていないかを観察して共有します。
PT / OT / ST が ONS の種類や量を決めてもよいですか?
製品や量の判断は、医師・管理栄養士・看護師などと連携して行います。PT / OT / ST は、食事摂取量、リハ中の疲労、活動量、食事姿勢、飲みやすい時間、飲めない理由を整理し、相談材料として共有する役割が中心です。
ONS を飲んでいれば食事量が少なくても大丈夫ですか?
ONS は食事の代わりではなく、不足分を補う手段です。ONS を飲んだ結果、主食・主菜の摂取量がさらに落ちている場合は、総摂取量が増えていない可能性があります。食事量、ONS 摂取量、体重、疲労、活動量を合わせて再評価します。
嚥下障害がある場合も ONS を使えますか?
嚥下障害がある場合は、形態、粘度、姿勢、摂取方法を ST・管理栄養士・医師・看護師と確認します。液体のままではむせる場合もあるため、自己判断で進めず、嚥下評価と食形態の確認を優先します。
ONS の効果は何日くらいで判断しますか?
短期的には、飲めているか、食事量が落ちていないか、腹部症状がないかを確認します。中期的には、体重、摂取量、疲労、活動量、筋力、ADL の変化を多職種で見ます。体重だけでは浮腫や脱水の影響を受けるため、複数の指標で判断します。
次の一手
ONS は、食事摂取量の評価、必要量の把握、多職種相談、再評価をつなぐための手段です。まずは食事量と食べられない理由を記録し、必要量との差分を確認してから、補食や ONS のタイミングを相談します。
- リハ栄養の全体像を確認する:リハ栄養の進め方
- 必要量の目安を確認する:必要エネルギー量の計算方法
- 摂取率と理由を整理する:食事摂取量の評価方法
参考文献
- Volkert D, Beck AM, Cederholm T, et al. ESPEN practical guideline: Clinical nutrition and hydration in geriatrics. Clin Nutr. 2022;41(4):958-989. doi:10.1016/j.clnu.2022.01.024. PubMed
- Volkert D, Beck AM, Cederholm T, et al. ESPEN guideline on clinical nutrition and hydration in geriatrics. Clin Nutr. 2019;38(1):10-47. doi:10.1016/j.clnu.2018.05.024. PubMed
- National Institute for Health and Care Excellence. Nutrition support for adults: oral nutrition support, enteral tube feeding and parenteral nutrition. NICE Clinical guideline CG32. 2006. NICE
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition – A consensus report from the global clinical nutrition community. J Cachexia Sarcopenia Muscle. 2019;10(1):207-217. doi:10.1002/jcsm.12383. PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



