- PSFS の評価方法|活動の挙げ方・0〜10 の説明・再評価まで
- 記録シート PDF(印刷してそのまま使える)
- PSFS とは?|「困りごと」を活動レベルで可視化する尺度
- いつ使う?|初回・中間・退院前を「同じ条件」で追う
- 実施手順 1:活動の挙げ方|抽象→行動→条件(距離 / 時間 / 環境)
- 実施手順 2:0〜10 の説明テンプレ|“痛み”ではなく“できる度”でそろえる
- 記録の最小セット|各活動スコア+平均値を先に固定する
- 解釈のコツ|平均点だけで結論を出さない
- 固定項目式 PROM との使い分け|PSFS は「最重要課題」を拾う役
- 現場の詰まりどころ/よくある失敗|PSFS が崩れる 5 パターン
- 補足|PSFS 2.0 は深掘りしすぎなくてよい
- よくある質問(FAQ)
- 次の一手|PSFS を「記録 → 再評価」まで回すために
- 参考文献
- 著者情報
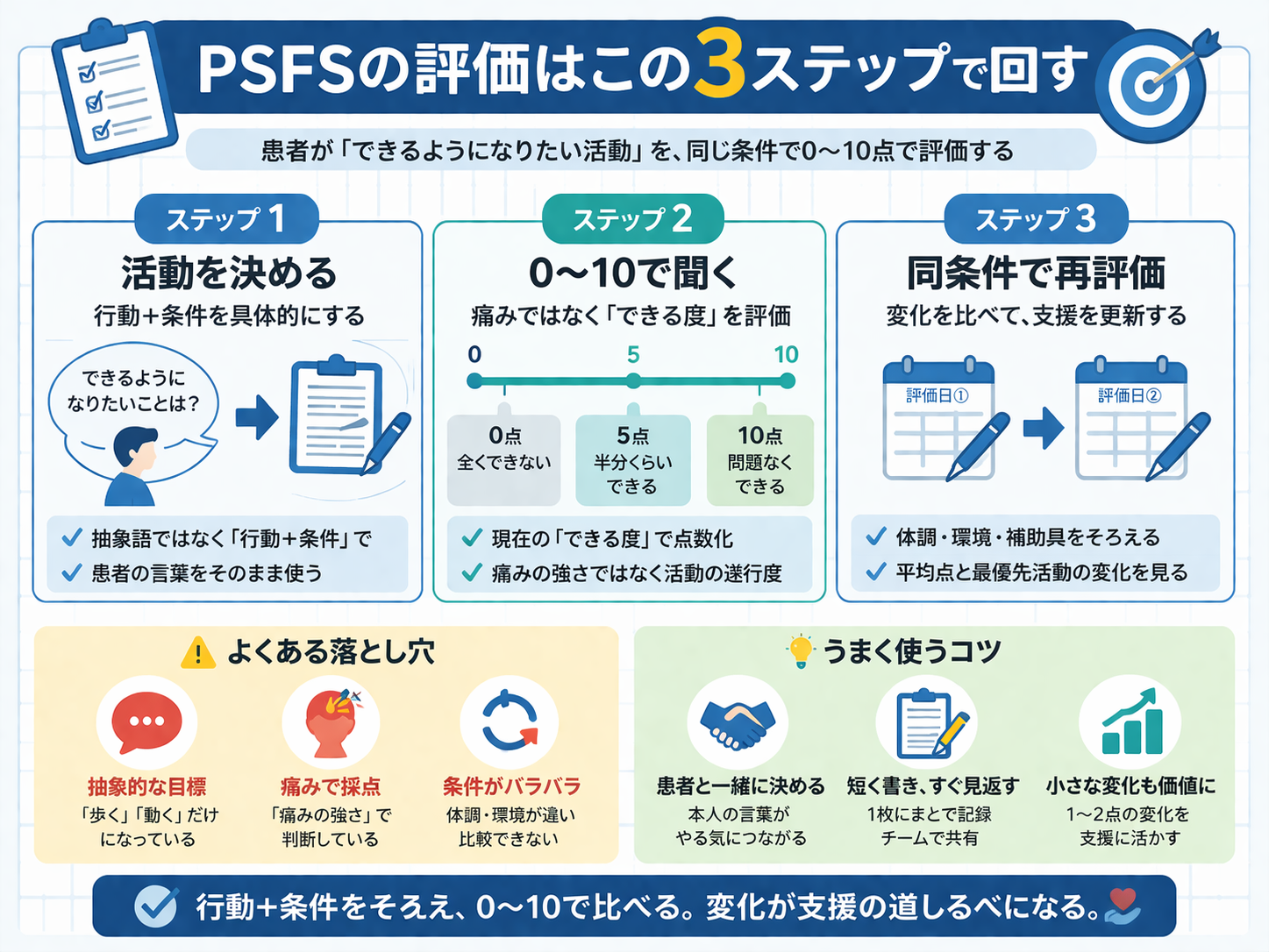
PSFS の評価方法|活動の挙げ方・0〜10 の説明・再評価まで
PSFS( Patient-Specific Functional Scale )は、患者さん自身が「今いちばん困っている活動」を 3〜5 個挙げ、各活動を 0〜10 で評価して変化を追う PROM です。結論としては、活動を“行動+条件”まで具体化し、0〜10 を“痛み”ではなく“できる度”で説明し、同じ条件で再評価すると、PSFS は目標設定と再評価にとても使いやすくなります。
この記事は、PSFS を今日の評価から迷わず回したい PT・OT・ST 向けに、活動の挙げ方、患者説明、平均点の見方、変化量の読み方、記録の最小セットまでを 1 ページで整理したものです。部位別にどの PROM を選ぶかの深掘りではなく、PSFS をどう実施し、どう残すか に絞ってまとめます。
評価の型は、個人の努力だけで身につくとは限りません。教育体制や相談相手が少なく、観察・記録・再評価の回し方に不安があるなら、学び方と環境の整え方も先に整理しておくと動きやすくなります。 PT キャリアガイドを見る
記録シート PDF(印刷してそのまま使える)
記事の内容に合わせた PSFS 記録シートです。印刷してそのまま運用できます。
PDF をページ内でプレビューする(タップで開く)
PSFS とは?|「困りごと」を活動レベルで可視化する尺度
PSFS の強みは、痛みの強さや疾患名ではなく、本人が今いちばん困っている行動 を直接追えることです。たとえば「腰が痛い」ではなく「駅まで 10 分歩けない」「洗濯物を干すと途中で休む」のように、生活の具体的な課題がそのまま評価項目になります。
固定項目式の質問紙は、標準化や症例間比較に強い一方で、個別の目標が取りこぼれることがあります。PSFS はそこを補い、何を良くしたいかを患者さんと共有する尺度 として使うと整理しやすいです。
いつ使う?|初回・中間・退院前を「同じ条件」で追う
PSFS は、初回評価で優先課題を決め、2〜4 週など施設の再評価周期に合わせて同条件で追うと運用が安定します。大事なのは回数より、比較できる条件を固定すること です。杖、介助量、靴、環境、距離、時間などは 1 行で残しておくと、あとで解釈がぶれにくくなります。
入院・外来・訪問のいずれでも、初回=課題の確定、中間=介入の方向性確認、退院前=生活で再現できるかの確認、という流れで使うと、PSFS が単なる点数ではなく「次の一手」に変わります。
実施手順 1:活動の挙げ方|抽象→行動→条件(距離 / 時間 / 環境)
PSFS が崩れやすい最大の原因は、活動が抽象的すぎることです。患者さんにお願いするのはカテゴリではなく、行動と条件まで落とした活動 です。
スマホでは表を横スクロールできます。
| 抽象(避けたい) | 行動(良い) | 条件(さらに良い) |
|---|---|---|
| 歩く | 駅まで歩く | 駅まで 10 分、杖なし、途中休憩なし |
| 家事 | 洗濯物を干す | ベランダまで往復、立位 10 分、痛みで中断しない |
| 仕事 | デスクワークをする | 座位 30 分、途中で立ち上がらず、症状増悪なし |
活動は 3〜5 個が基本です。迷う場合は、仕事、家事、移動、趣味など生活の中心から 1 つずつ拾うと偏りが減ります。
実施手順 2:0〜10 の説明テンプレ|“痛み”ではなく“できる度”でそろえる
PSFS は 0〜10 の 11 段階です。説明が毎回ぶれると再評価が崩れるので、施設内では言い方を固定するのがおすすめです。
スマホでは表を横スクロールできます。
| スコア | 状態のイメージ | 説明の一言(例) |
|---|---|---|
| 0 | まったくできない | その活動が不可能です |
| 1〜3 | ほとんどできない | 人の助けや大きな工夫が必要です |
| 4〜6 | 何とかできる | 時間や休憩が必要で、負担が大きいです |
| 7〜9 | だいたいできる | 少し気になるが、大きな問題なくこなせます |
| 10 | 問題なくできる | 症状が出る前と同じレベルです |
患者さんが迷うときは、「最近 1 週間の平均」で答えてもらうと安定します。良い日と悪い日の差が大きい場合は、「いちばん多い状態」で答えてもらうと再評価で比べやすくなります。
記録の最小セット|各活動スコア+平均値を先に固定する
PSFS の記録は、最初から複雑にしないほうが回ります。まず固定したいのは、①各活動スコア、②平均値、③条件メモ の 3 つです。これだけで、申し送りと再評価がかなりしやすくなります。
記録の最小セット(例)
PSFS:①駅まで 10 分歩く( 3 → 7 )
②洗濯物を干す( 2 → 6 )
③デスクワーク 30 分( 1 → 5 )
平均 2.0 → 6.0
条件:杖なし、屋外、途中休憩なし
解釈のコツ|平均点だけで結論を出さない
PSFS は「何点以上で改善」と一律に決めるより、各活動の変化、平均点の変化、本人の回復実感 を合わせて読むほうが実地向きです。平均点は全体の空気、各活動は本人にとっての本丸、と分けて考えると判断しやすくなります。
- 目安:平均点でおよそ 1.3〜2.7 点の変化が、意味のある変化の参考になります。
- 実地の見方:平均が大きく動かなくても、最優先活動が改善していれば価値があります。
- 注意点:再評価で活動そのものが入れ替わると、点数比較の意味が弱くなります。
固定項目式 PROM との使い分け|PSFS は「最重要課題」を拾う役
PSFS は「本人の最重要課題」に強く、固定項目式 PROM は「標準化された全体像」に強い、という役割分担で考えると迷いません。
スマホでは表を横スクロールできます。
| 観点 | PSFS | 固定項目式 PROM(例: RDQ / NDI / QuickDASH ) |
|---|---|---|
| 強い場面 | 個別目標、優先課題の可視化、介入の合意形成 | 標準化、集団比較、全体像の把握 |
| 弱い場面 | 症例間比較、重症度の一律分類 | 本人の“この生活課題”を拾いにくいことがある |
| 運用の型 | 各活動+平均、条件固定で再評価 | 採点ルール、欠損処理、重症度で共有 |
現場の詰まりどころ/よくある失敗|PSFS が崩れる 5 パターン
PSFS はシンプルですが、運用が崩れるポイントはだいたい決まっています。先に失敗パターンを共有しておくと、再評価が安定します。
- 活動が抽象的すぎる:歩く、家事、仕事で終わる → 行動+条件まで落とします。
- “痛み”を点数化してしまう:できる度ではなく痛みの強さで答える → 「できる度」を強調し、痛みは別指標で追います。
- 毎回ちがう活動を挙げて比較不能になる:再評価時は「継続 2〜3 個+新規 0〜1 個」などのルールにします。
- 条件が変わっているのに点数だけ比較する:杖、介助、靴、環境が変わる → 条件を 1 行で固定して残します。
- 記録フォーマットがなく共有が止まる:忙しいと残せない → まずは活動名、各点、平均、条件メモだけ固定します。
先に 活動設定 と 0〜10 の説明 をそろえると、PSFS はかなり崩れにくくなります。固定項目式との選び分けを腰痛文脈で整理したい場合は 腰痛 PROM の選び方 をどうぞ。
補足|PSFS 2.0 は深掘りしすぎなくてよい
PSFS には PSFS 2.0 という派生版もありますが、日々の臨床では、まず従来の PSFS を行動+条件、0〜10 の説明、同条件再評価まで安定して回せれば十分です。このページも、現場で使いやすい従来 PSFS の実施に絞って整理しています。
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
PSFS は何点くらい変化したら「効果あり」と考えますか?
一律のカットオフより、意味のある変化の目安として捉えるのが実地向きです。平均点だけでなく、最優先活動の変化と本人の回復実感も合わせて判断します。
活動は 3 個と 5 個、どちらがいいですか?
運用が崩れやすい施設では 3 個が回りやすいです。生活課題を広く拾いたいときは 5 個まで広げてもよいですが、再評価で比較できることを優先します。
再評価で「困りごと」が変わったらどうしますか?
自然な変化なので否定しません。比較のために「継続課題」と「新規課題」に分け、継続課題で変化量を追い、新規課題は次の介入計画に反映します。
口頭でも実施できますか?
可能です。口頭のときほど、活動名をそのまま記録に残すことが重要です。行動+条件まで具体化してから点数をつけると、再評価でぶれにくくなります。
次の一手|PSFS を「記録 → 再評価」まで回すために
- 運動器 PROM の使い分け:どの質問紙を選ぶかの全体像を先に整理する
- 腰痛 PROM の選び方:PSFS と固定項目式の役割分担を確認する
参考文献
- Stratford P, Gill C, Westaway M, Binkley J. Assessing disability and change on individual patients: a report of a patient-specific measure. Physiother Can. 1995;47(4):258–263. doi:10.3138/ptc.47.4.258
- Westaway MD, Stratford PW, Binkley JM. The Patient-Specific Functional Scale: validation of its use in persons with neck dysfunction. J Orthop Sports Phys Ther. 1998;27(5):331–338. doi:10.2519/jospt.1998.27.5.331
- Horn KK, Jennings S, Richardson G, et al. The Patient-Specific Functional Scale: psychometrics, clinimetrics, and application as a clinical outcome measure. J Orthop Sports Phys Ther. 2012;42(1):30–42. doi:10.2519/jospt.2012.3727
- Abbott JH, Schmitt J. Minimum important differences for the Patient-Specific Functional Scale, 4 regions of the body. J Orthop Sports Phys Ther. 2014;44(8):560–564. doi:10.2519/jospt.2014.5248
- Thoomes E, Arvanitidis M, van Geest S, et al. Reliability, measurement error, responsiveness, and minimal important change of the Patient-Specific Functional Scale 2.0 for patients with nonspecific neck pain. Phys Ther. 2024;104(1):pzad113. doi:10.1093/ptj/pzad113
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



