- パルスオキシメータの見方|リハ職が見る SpO2 の要点
- 結論| SpO2 は「数字・波形・症状」をセットで見る
- パルスオキシメータとは?| SpO2 を非侵襲的に推定する機器
- SpO2 の目安|基準値より「その人の変化」を見る
- 波形の見方|数字より先に「信頼できる値か」を確認する
- 測定誤差が出やすい場面|低値も高値も疑って見る
- 運動中の SpO2 |低下の「遅れ」と「回復時間」を見る
- 中止・相談の目安| SpO2 だけでなく症状を優先する
- よくある失敗| SpO2 の数字だけで安全と判断しない
- 記録テンプレ|最低値・回復時間・症状をセットで残す
- チーム共有|リハ職が伝えると助かる情報
- 関連して読んでおきたい記事
- よくある質問( FAQ )
- 次の一手| SpO2 を負荷量調整に使える形で残す
- 参考文献・資料
- 著者情報
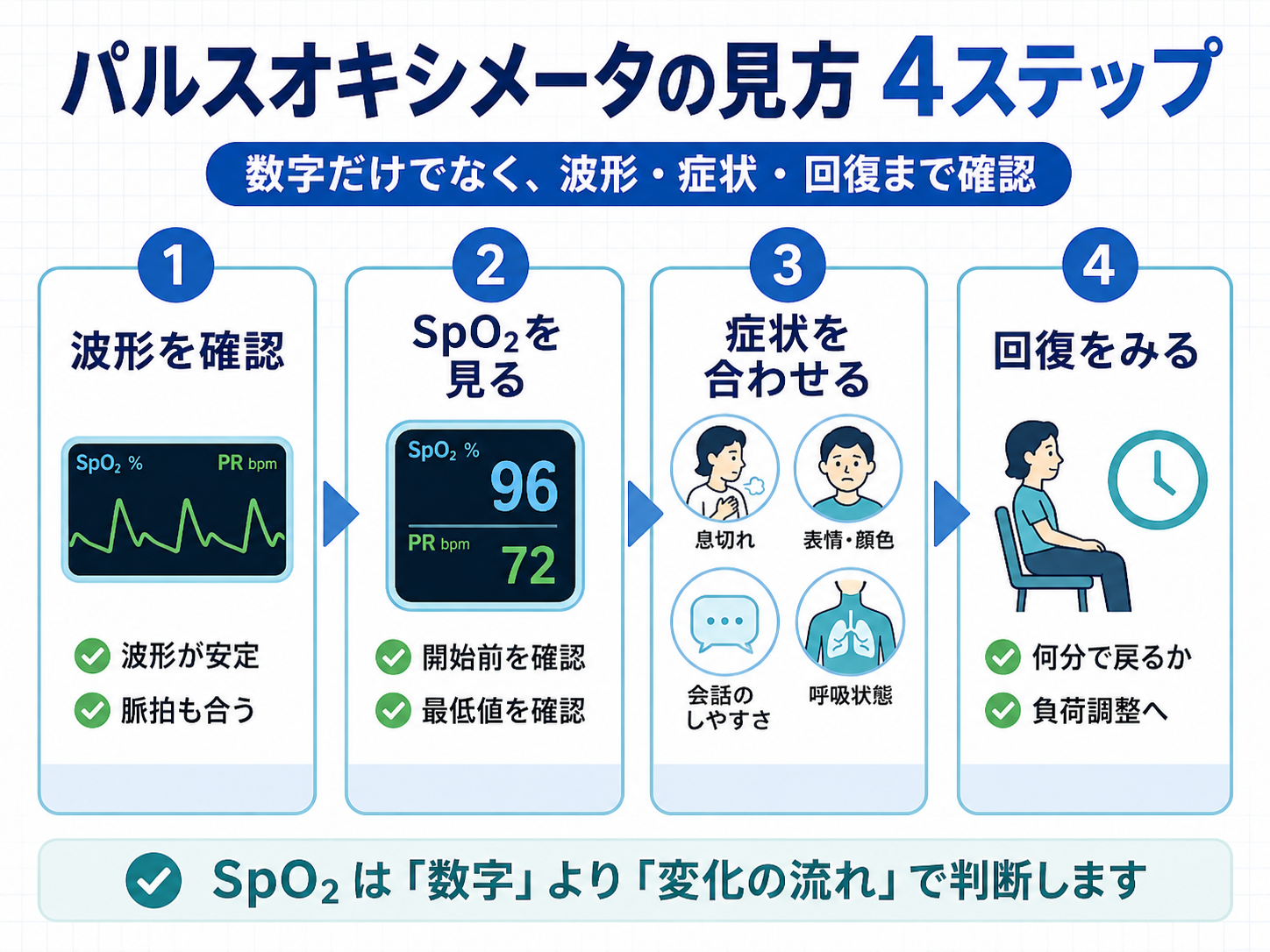
パルスオキシメータの見方|リハ職が見る SpO2 の要点
パルスオキシメータは、動脈血酸素飽和度の推定値である SpO2 と脈拍数を非侵襲的に確認できる医療機器です。リハビリ場面では、離床、歩行練習、呼吸リハ、運動負荷、吸引・排痰前後の変化を把握するために使われます。
ただし、 SpO2 は「表示された数字だけ」で判断すると誤りやすい指標です。末梢循環、体動、測定部位、波形、皮膚温、マニキュア、喫煙、機器の装着状態などで値が揺れます。リハ職は、 SpO2 ・波形・呼吸状態・自覚症状・回復時間をセットで見ることが重要です。
結論| SpO2 は「数字・波形・症状」をセットで見る
パルスオキシメータで最初に見るのは SpO2 ですが、数字だけでは十分ではありません。波形が乱れている、脈拍数が実測と合わない、末梢が冷たい、体動が強い、装着部位がずれている場合は、表示値の信頼性が下がります。
リハ中は、 SpO2 の最低値だけでなく、低下したタイミング、回復までの時間、呼吸数、 Borg スケール、表情、会話のしやすさ、チアノーゼ、めまい、胸部症状を合わせて判断します。測定値は「中止基準」だけでなく、負荷量調整とチーム共有の材料として使います。
| 見る項目 | 確認すること | リハ場面での意味 |
|---|---|---|
| SpO2 | 開始前、運動中、終了後、回復時間 | 負荷量・休息・中止判断の材料になる |
| 波形 | 規則的か、振幅が保たれているか | 表示値の信頼性を確認できる |
| 脈拍 | 実測脈拍や心拍計と大きくずれないか | 体動・装着不良・末梢循環不良を疑う手がかりになる |
| 症状 | 息切れ、めまい、胸痛、冷汗、表情変化 | 数値に出る前の危険サインを拾える |
パルスオキシメータとは?| SpO2 を非侵襲的に推定する機器
パルスオキシメータは、赤色光と赤外光を使って、拍動性の血流から酸素化の状態を推定する機器です。指先、耳朶、前額部などにセンサーを装着し、 SpO2 と脈拍数を表示します。採血をせずに連続的な変化を見られる点が強みです。
一方で、 SpO2 は動脈血酸素飽和度そのものを直接測っているわけではなく、機器が推定した値です。そのため、末梢循環不良、体動、皮膚温、爪の状態、外光、装着不良などの影響を受けます。値が症状と合わない場合は、機器の表示をそのまま信じ込まない姿勢が必要です。
SpO2 の目安|基準値より「その人の変化」を見る
一般的に、安静時の SpO2 は 95%以上を目安に見ることが多いですが、慢性呼吸器疾患、在宅酸素療法、心不全、神経筋疾患などでは、基礎値が異なる場合があります。リハ職は一律の数字だけでなく、主治医指示、普段の安静時値、運動時の低下幅を確認します。
たとえば、安静時 97%の方が歩行で 90%まで下がる場合と、安静時 91%の方が 89%まで下がる場合では、意味が異なります。大切なのは、開始前からどれだけ下がったか、どの負荷で下がったか、休息でどれくらい戻るかを観察することです。
| 見方 | 確認ポイント | 記録に残す内容 |
|---|---|---|
| 絶対値 | 何%まで低下したか | 最低 SpO2 、測定部位、酸素条件 |
| 低下幅 | 開始前から何%下がったか | 開始前値、運動中最低値、終了後値 |
| タイミング | どの動作で下がったか | 起立、歩行、階段、 ADL 動作など |
| 回復 | 休息で何分で戻るか | 回復時間、休息姿勢、呼吸法の有無 |
波形の見方|数字より先に「信頼できる値か」を確認する
SpO2 を見るときは、表示された数字だけでなく波形を確認します。波形が規則的で、脈拍数が実測や心拍数と大きくずれていなければ、値の信頼性は高くなります。反対に、波形が乱れる、振幅が小さい、表示が頻繁に飛ぶ場合は、装着や測定条件を見直します。
リハ中は体動が多く、手すり把持や歩行器操作で指先に力が入りやすいため、波形が乱れやすくなります。運動中の一瞬の低値だけで中止判断をするのではなく、波形、脈拍、症状、低下の持続時間を合わせて判断します。
測定誤差が出やすい場面|低値も高値も疑って見る
パルスオキシメータは便利ですが、測定誤差が出る場面があります。末梢冷感、低血圧、浮腫、体動、爪のマニキュア、装着ずれ、外光、皮膚温、喫煙などは代表的な要因です。 FDA も、末梢循環不良、皮膚色、皮膚厚、皮膚温、喫煙、マニキュアなどが精度に影響し得ると説明しています。
値が低いときはもちろん、症状があるのに SpO2 が保たれている場合も注意します。呼吸困難、努力呼吸、チアノーゼ、冷汗、会話困難、意識変容がある場合は、 SpO2 が一見保たれていても、医師・看護師へ早めに共有します。
| 要因 | 起こりやすいこと | リハ職の対応 |
|---|---|---|
| 末梢冷感 | 波形が小さい、値が不安定 | 手指を温める、測定部位を変える |
| 体動 | 急な低値、表示の飛び | 波形と脈拍を確認し、安定後に読む |
| 装着ずれ | 脈拍数が合わない、波形が乱れる | センサー位置と向きを直す |
| 爪・皮膚条件 | 値が不安定、測定不能 | 別の指、耳朶、前額部などを検討する |
| 低灌流 | 表示が遅い、反応が鈍い | 症状・血圧・末梢所見も合わせて見る |
運動中の SpO2 |低下の「遅れ」と「回復時間」を見る
運動中の SpO2 は、動作開始と同時にすぐ変化するとは限りません。歩行や階段昇降では、動作中よりも終了直後に最低値が出ることがあります。測定機器の反応にも遅れがあるため、終了直後から数十秒〜数分の変化を見ます。
リハでは、運動中の最低 SpO2 だけでなく、負荷を止めた後にどれくらいで元の値へ戻るかが重要です。回復が遅い場合は、負荷量、休息時間、呼吸法、酸素流量、歩行距離、 ADL 指導を見直す材料になります。運動負荷の考え方は、運動強度の決め方と合わせて整理すると実務に落とし込みやすくなります。
中止・相談の目安| SpO2 だけでなく症状を優先する
リハ中の中止基準は、施設基準、主治医指示、疾患、酸素療法の有無によって異なります。そのため、ここでは一律の数値だけで判断せず、症状と回復を含めて考えます。急な息切れ、胸痛、冷汗、めまい、意識変容、チアノーゼ、会話困難があれば、 SpO2 の数値にかかわらず中止・相談を優先します。
SpO2 が低下した場合は、まず負荷を止め、安楽な姿勢をとり、波形とセンサー位置を確認します。回復が遅い、症状が強い、酸素条件を変える必要がある、普段と違う低下がある場合は、看護師・医師へ共有します。
| 分類 | 気になる変化 | まず行うこと |
|---|---|---|
| 酸素化 | SpO2 低下、回復遅延、普段より低い | 負荷を止め、波形と装着を確認する |
| 呼吸 | 呼吸困難、努力呼吸、会話困難 | 安楽姿勢をとり、呼吸状態を観察する |
| 循環 | 胸痛、冷汗、めまい、動悸 | 中止し、バイタルと症状を共有する |
| 意識 | ぼんやりする、反応が鈍い、顔色不良 | 即時にチームへ共有する |
よくある失敗| SpO2 の数字だけで安全と判断しない
よくある失敗は、 SpO2 が 95%以上だから大丈夫、と判断してしまうことです。数値が保たれていても、呼吸数増加、努力呼吸、冷汗、会話困難、胸部違和感があれば負荷が高い可能性があります。 SpO2 は安全確認の一部であり、症状の代わりにはなりません。
もう 1 つの失敗は、運動中の一瞬の低値をそのまま記録してしまうことです。体動や波形不良で一時的に値が下がることがあります。最低値だけでなく、波形の安定性、低下の持続、休息後の回復、症状の有無をセットで記録します。
| よくある失敗 | なぜ問題か | 回避のコツ |
|---|---|---|
| SpO2 だけで判断する | 症状や努力呼吸を見落とす | 呼吸数、 Borg 、表情、会話も見る |
| 波形を見ない | 測定誤差を拾えない | 波形と脈拍の一致を確認する |
| 最低値だけを書く | 一瞬の誤差か持続低下か分からない | 低下時間と回復時間も残す |
| 運動終了直後を見ない | 遅れて低下する場面を逃す | 終了後も数分観察する |
記録テンプレ|最低値・回復時間・症状をセットで残す
パルスオキシメータの記録では、 SpO2 の最低値だけでなく、測定条件と臨床所見を残します。酸素流量、測定部位、波形の安定性、動作内容、低下タイミング、回復時間、症状の有無まで書くと、次回の負荷設定に使いやすくなります。
たとえば「歩行中 SpO2 低下」だけでは、どの程度の負荷が問題だったのか判断しにくくなります。「室内気、右第 2 指、波形安定。歩行 40 m で SpO2 96→90%、 Borg 4、座位休息 2 分で 95%へ回復」のように記録すると、負荷量と休息時間を調整しやすくなります。
| 場面 | 記録例 | 残せている情報 |
|---|---|---|
| 歩行練習 | 室内気、右第 2 指、波形安定。歩行 40 m で SpO2 96→90%、 Borg 4。座位休息 2 分で 95%へ回復。 | 距離、低下幅、症状、回復時間 |
| 起立練習 | 起立 5 回後 SpO2 94→91%。呼吸数 20→26 回 / 分、会話可能。休息 1 分で 94%へ回復。 | 運動内容、呼吸数、会話、回復 |
| 測定不安定 | 歩行中 SpO2 88%表示あるも波形不安定、脈拍実測と不一致。センサー再装着後 94%、自覚症状なし。 | 誤差の可能性と再測定結果 |
| 中止判断 | 階段昇降 1 段目で息切れ増悪、 SpO2 93→89%、冷汗あり。練習中止し看護師へ共有。 | 中止理由、症状、共有先 |
チーム共有|リハ職が伝えると助かる情報
SpO2 の変化を共有するときは、「何%だったか」だけでなく、「どの条件で下がったか」を伝えます。動作内容、酸素条件、測定部位、波形、症状、休息後の回復をそろえると、看護師・医師・臨床工学技士が状況を判断しやすくなります。
特に、普段より低下しやすい、回復が遅い、酸素流量の変更が必要そう、症状と数値が合わない、測定誤差が疑われる、という場面は早めに共有します。リハ職は活動時の変化を見られるため、安静時だけでは分からない情報を拾える立場です。
関連して読んでおきたい記事
パルスオキシメータの見方は、呼吸評価、運動負荷、酸素療法、人工呼吸器管理とつながります。 SpO2 の読み方を押さえたうえで、運動強度、呼吸リハ、医療機器、人工呼吸器まわりの記事へ広げると、リハ中の安全管理が整理しやすくなります。
- リハ職が関わる医療機器 20 選|観察と中止基準
- 運動強度の決め方|リハビリで使える評価と負荷設定
- HFNC 装着中の離床|急性期〜回復期で見るポイント
- NPPV 装着中のリハビリ|開始条件と中止基準
- 人工呼吸器離脱と PT|抜管前後・早期離床の実務
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. SpO2 が何%ならリハを中止すべきですか?
一律の数値だけでは判断しません。主治医指示、疾患、酸素療法、普段の SpO2 、症状、回復時間を合わせて判断します。胸痛、冷汗、意識変容、強い呼吸困難がある場合は、 SpO2 の数値にかかわらず中止・相談を優先します。
Q2. 運動中に一瞬だけ SpO2 が下がった場合はどう見ますか?
まず波形、脈拍、体動、装着ずれを確認します。一瞬の低値だけで判断せず、低下が持続するか、症状があるか、休息で戻るかを見ます。記録では最低値だけでなく、波形の安定性と回復時間も残します。
Q3. パルスオキシメータの値が症状と合わない時はどうしますか?
測定部位、センサー装着、波形、末梢冷感、体動、爪の状態を確認します。それでも症状と合わない場合は、 SpO2 を過信せず、呼吸数、表情、会話、胸部症状、意識状態を優先してチームへ共有します。
Q4. 測定部位は指先だけでよいですか?
指先が使われることが多いですが、末梢冷感や体動で測定が不安定な場合は、施設の機器やルールに応じて別の指、耳朶、前額部などを検討します。リハ職が独断で機器を変更するのではなく、必要時に看護師・臨床工学技士へ相談します。
Q5. SpO2 と Borg スケールはどちらを優先しますか?
どちらか一方ではなく、セットで見ます。 SpO2 が保たれていても Borg が高い場合は負荷が高い可能性があります。反対に、 SpO2 が下がっても自覚症状が乏しい場合があるため、数値と主観的息切れを両方記録します。
次の一手| SpO2 を負荷量調整に使える形で残す
パルスオキシメータの見方を押さえたら、次は運動負荷と医療機器まわりの観察をつなげます。 SpO2 の最低値だけでなく、低下した動作、回復時間、症状を記録すると、次回の負荷量や休息時間を調整しやすくなります。
参考文献・資料
- U.S. Food and Drug Administration. Pulse Oximeters. 2025. https://www.fda.gov/medical-devices/products-and-medical-procedures/pulse-oximeters
- U.S. Food and Drug Administration. Pulse Oximeter Basics. 2025. https://www.fda.gov/consumers/consumer-updates/pulse-oximeter-basics
- U.S. Food and Drug Administration. Pulse Oximeters for Medical Purposes – Non-Clinical and Clinical Performance Testing, Labeling, and Premarket Submission Recommendations: Draft Guidance for Industry and Food and Drug Administration Staff. 2025. https://www.fda.gov/media/184896/download
- U.S. Food and Drug Administration. Executive Summary: Review of Pulse Oximeters and Factors that Can Affect Accuracy. 2022. https://www.fda.gov/media/162709/download
- Jubran A. Pulse oximetry. Crit Care. 2015;19:272. doi: 10.1186/s13054-015-0984-8 / PubMed: 26179876
- Sjoding MW, Dickson RP, Iwashyna TJ, Gay SE, Valley TS. Racial Bias in Pulse Oximetry Measurement. N Engl J Med. 2020;383(25):2477-2478. doi: 10.1056/NEJMc2029240 / PubMed: 33326721
- Al-Halawani R, Charlton PH, Qassem M, Kyriacou PA. A review of the effect of skin pigmentation on pulse oximeter accuracy. Physiol Meas. 2023;44(5):05TR01. doi: 10.1088/1361-6579/acd51a / PubMed: 37207644
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下


