結論: BRS は「共有の分類」、 FMA は「変化を追う定量」です
BRS と FMA で迷う場面は、「まず共有したいのか」「小さな改善まで追いたいのか」が混ざるときです。結論、BRS は回復段階を短時間でそろえる分類、FMA は変化を点数で追う定量評価です。どちらが上ではなく、何を決めたいかで役割を分けると運用が安定します。
この記事で答えるのは、どちらを先に使うか、いつ併用するか、どう記録に落とすかです。 BRS の境界判定や FMA の全項目採点は各論へ分け、このページでは比較 → 使い分け → 記録の型に絞って整理します。
まずここだけ: BRS は「段階」、 FMA は「点数」で見る
BRS は、脳卒中後の運動回復を「共同運動 → 分離運動」という回復過程の段階として捉える評価です。短時間で「今どの段階か」をそろえやすく、病棟共有や申し送りで使いやすいのが強みです。
FMA は、この回復過程の考え方を踏まえつつ、運動・感覚・バランス・ ROM ・痛みを領域別に点数化する評価です。つまり、似て見えるのは背景が近いからで、役割は BRS =段階の共有、 FMA =変化の定量と分けて考えると迷いが減ります。
BRS と FMA の違い(比較表)
迷いを減らすために、臨床で採用判断に必要な列だけに絞って比較します。スマホでは表を左右にスクロールできます。
| 観点 | BRS( Brunnstrom Stage ) | FMA( Fugl-Meyer Assessment ) |
|---|---|---|
| 出力 | 段階( Stage I–VI )で分類 | 点数(領域別の合計)で定量 |
| 主な役割 | 病棟共有/申し送り/回復段階の共通理解 | 介入効果の説明/経時変化の根拠/停滞点の特定 |
| 構造 | 上肢・手・下肢を段階でみる | 運動・感覚・バランス・ ROM ・痛みを領域別にみる |
| 拾える変化 | 大きな段階変化に強い | 小さな変化(どの領域が伸びたか)に強い |
| 所要時間目安 | 短 | 中〜長( UE のみ/運動のみで短縮しやすい) |
| 向く場面 | 毎週の共有、カンファ前の整理、記録の統一 | 初回ベース、方針変更前、経過比較、報告書 |
| 注意点 | Stage が低い=介入できない、ではない | 合計点だけで終えると臨床判断につながらない |
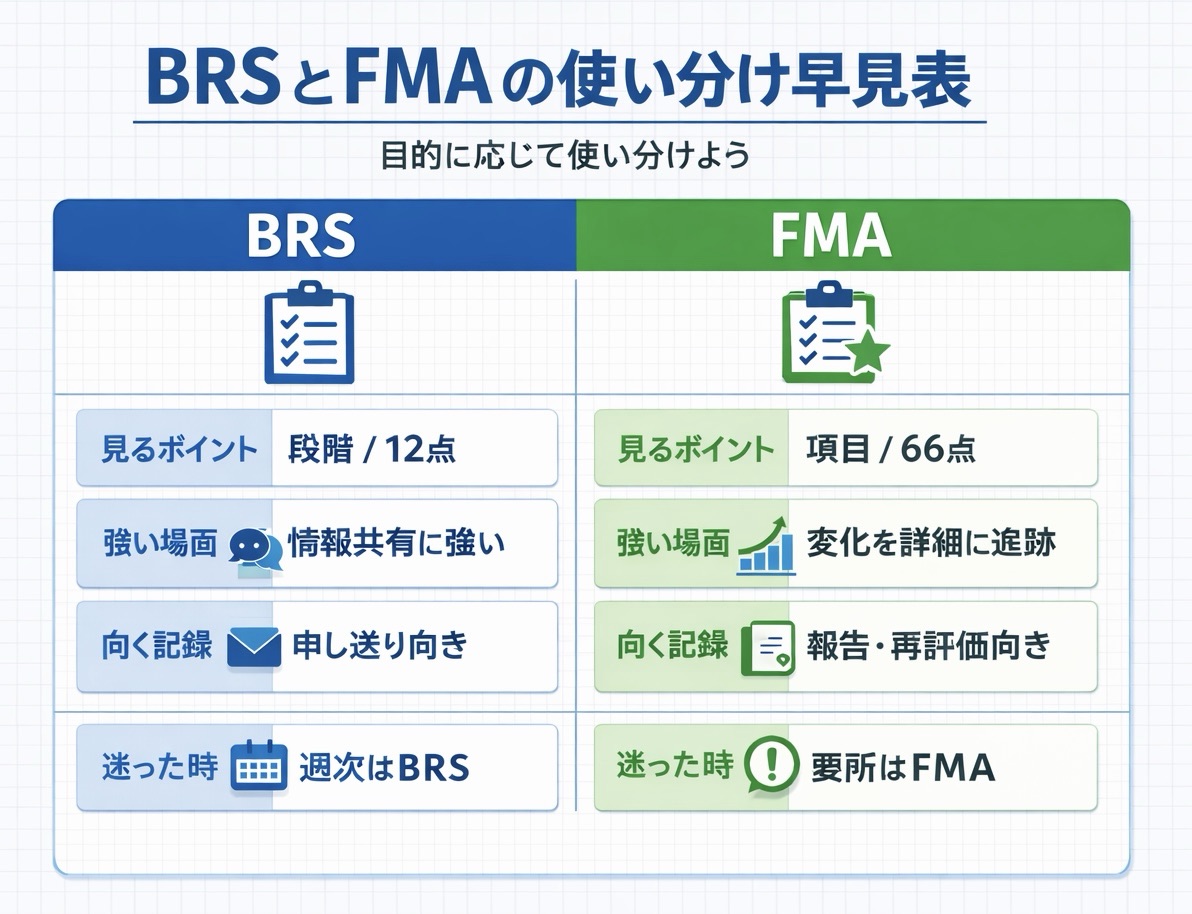
迷ったときの結論:この 3 パターンで決める
選び方は難しくありません。何を決めるかで先に選ぶと、再評価の頻度や記録の書き方まで自然にそろいます。
| 場面 | まず選ぶ評価 | 理由 |
|---|---|---|
| 申し送りを速くそろえたい | BRS | 段階を一言で共有しやすい |
| 介入効果や小さな改善を追いたい | FMA | どの領域が伸びたかを点数で残せる |
| 共有も変化も必要 | BRS + FMA | BRS を週次、 FMA を要所で使うと運用が崩れにくい |
迷ったら、週次の共有は BRS 、ベースラインと方針変更前は FMAで始めると外しにくいです。
臨床で回すなら: BRS で共有し、 FMA で“伸びた領域”を書く
比較記事として大事なのは、違いを知って終わらずそのまま現場で回せる最小運用に落とすことです。最初からフルで抱え込まず、共有の軸と変化の軸を分けて使います。
病棟共有(スピード優先)
- 書き方の型:「 BRS :上肢 ○/手 ○/下肢 ○。共同運動優位、分離は限定的。」
- 添える一言:「代償が増えると崩れる」「選択的制御が弱い」など、質の情報を 1 行だけ足す
介入設計・再評価(根拠優先)
- 書き方の型:「 FMA (運動):上肢 ○、下肢 ○。改善は手関節〜把持で目立つ。停滞は手指分離。」
- 残すべきこと:合計点だけでなく、「伸びた領域 1 つ」「停滞した領域 1 つ」を必ず書く
FMA の採点や省略ルールの詳細は、FMA のやり方・採点・解釈で確認してください。
| 場面 | 何を出すか | 記録の型 |
|---|---|---|
| 初回 | BRS + FMA(必要範囲) | 「段階」+「ベース点」+「条件固定」を残す |
| 週次 | BRS | 段階変化の有無と、崩れやすい場面を 1 行で書く |
| 方針変更前 | FMA | 伸びた領域/停滞領域/次の仮説を 1 行ずつ書く |
| 報告書 | BRS + FMA | 「現状の段階」→「点数の変化」→「次の方針」の順でまとめる |
配布物| BRS ・ FMA 比較記録シート
BRS は共有、 FMA は変化という使い分けを、そのまま記録に落とせるように A4 1 枚の比較記録シートを用意しました。初回ベースライン、週次共有、再評価前の整理に使いやすい構成です。
プレビューを表示する
重要: BRS と FMA は「換算」しない
BRS は段階の分類、 FMA は点数の定量で、尺度そのものが違います。そのため「 BRS が ○ なら FMA は ○点くらい」とは換算しません。変換しようとするより、 BRS =共有の軸、 FMA =変化の軸として並べて使う方が、記録も介入判断も安定します。
現場の詰まりどころ(解決の三段)
現場で止まりやすい点を先に押さえると、比較記事がそのまま運用記事になります。
よくある失敗へ(ページ内)
回避の手順へ(ページ内)
関連:片麻痺上肢の評価を「順番と最小セット」で組む( OT )
よくある失敗
- Stage だけで判断する:「 Stage が低いからまだ早い」で介入が止まる
- FMA を取るだけで終わる:合計点はあるが、次の一手が記録に残らない
- 毎回フルを狙う:忙しくて続かず、比較可能なデータが残らない
- 患者説明がズレる:BRS の段階だけ伝えて、生活での変化に翻訳できていない
回避の手順(この 5 つだけ固定)
- 目的:共有か、変化かを先に決める
- 範囲:FMA をどこまで取るか( UE のみ/運動のみ など)を固定する
- 条件:姿勢・装具・介助・環境をそろえて書く
- 記録: FMA は「伸びた領域 1 つ」を必ず残す
- 次の一手:停滞領域に対する介入仮説を 1 行で置く
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、 PT キャリアガイドも参考になります。
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 迷ったら結局どっちを取ればいい?
A. 迷ったら、週次の共有は BRS 、要所の再評価は FMAで分けるのがおすすめです。最初からどちらか一方に寄せるより、役割分担を決めた方が運用が安定します。
Q2. FMA は最初からフルでやるべきですか?
A. フルで回せないなら、 UE のみ/運動のみなど範囲を固定して始めた方が結果としてデータが生きます。大事なのは、同じルールで繰り返して比較可能にすることです。
Q3. BRS が変わらないのに ADL が良くなることはありますか?
A. あります。 ADL は、運動回復だけでなく代償・環境調整・学習でも変わるためです。麻痺の変化は FMA 、生活での変化は ADL 評価と分けてみると整理しやすくなります。
Q4. 患者さんへの説明はどちらが向いていますか?
A. 「どこが良くなったか」を伝えるなら、 BRS よりも FMA の内訳が使いやすいことが多いです。「手首の動きが増えた」「把持が安定した」のように生活動作の言葉に翻訳して返すと伝わりやすくなります。
Q5. BRS と FMA を換算して評価していいですか?
A. いいえ。 BRS は段階、 FMA は点数で尺度が違うため、相互変換はしません。共有の軸と変化の軸として併用するのが基本です。
次の一手(このあと何を読む?)
- 全体像を広げる:上肢機能評価ハブ(使い分け・比較表)
- すぐ実装する:FMA 評価|やり方・採点・解釈【 PDF 付 】
参考文献
- Brunnstrom S. Motor testing procedures in hemiplegia: based on sequential recovery stages. Phys Ther. 1966;46(4):357-375. doi: 10.1093/ptj/46.4.357 / PubMed
- Fugl-Meyer AR, Jääskö L, Leyman I, Olsson S, Steglind S. The post-stroke hemiplegic patient. 1. a method for evaluation of physical performance. Scand J Rehabil Med. 1975;7(1):13-31. PubMed
- Hiragami S, Inoue Y, Harada K. Minimal clinically important difference for the Fugl-Meyer assessment of the upper extremity in convalescent stroke patients with moderate to severe hemiparesis. J Phys Ther Sci. 2019;31(11):917-921. doi: 10.1589/jpts.31.917 / PubMed
- University of Gothenburg. Fugl-Meyer Assessment( protocols and instruction videos ). Official page
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



