RDQ の評価方法|採点・解釈・記録シート付き
RDQ( Roland-Morris Disability Questionnaire )は、腰痛による生活障害(生活機能の困りごと)を患者さん自身の回答で把握する、腰痛特異的な PROM です。24 項目の「はい/いいえ」で構成され、合計 0〜24 点(高いほど生活障害が大きい)で読めます。
このページで答えるのは、RDQ をどう実施し、どう採点し、どう解釈し、どう記録に残すかです。尺度の選び方は 腰痛 PROM の選び方 で先に決め、ここでは RDQ を主役にすると決めたあとの運用だけに絞って整理します。
評価の型は、個人の努力だけで身につくとは限りません。教育体制や相談相手、見本となる先輩が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。 PT キャリアガイドを見る
RDQ 記録シート PDF
RDQ の再評価を同じ型で回したい方向けに、A4 1 枚の記録シート PDFを付けました。点数だけで終わらせず、固定条件・合計・前回差・生活場面メモまで一緒に残せる構成です。
本紙は記録用で、設問文は含みません。スマホではまずダウンロードボタンから開く方が確認しやすいです。
プレビューを開く
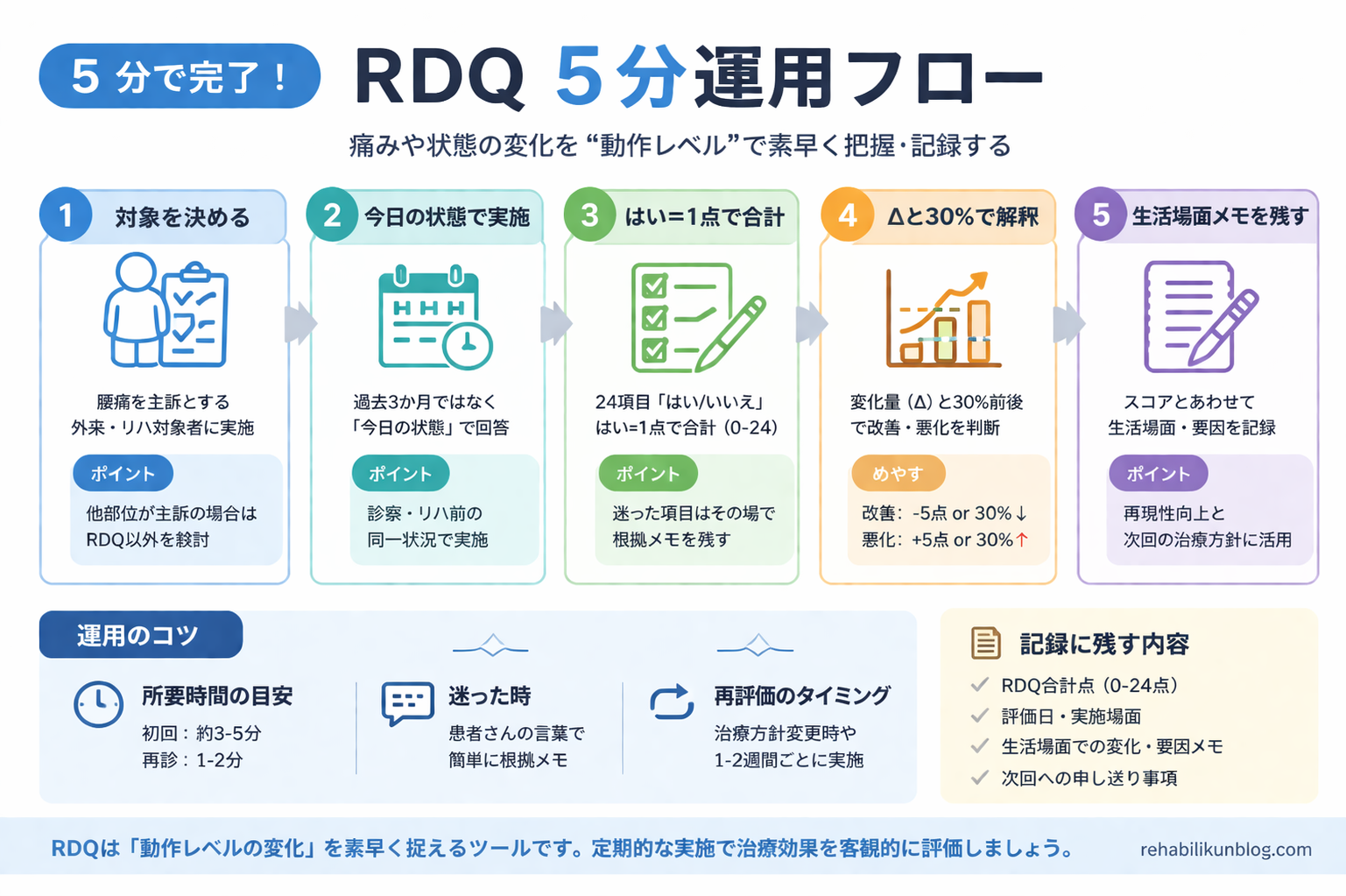
まずは結論:RDQ の運用フロー( 5 分 )
- 対象:腰痛で「動けるが生活がつらい」「避ける動きが増えた」など、生活機能の影響を数値で追いたいとき。
- 実施:同じ版を使い、原則「今日の状態」で回答してもらう。
- 採点:「はい」= 1 点として合計( 0〜24 点 )。
- 解釈:初回の絶対値だけでなく、2〜3 点の変化やベースライン比 30 % 前後を目安にしつつ、生活場面の戻り方も並べてみる。
- 記録:点数+ Δ +残った生活場面 1 行をセットで残す。
RDQ が測っているもの:痛みではなく「生活障害」
RDQ は、腰痛そのものの強さではなく、腰痛のせいで日常生活がどれだけ制限されているかを拾う尺度です。痛み( NRS / VAS )が少し下がっても、「長く座れない」「階段がつらい」「仕事の後半で崩れる」といった生活の詰まりが残ることは珍しくありません。
そのため RDQ は、痛みの補助指標ではなく、生活の戻り方を追う軸として使うと価値が出ます。合計点だけで終わらせず、「何が戻ったか」「何がまだ残るか」を短く添えるだけで、次の介入がかなり決めやすくなります。
実施方法:説明のブレを減らす 3 つのコツ
- 対象期間を固定する(例:「今日の状態」で統一)。
- 迷う項目は、“今日はどちらに近いですか?”の 1 文だけで補助する。
- 再評価は、場所・時間帯・実施者・説明をできるだけそろえる。
RDQ は短時間で回しやすい反面、説明のブレがそのまま比較不能につながります。とくに「最近どうですか?」のような曖昧な聞き方は、前回との条件差を大きくしやすいので避けた方が安全です。
採点ルール:0〜24 点をそのまま合計する
RDQ は 24 項目の二択式で、「はい」の数がそのまま合計点になります。得点範囲は 0〜24 点で、高いほど生活障害が大きいと解釈します。
採点自体はシンプルなので、実務では「点数を正しく出すこと」より「同じ条件で繰り返し取ること」の方が重要です。忙しい現場ほど、版・説明・記入のタイミングを固定して、比較できるデータにしておく方が強いです。
解釈:2〜3 点はラフな目安、個人追跡では 30 % 前後も見る
RDQ の解釈で大切なのは、1 回の点数で重い・軽いを決めすぎないことです。点数はあくまでその時点の生活障害の大きさを示すので、困りの中心(座位・歩行・階段・仕事・睡眠など)とセットで読む方が外れにくくなります。
変化量は、文献で2〜3 点程度がラフな目安として扱われる一方、個人追跡ではベースライン比 30 % 前後の改善と本人の「前より楽になった」という回復感を合わせると解釈しやすくなります。つまり、点数だけで判定せず、生活場面と主観も並べるのがコツです。
RDQ と ODI の使い分け(早見表)
スマホでは表を横スクロールできます。
RDQ と ODI はどちらも腰痛の生活障害をみる PROM ですが、得意な使い方が少し違います。RDQ は短時間で導入しやすく、軽〜中等度の変化を追いやすい一方、ODI は%で共有しやすく、領域別に説明しやすいのが強みです。
| 観点 | RDQ | ODI |
|---|---|---|
| 向いている場面 | 外来・病棟で “手早く” 生活障害を追いたい | 重症例・術前後などで “領域別に” 共有したい |
| スコアの表現 | 0〜24 点で共有 | 0〜100 % で共有 |
| 運用のコツ | 絶対値より Δ と生活場面メモを重視 | 高い領域を介入計画に翻訳する |
臨床での活用例:外来・回復期・在宅
- 外来:初診と 2〜4 週ごとに取り、生活障害の改善と停滞を可視化する。
- 回復期:介助量だけでは拾いにくい「腰痛ゆえに避けている動き」を補足する。
- 在宅:家事・移動・余暇など「本当はやりたいが控えていること」を数値で共有する。
とくに、痛みは軽くなったのに生活が戻らない症例では RDQ が役立ちます。回避行動、活動量低下、不安、仕事や家庭での負荷など、介入の焦点を再設定するきっかけになりやすいからです。
記録とチーム共有:カルテに残す「 3 点セット 」
カルテには、①RDQ の絶対値 ②前回からの変化量( Δ ) ③改善した/残った生活場面をセットで残すと、他職種にも伝わりやすくなります。点数だけだと「何が変わったのか」が見えにくく、次回の介入がぼやけやすいです。
| 評価日 | RDQ | Δ | 改善した生活場面 | 残存した生活場面 |
|---|---|---|---|---|
| YYYY/MM/DD | 12 | — | — | 長時間座位、階段 |
| YYYY/MM/DD | 8 | -4 | 屋外歩行、家事の継続 | 長時間座位 |
現場の詰まりどころ/よくある失敗
RDQ は「採点」より比較可能な形で回し続けることで詰まりやすいです。先にズレる場所を潰しておくと、再評価の質が上がります。
ページ内:よくある失敗を見る / ページ内:回避手順を見る / 関連:腰痛 PROM の選び方
よくある失敗( OK / NG )
スマホでは表を横スクロールできます。
| 場面 | NG(ズレる) | OK(そろえる) | ひと言対策 |
|---|---|---|---|
| 実施 | 「最近どうですか?」で対象期間が毎回変わる | 「今日の状態」で統一する | 説明文をテンプレ化して固定 |
| 採点 | 点数だけ残して生活場面が共有されない | 点数+生活場面 1 行を残す | “何が戻ったか” を書く |
| 解釈 | 小さな増減だけで方針を揺らす | Δ+主観+生活場面で見る | 1 回の点よりトレンドを重視 |
| 再評価 | 実施者・環境・タイミングが毎回違う | 同じ条件に寄せる | 違う条件の回は注記して分ける |
回避手順(最短 3 ステップ)
- 版と説明を固定する(同じ版・同じ対象期間)。
- 点数だけで終わらせず、残った生活場面を 1 行添える。
- 再評価条件をそろえる(場所・時間帯・実施者・回収タイミング)。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
RDQ は何点くらい変化したら「効果あり」と考えてよいですか?
ラフな目安としては 2〜3 点程度の変化が参考になります。ただし個人追跡では、ベースライン比 30 % 前後の改善や、本人の「前より楽」という回復感も合わせてみる方が実務では安定します。点数だけで判定せず、生活場面の戻り方とセットで解釈してください。
痛み( NRS )が下がったのに RDQ が改善しません。どう考えますか?
痛みの軽減と生活機能の回復が同時に起きないことは珍しくありません。回避行動、活動量低下、不安、睡眠、仕事や家庭での負荷などが残っている可能性があります。RDQ は「どの生活場面が残っているか」を手がかりに、介入の焦点を再設定するために使うと有効です。
RDQ と ODI はどちらを使えばよいですか?
短時間で導入しやすい方を優先するなら RDQ、%で共有したい・領域別に説明したいなら ODI が向きます。迷うときは、まず施設の標準セットを 1 本に固定するとブレにくくなります。
記録シート PDF はどう使うと実務で回しやすいですか?
初回から毎回同じ欄で残すことが大切です。固定条件、合計点、前回差、生活場面メモを同じ位置で書くと、再評価のたびに比較しやすくなります。紙運用でも、カルテ転記用の下書きとして使っても十分実用的です。
次の一手
- 全体像から戻る:腰痛の PROM をどう選ぶか迷う場合は 腰痛 PROM の選び方 で役割分担を先に固定する。
- %で共有したい場合:重症例や術前後で領域別に把握したいなら ODI の評価方法 を併読する。
参考文献
- Roland M, Morris R. A study of the natural history of low-back pain. Part I: development of a reliable and sensitive measure of disability in low-back pain. Spine (Phila Pa 1976). 1983;8(2):141-144. doi: 10.1097/00007632-198303000-00004
- Suzukamo Y, Fukuhara S, Kikuchi S, et al. Validation of the Japanese version of the Roland-Morris Disability Questionnaire. J Orthop Sci. 2003;8(4):543-548. doi: 10.1007/s00776-003-0679-x / PubMed
- Bombardier C, Hayden J, Beaton DE. Minimal clinically important difference. Low back pain: outcome measures. J Rheumatol. 2001;28(2):431-438. PubMed
- Jordan K, Dunn KM, Lewis M, Croft P. A minimal clinically important difference was derived for the Roland-Morris Disability Questionnaire for low back pain. J Clin Epidemiol. 2006;59(1):45-52. doi: 10.1016/j.jclinepi.2005.03.018 / PubMed
- Chiarotto A, Maxwell LJ, Ostelo RWJG, Boers M, Tugwell P, Terwee CB. Roland-Morris Disability Questionnaire and Oswestry Disability Index: which has better measurement properties for measuring physical functioning in nonspecific low back pain? A systematic review and meta-analysis. Phys Ther. 2016;96(10):1620-1637. doi: 10.2522/ptj.20150420 / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



