- METs は「活動候補」まで。強度の最終判断は RPE ・症状で決めます
- 1 MET = 3.5 mL/kg/min は代表値で、患者ごとの実感までは表せません
- METs が外れやすい場面は 5 つに絞れます
- 外れたら「症状 → RPE → 条件」の順で補正します
- METs を主役にしない場面が先に決まります
- 補正の順番は「症状 → RPE → 心拍 → 必要時バイタル」です
- 症例で当てはめると、見るべきものがはっきりします
- 再評価に効くのは METs より「条件の 1 行記録」です
- 記録シートをダウンロード
- 現場の詰まりどころ(解決の三段:アンカー 2 +同ジャンル 1 )
- よくある質問
- 次の一手
- 参考文献
- 著者情報
METs は「活動候補」まで。強度の最終判断は RPE ・症状で決めます
METs( metabolic equivalents )は、活動の強度を「安静時の何倍か」で共有できる便利な共通言語です。ただし臨床では、同じ 3 METs でも患者さんの “きつさ” が一致しない場面が珍しくありません。
このページは「 METs が外れる理由」と「外れたときの補正手順」を整理する記事です。活動別の数値一覧を増やすページではなく、数値をどう安全に使うかを決めるページとして読んでください。
同ジャンルの全体像から確認する(迷いを減らす)
1 MET = 3.5 mL/kg/min は代表値で、患者ごとの実感までは表せません
MET は、活動のエネルギー消費を「安静時の何倍か」で表す考え方です。慣用的に 1 MET = 3.5 mL O2/kg/min を基準にしますが、これはあくまで扱いやすい代表値です。年齢、体組成、疾患、薬剤の影響までは含みません。
特に臨床でズレが大きくなるのは、METs が “絶対強度” を示す一方で、私たちが最終的に見たいのは “相対強度(その人にとってのきつさ)” だからです。高齢者では 1 MET = 3.5 の前提が合いにくいこともあり、数値だけで決め切らない前提が重要です。
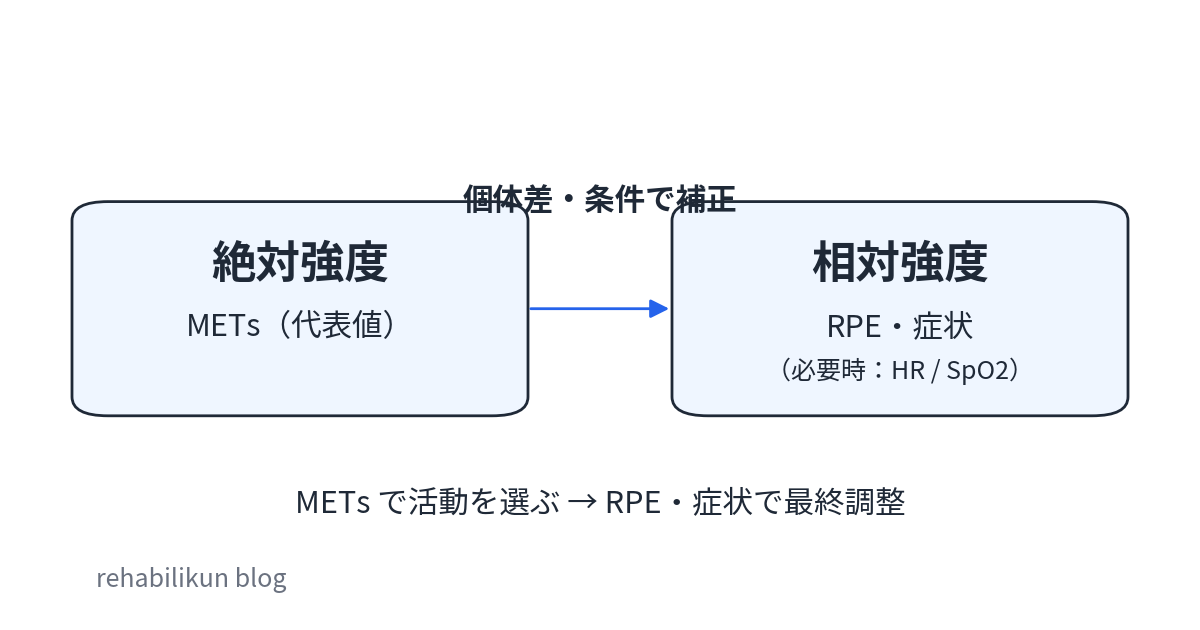
| 区分 | 何を表す? | 臨床での落とし穴 | 安全な扱い |
|---|---|---|---|
| 絶対強度( METs ) | 活動の代表的なエネルギー消費 | 個体差・条件差を無視すると “同じ数値=同じ負荷” になってしまう | 活動選択の入口に使い、過信しない |
| 相対強度( RPE ・症状 ) | 本人にとっての “きつさ” | 評価が曖昧だと日内変動でブレる | 見る順番と記録の型を固定して比較する |
METs が外れやすい場面は 5 つに絞れます
METs が外れやすい理由は、基準( 1 MET )と実測の差に、活動の実施条件の差が重なるためです。特に臨床では、疼痛・不安・呼吸循環の制限で、同じ活動でも主観的なきつさが先に上がります。
下の表は、頻出のズレ要因を「原因→起きやすい状況→対策」に落とし込んだものです。原因を “固定できる条件” に言い換えると、再評価が強くなります。
| ズレ要因 | 起きやすい状況 | 何が起きる? | 実務での対策 |
|---|---|---|---|
| 安静時代謝の個体差 | 高齢/低筋量/肥満 | 1 MET が 3.5 と一致しない | RPE と症状で補正し、条件を記録する |
| 疾患による制限 | 心不全/ COPD /貧血 | 低い METs でも息切れが強い | 中止基準を明確化し、分割・休憩で調整 |
| 薬剤の影響 | β 遮断薬/抗不整脈薬 | 心拍反応が鈍く、 HR 指標が外れる | 心拍に依存しすぎず、RPE と症状を併用 |
| 実施条件のばらつき | 歩行速度/坂/補助具 | 同じ “歩行” でも強度が変わる | 速度・環境・補助具・休憩を固定して比較 |
| 疼痛・不安・学習 | 術後/慢性疼痛/初回介入 | METs は低いのに “きつい” | 短時間→再評価の段階づけで馴化を待つ |
外れたら「症状 → RPE → 条件」の順で補正します
METs を臨床で使うときは、「数値を当てる」より「破綻しない運用」が大切です。迷いが出たら、まず症状を見て、次に RPE を確認し、その後に条件差を分解すると判断が揃います。
ポイントは、強度を上げ下げする前に「何がズレの原因か」を切り分けることです。数値を信じるより、見る順番を固定した方が安全に再現できます。
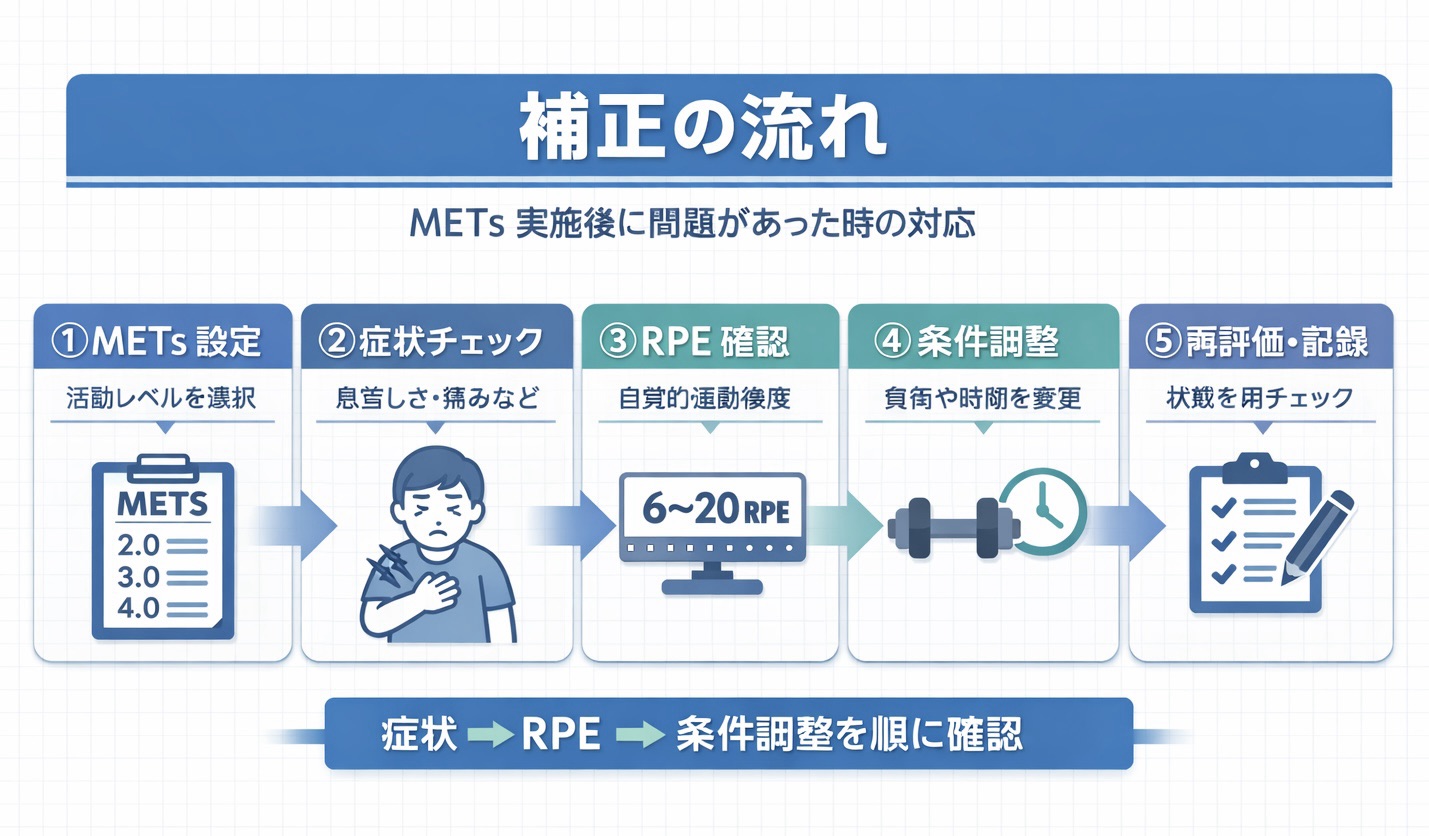
| ステップ | まずやること | 判断のコツ | 記録に残す |
|---|---|---|---|
| 1 | 症状の有無を確認 | 息切れ/胸部不快/めまい/疼痛があれば “数値より安全” | 症状の種類+出現タイミング |
| 2 | RPE( Borg )で相対強度を確認 | 予定より高い=強度か条件が強い | RPE +活動条件 |
| 3 | 条件差を分解 | 速度/坂/補助具/休憩間隔を “1 つ” に固定 | 速度・環境・補助具・休憩 |
| 4 | 分割・休憩で段階づけ | 同じ活動でも “短く区切る” と安全側に寄る | 実施時間(分)+休憩(回/分) |
| 5 | 同条件で再評価 | 変える変数は 1 つだけ(強度の比較が成立する) | 前回との差(症状・ RPE ・条件) |
METs を主役にしない場面が先に決まります
METs は「強度の目安」ですが、安全管理の指標としては単独では弱い場面があります。特に呼吸循環疾患や術後では、数値よりも症状・バイタル・観察所見が先に重要です。
下の早見は、METs を主役にして良い場面と、補助に回すべき場面を整理したものです。迷ったら補助に回すくらいが、現場ではちょうど安全です。
| 判定 | 場面の例 | METs の使い方 | 併用すべきもの |
|---|---|---|---|
| 主役にしやすい | 健康成人の活動量整理 | 活動選択と強度分類に使う | RPE(確認程度) |
| 補助に回す | 高齢/低筋量/肥満 | 代表値として当たりを付ける | RPE、疲労、疼痛 |
| 補助に回す | 心不全/ COPD /術後 | 段階づけの参考に使う | 症状、 SpO2、血圧、 HR(必要時) |
| 補助に回す | β 遮断薬内服 | 心拍ベースの強度設定を過信しない | RPE、 Talk test、症状 |
補正の順番は「症状 → RPE → 心拍 → 必要時バイタル」です
実務では、METs を「活動の候補出し」に使い、最終的な強度は相対強度で合わせると運用が安定します。相対強度の軸として扱いやすいのが RPE( Borg )で、加えて息切れ・疼痛・疲労などの症状を確認します。
心拍は便利ですが、薬剤や不整脈、脱水などで外れます。したがって「心拍だけで決めない」ルールにして、RPE +症状(必要時は SpO2 や血圧)をセットにすると迷いにくくなります。
| 見るもの | まず確認 | 次の一手 | 記録の型 |
|---|---|---|---|
| 症状 | 息切れ、胸部不快、めまい、疼痛 | 強度を下げる/分割/休憩 | 症状の種類+出現タイミング |
| RPE( Borg ) | 予定より高い/低い | 速度・休憩・負荷を調整 | RPE +活動条件 |
| 心拍 | 反応の過大・過小 | 薬剤・体調・環境を確認 | HR +内服+時刻 |
| SpO2・血圧(必要時) | 低下・過上昇 | 中止基準に従い安全優先 | 数値+体位+測定条件 |
症例で当てはめると、見るべきものがはっきりします
臨床では「表どおりにやると危ない」「数値は低いのに本人はかなりきつい」という場面が出ます。METs を入口にしつつ、RPE と症状で相対強度を合わせる流れを、よくある 2 パターンで整理します。
| 場面 | まず確認 | 強度の決め方 | 運用と記録 |
|---|---|---|---|
| 心不全+ β 遮断薬 | 息切れ、胸部不快、めまい、ふらつき | METs は目安にとどめ、RPE と症状を主軸に調整する | 分割(短時間×回数)+休憩で段階づけ。活動+条件(速度・休憩)+ RPE +症状の出現タイミングを残す |
| COPD | 息切れの程度、会話のしやすさ( Talk test )、必要時は SpO2 | METs は入口にとどめ、RPE と症状で調整する | 速度を落とす/休憩間隔を固定する/環境(坂・距離)を固定する。環境条件+休憩+ RPE +息切れの出現時点を残す |
再評価に効くのは METs より「条件の 1 行記録」です
METs の数値は代表値なので、再評価で効くのは条件です。活動名だけでは同条件比較にならないため、最低限「活動+条件+時間(分)」まで 1 行で残すと、次回の調整が速くなります。
おすすめは「変える変数は 1 つだけ」の運用です。速度を上げるのか、休憩を減らすのか、時間を伸ばすのかを 1 つに絞ると、反応の解釈がブレません。
| 項目 | 書き方 | 例 |
|---|---|---|
| 活動 | 何をしたか | 平地歩行 |
| 条件 | 速度/坂/補助具/休憩を具体化 | 60 m/分、 T 字杖、休憩 2 回 |
| 時間 | 分で統一 | 合計 12 分( 3 分× 4 ) |
| 反応 | RPE と症状をセット | RPE 13、息切れ軽度(終了直後) |
記録シートをダウンロード
記事の内容を現場でそのまま使いたい方向けに、METs 補正記録シートを用意しました。数値だけで判断せず、症状・ RPE ・条件差を並べて残したいときに使いやすい構成です。
プレビューを表示する
現場の詰まりどころ(解決の三段:アンカー 2 +同ジャンル 1 )
METs の運用で詰まりやすいのは「表の値は分かったのに、強度が決められない」場面です。多くは条件のばらつきか、相対強度の評価不足が原因です。
迷ったときは、下の 3 本だけを使って整理すると戻り先が明確になります。
よくある失敗 → 対策(迷いを “条件” と “相対強度” に分解する)
迷いを「条件」か「相対強度」に分解すると、次アクションが明確になります。チームで共有するなら、下の表を運用ルールにしても回ります。
| よくある迷い | 起こりやすい理由 | 対策(次アクション) | 記録ポイント |
|---|---|---|---|
| 同じ活動なのに日によって違う | 体調・内服・環境の変動 | 条件(時刻・内服・環境)を 1 行で残す | 時刻、内服、睡眠、体調 |
| 表の METs だと強すぎる | 疼痛・不安・疾患で相対強度が上がる | 分割/休憩/速度低下+ RPE を確認 | RPE、症状、休憩間隔 |
| 心拍で決めたのに合わない | 薬剤や反応性の個体差 | 心拍は参考にし、RPE +症状を主軸にする | 内服、 HR 反応、主観 |
回避の手順/チェックリスト(迷ったらここに戻す)
迷いが出たときは、チェック項目を上から順に確認し、変える変数を 1 つに絞ります。これだけで “同条件比較” が成立し、再評価が速くなります。
| チェック | 見るポイント | NG なら | 次の一手 |
|---|---|---|---|
| 症状 | 息切れ/胸部不快/めまい/疼痛 | 出現あり | 中止・一時中断・強度を下げる |
| RPE | 予定より高い(例: 1〜 2 段階) | 上がりすぎ | 分割/休憩/速度低下で調整 |
| 条件 | 速度/坂/補助具/休憩の違い | バラつく | 1 つだけ固定して比較する |
| 薬剤 | β 遮断薬など( HR 指標が外れる) | 内服あり | 心拍依存を避け、RPE と症状中心に |
ここまで整えても毎回同じところで詰まる場合は、書き方や手順だけでなく、教育体制・共通フォーマット・相談相手の有無など、職場環境の影響を受けている可能性もあります。評価・記録・報告の「型」をまとめて整理したい方は、次も参考になります。
評価・記録・報告の型をまとめて整理する
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1.「1 MET = 3.5」は絶対に正しいのですか?
いいえ、便利な基準値として広く使われていますが個体差があります。安静時代謝は年齢や体組成などで変動するため、同じ METs でも “きつさ” が一致しないことがあります。実務では RPE と症状で補正し、条件をそろえて比較するのが安全です。
Q2.高齢者では METs が当てにならないですか?
高齢者では安静時代謝や筋量、歩行条件の影響を受けやすく、代表値どおりにならない場面が増えます。ただし “使えない” ではなく、METs を入口にして、最終判断を RPE と症状で合わせる運用に切り替えると破綻しにくくなります。
Q3.β 遮断薬内服中は、心拍で強度設定しない方がいいですか?
心拍反応が鈍くなるため、心拍のみで決める運用はズレやすくなります。心拍は参考にしつつ、RPE と症状(必要時は SpO2 や血圧)を主軸にして判断を揃えると安全です。
Q4.「同じ 4 METs」でも日によってきつさが違うのはなぜ?
体調・睡眠・内服・環境(室温、坂、速度、補助具)などの条件が変わると、相対強度(きつさ)が動きます。活動名だけでなく「条件+時間(分)+反応( RPE・症状)」まで 1 行で残すと、原因の切り分けができます。
次の一手
- 全体像をそろえる:運動療法ハブで “安全→処方→記録→再評価” の型を確認する
- 実装手順を固める:運動強度の決め方( METs / RPE / 心拍 )で判断の順番をそろえる
参考文献
- Franklin BA, Brinks J, Berra K, Lavie CJ, Gordon NF, Sperling LS. Using Metabolic Equivalents in Clinical Practice. Am J Cardiol. 2018;121(3):382-387. doi: 10.1016/j.amjcard.2017.10.033
- Ainsworth BE, Haskell WL, Herrmann SD, et al. 2011 Compendium of Physical Activities: a second update of codes and MET values. Med Sci Sports Exerc. 2011;43(8):1575-1581. doi: 10.1249/MSS.0b013e31821ece12
- Kozey S, Lyden K, Staudenmayer J, Freedson P. Errors in MET estimates of physical activities using 3.5 ml × kg-1 × min-1 as the baseline oxygen consumption. J Phys Act Health. 2010;7(4):508-516. doi: 10.1123/jpah.7.4.508
- Leal-Martín J, Muñoz-Muñoz M, Keadle SK, et al. Resting Oxygen Uptake Value of 1 Metabolic Equivalent of Task in Older Adults: A Systematic Review and Descriptive Analysis. Sports Med. 2022;52(2):331-348. doi: 10.1007/s40279-021-01539-1
- Willis EA, Herrmann SD, Hastert M, et al. Older Adult Compendium of Physical Activities: Energy costs of human activities in adults aged 60 and older. J Sport Health Sci. 2024;13(1):13-17. doi: 10.1016/j.jshs.2023.10.007
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下