腱反射の評価方法とは?目的・手順・解釈の全体像
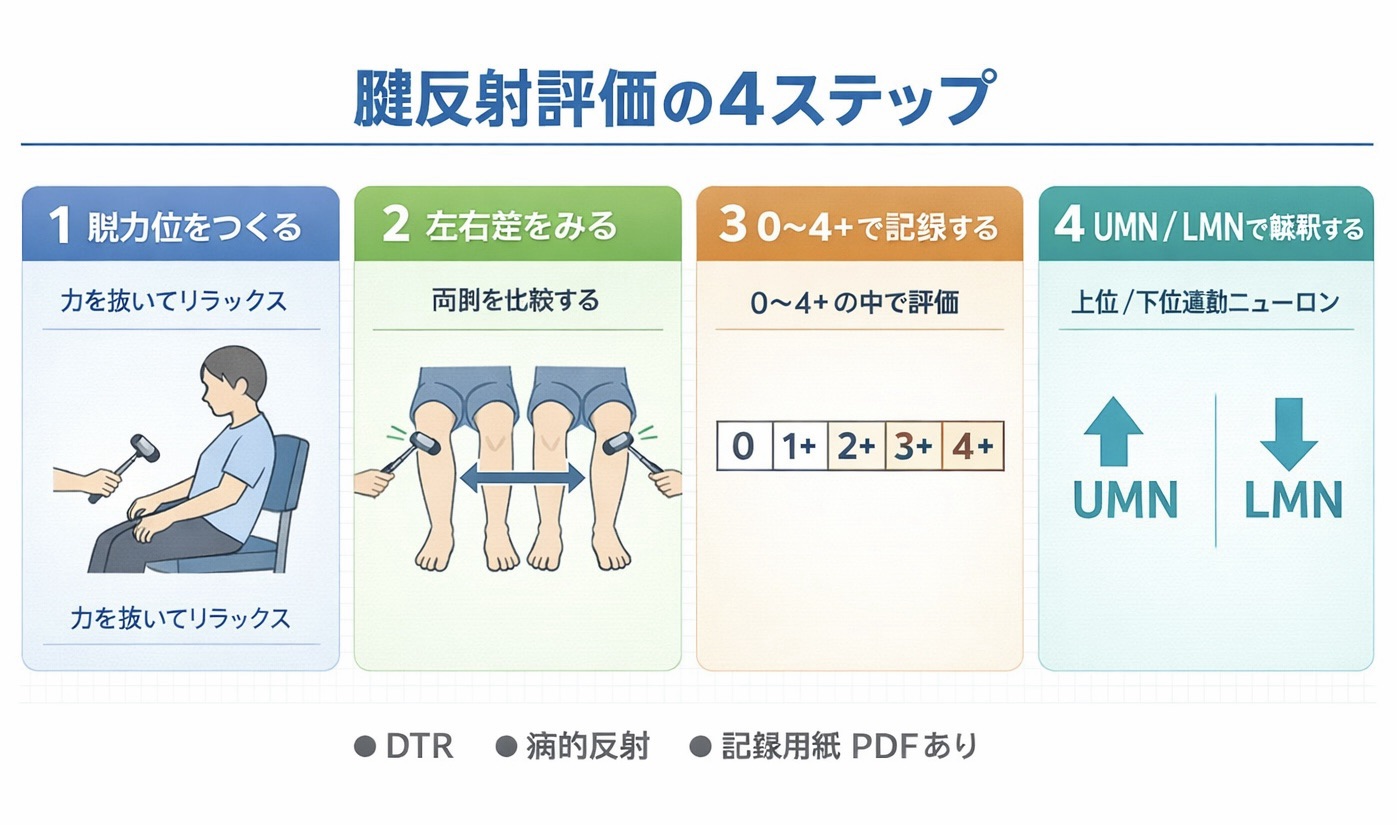
腱反射の評価は、脱力位をつくる → 左右差を比べる → 反応の強さを整理する → UMN / LMN の文脈で解釈する、の流れでほぼ決まります。本記事は、腱反射の評価方法を 1 ページで整理したい PT / OT / ST ・新人〜中堅の臨床者 向けに、目的・やり方・解釈の流れを総論としてまとめたページです。
このページで答えるのは、腱反射をどう実施し、どう読めば臨床で使えるか です。一方で、0〜4+ の詳しい意味、 SOAP の書き方、記録用紙 PDF は 腱反射スコア 0〜4+ の記録用紙ページ に分け、ここでは「全体像と実務の型」に絞って整理します。
評価の型は、個人の努力だけで身につくとは限りません。
今の職場で教育体制がない、相談相手がいない、教材に触れにくい、評価の見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
腱反射の生理と UMN / LMN の基礎
腱反射(深部腱反射)は、「受容器 → 求心路 → 脊髄中枢 → 遠心路 → 効果器」で構成される反射弓の働きをみる検査です。下行性抑制が外れると反射は亢進しやすく、逆に反射弓のどこかが障害されると減弱〜消失しやすくなります。つまり、反射そのものを見るというより、どの経路が保たれているかを推定する評価 と捉えると理解しやすいです。
典型的には、UMN 障害 で反射亢進・痙縮・病的反射陽性、LMN 障害 で反射低下〜消失・筋萎縮・線維束攣縮がみられます。ただし、腱反射だけで病変を断定するのではなく、筋力、感覚、協調運動、歩行所見と束で読むことが前提です。
腱反射のやり方(実施環境・姿勢・打鍵の総則)
腱反射のやり方で最重要なのは、脱力位をつくること です。関節と腱のテンションを抜き、重力に任せてぶら下がる姿勢を確保したうえで、反射槌の接触面を腱に対しておおむね 45° で軽く弾きます。事前に「痛みは最小限で、短時間で終わる」ことを説明し、警戒心を下げてから始めると反応が安定しやすくなります。
比較は 左右 → 近位遠位 → 上肢下肢 の順で毎回そろえます。最初は弱めの打鍵から始め、必要時のみ 1 段階だけ強度を上げます。同一点の連打、強打、骨への打鍵は再現性を崩しやすいため避けます。術後直後、皮膚病変、強い疼痛がある部位では、部位や強度を調整し、安全性を優先します。
反射検査を 5 分で回す順番
スマホでは表が横に見切れるため、必要に応じて左右にスクロールして確認してください。
| 手順 | 何をするか | 見るポイント | 記録のコツ |
|---|---|---|---|
| 1 | 体位と脱力を整える | 腱テンション、恐怖心、疼痛の有無 | 体位・誘発条件を先に固定する |
| 2 | 左右差をみる | 反応の大きさ、再現性、近位遠位差 | 左右を続けて打鍵して比較する |
| 3 | 低下・正常・亢進の大枠で整理する | 低下傾向か、亢進傾向か、 clonus の有無 | 細かな 0〜4+ 表記は専用ページのルールにそろえる |
| 4 | UMN / LMN の文脈で解釈する | 筋緊張、筋力、感覚、歩行との整合 | 次に何をみるかまで書く |
深部腱反射の種類とやり方(上肢)
二頭筋反射 は主に C5 – C6 をみる反射で、肘軽度屈曲位で前腕を支え、肘窩で二頭筋腱を触知して軽打します。腱を指で軽く張り、その上から打つと当てやすくなります。腕橈骨筋反射 も主に C5 – C6 をみる反射で、前腕中間位とし、橈骨遠位 1 / 3 付近を軽打します。
三頭筋反射 は主に C7 – C8 をみる反射で、肩 90° 外転・肘屈曲位で上腕を支え、肘頭近位の腱を打鍵します。上肢では、反応が乏しいときほど「脱力できているか」「骨に当たっていないか」が差をつけます。肩甲帯がすくんでいると評価しづらいため、肩を落としてもらってから始めます。
深部腱反射の種類とやり方(下肢)
膝蓋腱反射 は主に L2 – L4 をみる反射で、端座位で下腿をぶら下げ、膝蓋骨直下の膝蓋腱中央を軽打します。仰臥位なら、下腿の下にロールを入れて膝屈曲 20〜30° を保ち、大腿四頭筋の脱力をつくります。
アキレス腱反射 は主に S1 – S2 をみる反射で、腹臥位または短坐位で足部を軽い背屈位に保持し、アキレス腱を打鍵します。足趾を強く握り込まず、足関節を固定しすぎないことがコツです。高齢者や糖尿病患者では、皮膚状態や痛覚低下も同時に観察しておくと安全です。
Jendrassik 操作と反射誘発のコツ
下肢の反応が乏しいときは、両手を組み、合図で素早く引き合う Jendrassik 操作 を使います。上肢では、軽い握り拳や足踏みなど、別課題に注意を向けるだけでも反応が見えやすくなることがあります。大事なのは、誘発手段を毎回ばらばらにしないこと です。
院内標準化の観点では、「通常条件で 1 回」「必要時のみ Jendrassik を追加」と段階を決めておくと、記録の比較がしやすくなります。同一点の連打は habituation を起こしやすいため、打鍵の間隔を空け、角度・強度・接触部位を微調整しながら判定します。
反応の強さは「低下・正常・亢進」の大枠で先に読みます
親記事で先に押さえたいのは、0〜4+ を暗記することより、低下傾向か、正常域か、亢進傾向かを大枠で読むこと です。臨床では、そのうえで左右差、再現性、誘発条件、病的反射、筋緊張を束で見て解釈します。
目安としては、0〜1+ =低下傾向、2+ =おおむね正常、3〜4+ =亢進傾向 と整理すると全体像をつかみやすくなります。0〜4+ の細かな意味、表記ゆれ、 SOAP の書き方、記録用紙 PDF は、専用記事の 腱反射スコア 0〜4+ の記録用紙ページ にまとめています。
病的反射の評価と意義
病的反射は、異常を拾う入口 です。代表的には Babinski、Chaddock、Oppenheim、Gordon、Hoffmann、Trömner などがありますが、親記事でまず押さえるべきなのは「単独で断定しない」ことです。 DTR の亢進、筋緊張、運動障害、感覚障害、歩行所見と束で解釈します。
特に Hoffmann / Trömner は、健常でもみられることがあるため、左右差と他の UMN 徴候の有無 が重要です。皮膚刺激が強すぎると疼痛反応や逃避反応で偽陽性が混ざるため、刺激は最小限で、再現性を確認しながら判定します。
UMN / LMN 鑑別の考え方(パターン表)
スマホでは表が横に見切れるため、必要に応じて左右にスクロールして確認してください。
| 所見 | UMN | LMN | 注意 |
|---|---|---|---|
| 筋緊張 | 増加(痙縮) | 低下 | 疼痛・姿勢で変動 |
| DTR | 亢進傾向 | 低下/消失傾向 | 左右差と再現性を確認 |
| 病的反射 | 陽性になりやすい | 多くは陰性 | 刺激強度による偽陽性に注意 |
| 筋力分布 | 非髄節性になりやすい | 髄節・末梢神経支配に一致しやすい | 努力や疼痛でも変わる |
UMN / LMN は単純な二分ではなく、混在像 をとることがあります。例えば頚髄症では、上肢に筋萎縮や反射低下、下肢に反射亢進や病的反射陽性が混在することがあります。反射だけで完結させず、巧緻運動、しびれ、歩行、バランスの所見まで統合して読むことが重要です。
現場の詰まりどころと対処
反射検査で止まりやすいのは、「出ない」「出すぎる」「記録と解釈がぶれる」 の 3 つです。先に確認したい場所をまとめると、次の 3 本です。
よくある失敗
スマホでは表が横に見切れるため、必要に応じて左右にスクロールして確認してください。
| 失敗 | 起こりやすいこと | 修正ポイント |
|---|---|---|
| 強く叩きすぎる | 疼痛、力み、偽陽性、再現性低下 | 最初は弱めに 1 回、必要時のみ 1 段階上げる |
| 腱より骨に当たる | 反応が出ない、痛みが出る | 腱を触知し、支え方を変えて当てどころを整える |
| 条件を変えたまま比較する | 左右差の解釈がぶれる | 体位、支持、誘発条件、順番を固定して比較する |
反応が出ないとき は、 LMN 障害をすぐ疑う前に、脱力不足、腱テンション、打鍵位置、恐怖心を見直します。反応が出すぎるとき は、力み、疼痛、連打、強打が混ざっていないかを確認します。どちらも「条件をそろえて再現性をみる」ことが最優先です。
ミニケース:脳卒中・頚髄症・末梢神経障害
脳卒中 では、 BR 亢進、 AJ で clonus、 Babinski 陽性など、複数の UMN 徴候が同側にそろうパターンが典型です。この場合は、痙縮管理や転倒予防まで見据えて評価を進めます。
頚髄症 では、上肢に LMN 所見、下肢に UMN 所見が混在することがあります。末梢神経障害 では、髄節や末梢神経支配に一致した低下〜消失がヒントになります。いずれも、筋力・感覚・歩行とセットで読むと局在診断の精度が上がります。
記録は「スコア」より「条件つき」で残します
親記事で押さえておきたい記録の原則は、スコアだけで終わらせず、どの条件でその反応だったかを残す ことです。最低限そろえたいのは、部位、左右差、誘発条件、疼痛の有無、関連する機能所見の 5 点です。
例えば「KJ 3+」だけでは比較しにくくても、「端座位、疼痛なし、 Jendrassik なし、 KJ 3+、歩行で膝伸展優位」のように条件を添えると、次回評価や申し送りで読み返しやすくなります。SOAP 例、表記ルール、 A4 記録用紙 PDF は、重複を避けるため 専用の記録用紙ページ にまとめています。
禁忌・注意
皮膚損傷、術創、感染徴候がある部位では直接刺激を避け、必要に応じて部位をずらすか、代替所見へ切り替えます。疼痛増悪や痙攣誘発の既往がある場合は、強い打鍵や過度の皮膚刺激を避け、最小限の評価にとどめます。
高齢者や骨粗鬆症では関節端への不用意な衝撃を避け、端座位前には転落リスクを確認します。抗凝固療法中では皮下出血の有無も確認し、打鍵後の皮膚変化にも注意を払います。動画記録を行う場合は、同意と保存ルールを事前にそろえておきます。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
反応が出ないとき、まず何から見直しますか?
最初は 脱力位 と 当てどころ を見直します。関節角度と腱テンションを抜ける位置に調整し、腱直上に軽く弾く打鍵へ戻します。
それでも反応が乏しければ、支え方の変更、注意分散、 Jendrassik の追加を行い、左右差と再現性を確認します。最終的には、髄節分布、感覚、筋萎縮なども統合して LMN 所見の可能性を判断します。
左右差はどのくらいで意味がありますか?
目安として 1 段階以上 の差は臨床的に意味を持ちやすいですが、単回では決めません。角度、強度、体位、誘発条件をそろえて再現性を確認します。
左右差が安定している場合は、筋力、感覚、協調運動、歩行などの所見と整合するかをみて、局在推定と重症度評価に結びつけます。
Hoffmann 陽性だけで、すぐ UMN 障害と考えてよいですか?
いいえ。 Hoffmann は 単独陽性だけでは判断しません。健常でもみられることがあり、特に両側対称に軽く出るだけでは異常の決め手になりにくいです。
意義が高まるのは、左右差がある、 DTR 亢進や痙縮を伴う、巧緻運動障害や歩行障害がある、といった場面です。必ず他の UMN 徴候と束で解釈します。
0〜4+ の詳しい意味や記録例はどこで確認できますか?
この親記事では全体像を優先しているため、0〜4+ の細かな意味、表記ゆれ、 SOAP の書き方、記録用紙 PDF は別ページに分けています。
腱反射スコア 0〜4+ の記録用紙ページ で、実際の書き方と A4 配布物をまとめて確認できます。
次の一手
A. 手順を深掘りする:深部腱反射の手順(上肢・下肢)
B. 書き方と配布物を見る:腱反射スコア 0〜4+ の記録用紙
参考文献
- Rodriguez-Beato FY, Urribarri O. Physiology, Deep Tendon Reflexes. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025–. PubMed
- Zimmerman B, Menon RS. Deep Tendon Reflexes. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025–. PubMed
- Whitney E, Ishii L. Hoffmann Sign. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025–. PubMed
- Walker HK. Tendon Reflexes and Reflex Testing. In: Walker HK, Hall WD, Hurst JW, editors. Clinical Methods. 3rd ed. Boston: Butterworths; 1990. NCBI Bookshelf
- Passmore SR, Bruno PA. Anatomically remote muscle contraction facilitates patellar tendon reflex reinforcement while mental activity does not: a within-participants experimental trial. Chiropr Man Therap. 2012;20(1):29. DOI / PubMed
- Ertuglu LA, Karacan I, Yilmaz G, Türker KS. Standardization of the Jendrassik maneuver in Achilles tendon tap reflex. Clin Neurophysiol Pract. 2017;3:1-5. DOI / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下