MSA の理学療法評価は「リスク → 機能 → 病勢」で固定すると迷いが減ります
このページで決めるのは、多系統萎縮症( MSA )の評価順と同日バンドルの最小セットです。失調・パーキンソニズム・自律神経障害が混在する MSA では、項目を増やすより先に「何を先に拾うか」を固定したほうが、転倒・誤嚥・起立性低血圧( OH )の見落としが減ります。
本記事は、 UMSARS と SARA を軸に、転倒・嚥下・ OH を同日にどう束ねるかに絞って整理します。細かい採点マニュアルや subtype 比較を深掘りするページではなく、初回 10 分で方向づけを決め、 4–8 週で同条件再評価へつなぐための総論として使ってください。
評価の型は、個人の努力だけで身につくとは限りません。教育体制や相談相手が乏しく、観察・記録・再評価の型が職場で揃いにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。 PT キャリアガイドを見る
クイックリンク(このページ内)
- MSA の病態と評価の意義
- 初回 10 分フロー(リスク確認 → 機能 → 病勢)
- 同日バンドルの最小セット(早見表)
- 記録シート PDF のダウンロード
- 現場の詰まりどころ/よくある失敗
- 疾患特異的評価: UMSARS
- 失調重症度: SARA / ICARS
- パーキンソニズム合併の見立て
- 自律神経:起立性低血圧( OH )
- 歩行・バランス・転倒リスク
- 嚥下・構音・呼吸(赤旗つき)
- 再評価間隔と指標の束ね方
- よくある質問
- 次の一手
MSA の病態と評価の意義
MSA は、小脳失調・パーキンソニズム・自律神経障害が混在する進行性疾患です。臨床で迷いやすいのは、同じ患者さんでも日によって前景に出る症状が変わることです。そこで評価は、疾患特異的尺度・機能評価・合併症リスク評価を同日に束ね、「前回と何が違うか」を同条件で追える形に整える必要があります。
運用を安定させる要点は 2 つです。①病勢は UMSARS 、失調は SARA を核にして縦の軸を作ること。②転倒・誤嚥・ OH を先に拾ってから歩行・バランスへ進み、中止基準と実施条件の線引きを明確にすることです。これだけで、評価の迷いと手戻りが一気に減ります。
初回 10 分フロー(リスク確認 → 機能 → 病勢)
初回は「精密さ」より「方向づけ」が優先です。転倒・誤嚥・ OH のサインが強い日に歩行評価を先に進めると、数値が取れても解釈しにくくなります。まず“止める基準”を固め、次に機能(歩行・バランス)、最後に病勢( UMSARS / SARA )へつなげます。
※スマホでは表を横にスクロールしてご覧ください。
| 順番 | 目的 | 最低限みること | 記録の要点 |
|---|---|---|---|
| ① リスク確認 | 中止基準と実施条件を決める | 起立時の前失神 / ふらつき、むせ・湿性嗄声、呼吸の違和感 | 症状の有無と出現タイミング(起立後 1–3 分、食後、会話後など) |
| ② 機能 | 転倒の起点を同定する | 起立・方向転換・停止・狭所での破綻 | 補助具・靴・装具・介助量を固定する |
| ③ 病勢 | 縦断の軸を作る | UMSARS( I・II・IV )+ SARA | 同日取得、前回比、条件(内服・疲労・時間帯)を併記する |
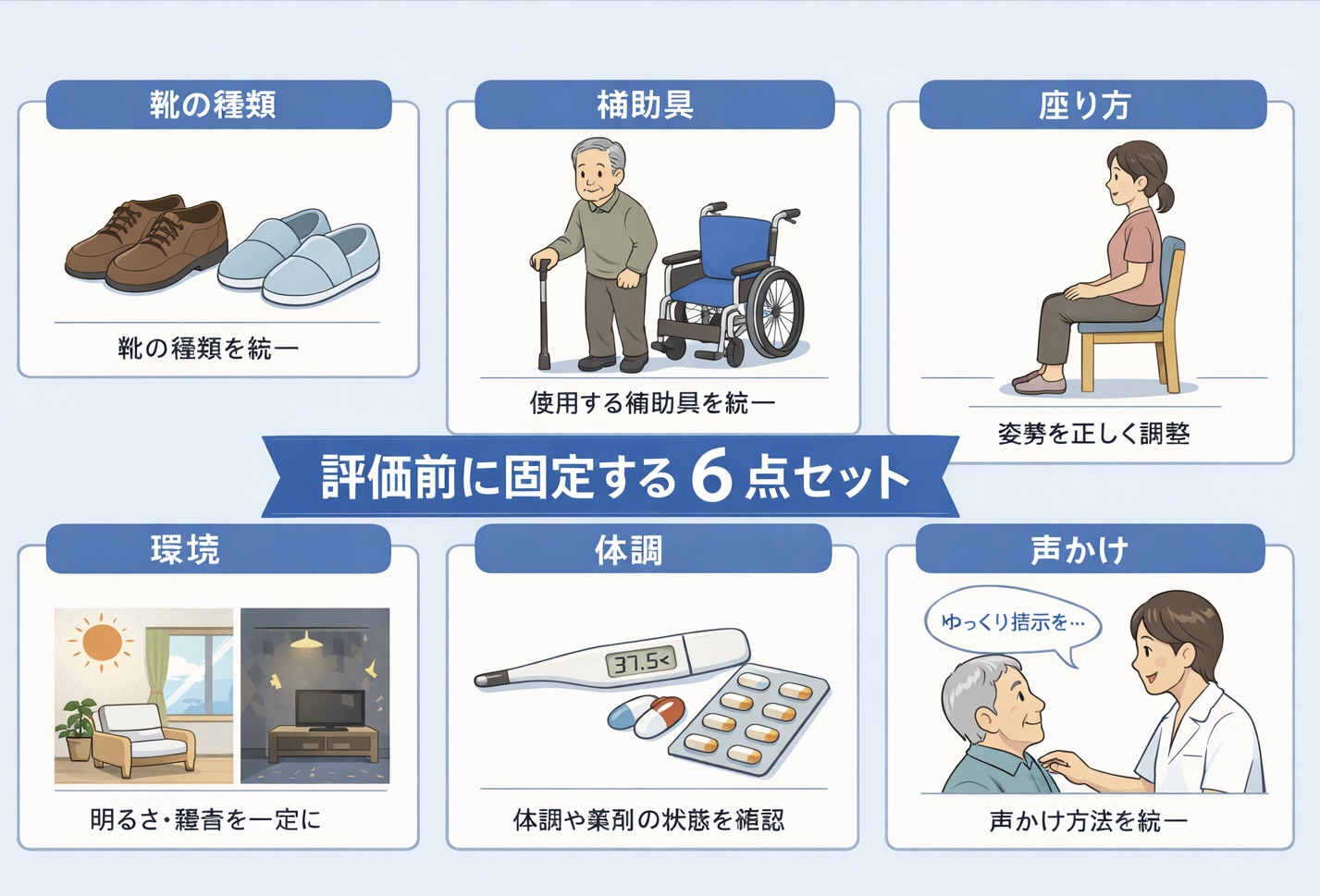
同日バンドルの最小セット(早見表)
臨床で回しやすい最小セットは、病勢・失調・転倒・ OH ・嚥下の 5 本です。まずはこのセットを同日取得できる形に整え、余力が出てから詳細な歩行解析や追加尺度を積み上げるほうが、再評価の解釈がぶれません。
※スマホでは表を横にスクロールしてご覧ください。
| 領域 | まず取るもの | 使いどころ | 固定する条件 |
|---|---|---|---|
| 病勢 | UMSARS( I・II・IV ) | 生活影響と全体障害度を縦断で追う | 時間帯、内服、補助具、介助量、疲労 |
| 失調 | SARA(必要時のみ ICARS ) | 短時間で失調重症度を追う | 靴、補助具、課題順、休息量 |
| 転倒 | バランス指標(例: BBS )+ TUG + 10 m 歩行 | 破綻場面と移動の安全域を把握する | 同一課題、同一補助具、同一介助量 |
| OH | 臥位 5 分 → 立位 1 分・ 3 分の BP / HR / 症状 | 離床・歩行練習の可否判断につなげる | 姿勢、安静時間、カフ位置、食後 / 内服後の条件 |
| 嚥下 | RSST → 必要時 MWST などのベッドサイドスクリーニング | 誤嚥リスクの入口を拾う | 食後 / 会話後、声質、疲労、痰量 |
記録シート PDF のダウンロード
同日バンドルを 1 枚で揃えたいときは、以下の記録シートを使うと運用しやすくなります。患者基本情報、固定条件、採点欄、再評価メモを 1 ページでまとめられる構成です。
A4 1 枚 / 同日バンドル用 / 病勢・失調・ OH ・嚥下・再評価メモを整理
記録シートのプレビューを開く
現場の詰まりどころ/よくある失敗
MSA の評価でいちばん詰まりやすいのは、「項目が多いこと」ではなく、同じ条件で縦断比較できないことです。まずは条件固定(時間帯・内服・補助具・介助量・疲労)を型にしてから、スケールの精度を上げるほうが、結果的に早く安定します。
迷ったら、次の 3 本だけに戻してください。
※スマホでは表を横にスクロールしてご覧ください。
| よくある失敗 | 起きやすい理由 | 整え方(最小手順) | 記録テンプレの一言 |
|---|---|---|---|
| 毎回、実施順がバラバラ | 症状の揺らぎで“その日できること”に流される | 順番を固定( OH / 嚥下 → 機能 → UMSARS / SARA )し、できない項目は欠測理由を残す | 「本日は OH 症状ありのため歩行は中止、病勢のみ実施」 |
| 点数は取れるが、介入に繋がらない | 転倒の起点(開始 / ターン / 停止)が言語化されない | 点数に 1 行コメント(どこで崩れたか)を必ず併記する | 「ターンで外側へ流れる / 停止で前方へ突っ込む」 |
| 前回比が解釈できない | 内服・時間帯・補助具が揃っていない | 条件を固定し、変えた場合は変更点だけを書き足す | 「内服後 60 分、四点杖、 1 名見守り」 |
| OH の数値だけで判断してしまう | 症状(前失神)が拾えていない | 数値 + 症状 + 出現タイミングをセットで残す | 「起立後 2 分で眼前暗黒、着座で改善」 |
疾患特異的評価: UMSARS
UMSARS は、病勢と生活影響を縦断で追うための中核尺度です。実務では Part I(症状・ ADL )、Part II(運動)、Part IV(全体障害度)を同日に取得すると、生活面・運動面・全体像の変化を短時間で揃えやすくなります。
一方で、自律神経の観察は Part III に任せきりにせず、 OH 症状が前景に出る日は別立ての起立試験で BP / HR / 症状を丁寧に取り、 UMSARS は病勢の軸として使うほうが解釈しやすくなります。 Part II の姿勢・歩行所見は、移動課題での破綻点と並べて残すと介入の方向づけがぶれません。
失調重症度: SARA / ICARS
SARA( 0–40 点、 8 項目)は簡便で頻回再評価に向き、 ICARS( 0–100 点、 19 項目)は網羅性が高く、初回の精査や方針変更前後の詳細確認に向きます。日常の運用では SARA を軸、必要時のみ ICARS を追加としたほうが回しやすいです。
協調障害のばらつきは、尺度だけで完結させず、歩行や移動課題で「どこで崩れたか」を短文で残すことが大切です。採点は“できた / できない”で終わらせず、速度、視線、二重課題、疲労など崩れる条件を併記すると再現性が上がります。
パーキンソニズム合併の見立て
MSA では固縮、寡動、姿勢反射障害、すくみ足が共存し、起立・方向転換・狭所・停止で動作が詰まることがあります。転倒リスクは歩行速度だけでは拾いにくいため、開始・ターン・停止の場面観察を必ず組み込み、どこで破綻したかを残します。
薬剤反応性が乏しい例では、評価で拾った破綻点がそのまま介入優先順位になります。つまり、広く平均点を見るより、転倒の起点を 1 つ特定して次回も同じ条件で見るほうが、訓練計画は立てやすくなります。
自律神経:起立性低血圧( OH )の評価
OH の観察は、臥位 5 分 → 立位 1 分 → 立位 3 分で BP / HR / 症状をそろえて取ると、見落としが減ります。とくに MSA では、数値の低下だけでなく前失神、眼前暗黒、気分不良、会話量低下などの症状が実施可否に直結します。
評価は「数値」だけでは不十分です。症状の有無と出現タイミングをセットで記録し、症状が強い日は歩行系を後回しにして、まず休息・水分・タイミング・体位変換手順を整えます。数値が borderline でも症状が強ければ、その日は通常負荷に進めない判断が必要です。
歩行・バランス・転倒リスク
バランス指標・移動課題・歩行速度を中核に、座位 → 立位 → 歩行の順で実施します。 MSA では方向転換や停止の不安定が目立ちやすいため、ターン・狭所・歩行開始で「破綻点」を明確にし、同じ条件で再評価します。
天井 / 床効果が疑われる場合は、点数だけでなく「どこで崩れたか」を短文で残します。これにより、次回の比較で“悪化した”のか“条件が違った”のかを分けて読みやすくなります。
嚥下・構音・呼吸(赤旗つき)
嚥下はベッドサイドでスクリーニングし、異常時は精査へ連携します。 MSA では、むせや湿性嗄声だけでなく、吸気性喘鳴、声帯運動異常、夜間の呼吸音がリスクの入口になることがあります。会話後・食後・夜間など、いつ悪化するかをチームで共有できる形に整えてください。
※スマホでは表を横にスクロールしてご覧ください。
| 赤旗 | その場でやること | 記録の要点 |
|---|---|---|
| 吸気性喘鳴 / 夜間喘鳴 | 負荷を上げない。耳鼻科 / 呼吸器の連携を検討する | 時間帯(夜間 / 運動後)と増悪条件 |
| 湿性嗄声 / むせ増悪 | 食形態・水分戦略を再評価し、必要時に精査へつなぐ | 食後 / 会話後 / 疲労時などのタイミング |
| 微熱・痰増加・呼吸苦 | 離床・運動負荷を下げ、医師へ報告する | SpO₂ 、咳嗽、痰の性状 |
| 体重減少・脱水徴候 | 栄養・水分の評価と連携を優先する | 摂取量、食事時間、疲労 |
再評価間隔と指標の束ね方
外来・病棟とも、まずは 4–8 週 を目安に、 UMSARS( I・II・IV )、 SARA 、バランス指標、移動課題、歩行、起立試験、嚥下スクリーニングを同日に取得します。短期 KPI は転倒・誤嚥・ OH などのリスク、長期 KPI は QOL と介護負担に置くと、チームの意思決定が揃いやすくなります。
欠測が出た場合は、歩行距離・食事時間・介助量などの代替アウトカムを並走させ、「前回より悪いのか」「測れなかったのか」を分けて残します。再評価で重要なのは、項目数より条件固定と欠測理由の可視化です。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
UMSARS と SARA / ICARS の使い分けは?
実務では UMSARS + SARA を同日に取り、病勢と失調を分けて追うのが現実的です。 SARA は頻回再評価に向き、 ICARS は初回の精査や方針変更前後の詳細確認で使うと運用しやすくなります。
MSA-P と MSA-C で評価の優先順位は変わりますか?
基本セットは同じですが、初回の優先が変わります。 MSA-P は開始・ターン・停止などの動作破綻を先に、 MSA-C は OH ・嚥下を含む安全域を先に固めると迷いが減ります。
UMSARS Part III は毎回必須ですか?
自律神経症状が前景に出る日は重要ですが、実務では Part I・II・IV を病勢の軸として固定し、 OH は別立ての起立試験で丁寧に取るほうが、当日の安全判断につなげやすいことがあります。
起立性低血圧( OH )を“中止基準つき”で回すコツは?
臥位 5 分 → 立位 1 分・ 3 分で測定し、椅子と介助者を近傍に配置します。数値だけでなく、前失神や眼前暗黒などの症状を必ずセットで見て、症状が強い日は歩行系を後回しにします。
再評価間隔はどれくらいがよいですか?
外来・病棟とも、まずは 4–8 週で同日バンドルを回し、時間帯・内服・補助具・介助量を固定します。変化が大きい局面では、その間に転倒 / 誤嚥 / OH に寄せた短いチェックを挟むと安全です。
次の一手
- 全体像を先に整理する: 運動失調ハブ
- subtype ごとの優先順位を比較する: MSA-P と MSA-C の違い【比較】評価の優先順位
参考文献
- Wenning GK, Stankovic I, Vignatelli L, et al. The Movement Disorder Society criteria for the diagnosis of multiple system atrophy. Mov Disord. 2022;37(6):1131-1148. doi: 10.1002/mds.29005(PubMed)
- Wenning GK, Tison F, Seppi K, et al. Development and validation of the Unified Multiple System Atrophy Rating Scale. Mov Disord. 2004;19(12):1391-1402. doi: 10.1002/mds.20255(PubMed)
- Schmitz-Hübsch T, du Montcel ST, Baliko L, et al. Scale for the assessment and rating of ataxia: development of a new clinical scale. Neurology. 2006;66(11):1717-1720. doi: 10.1212/01.WNL.0000219042.60538.92(PubMed)
- Trouillas P, Takayanagi T, Hallett M, et al. International Cooperative Ataxia Rating Scale for pharmacological assessment of the cerebellar syndrome. J Neurol Sci. 1997;145(2):205-211. doi: 10.1016/S0022-510X(96)00231-6(PubMed)
- Freeman R, Wieling W, Axelrod FB, et al. Consensus statement on the definition of orthostatic hypotension, neurally mediated syncope and the postural tachycardia syndrome. Auton Neurosci. 2011;161(1-2):46-48. doi: 10.1016/j.autneu.2011.02.004(PubMed)
- Calandra-Buonaura G, Alfonsi E, Vignatelli L, et al. Dysphagia in multiple system atrophy consensus statement on diagnosis, prognosis and treatment. Parkinsonism Relat Disord. 2021;86:124-132. doi: 10.1016/j.parkreldis.2021.03.027(PubMed)
- Mozzanica F, Pizzorni N, Eplite A, et al. Swallowing Characteristics in Patients with Multiple System Atrophy Analyzed Using FEES Examination. Dysphagia. 2024;39(3):387-397. doi: 10.1007/s00455-023-10619-5(PubMed)
- Cortelli P, Calandra-Buonaura G, Benarroch EE, et al. Stridor in multiple system atrophy: Consensus statement on diagnosis, prognosis, and treatment. Neurology. 2019;93(14):630-639. doi: 10.1212/WNL.0000000000008208(PubMed)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



