脳卒中リハの「テクノロジー活用」総論|VR・歩行ロボット・ニューロモデュレーション・テレリハの使い分け
脳卒中リハのテクノロジーは、機器導入そのものが目的ではありません。現場で成果に結びつけるには、①目的(何を伸ばすか)→②用量(反復量)→③安全(中止基準)→④橋渡し(生活への汎化)の順で設計することが重要です。本記事は、VR/歩行ロボット/上肢×ニューロモデュレーション/テレリハを同じ判断軸で整理し、子記事へ迷わず進める総論ページです。
同ジャンルで全体像をつかむ(回遊の三段)
脳卒中ハブ(全体像)へ
続けて読む:脳卒中治療ガイドライン 2025 改訂ポイント(PT実務テンプレ)
代表的な子:VR リハビリと通常リハの違い(脳卒中・高齢者)
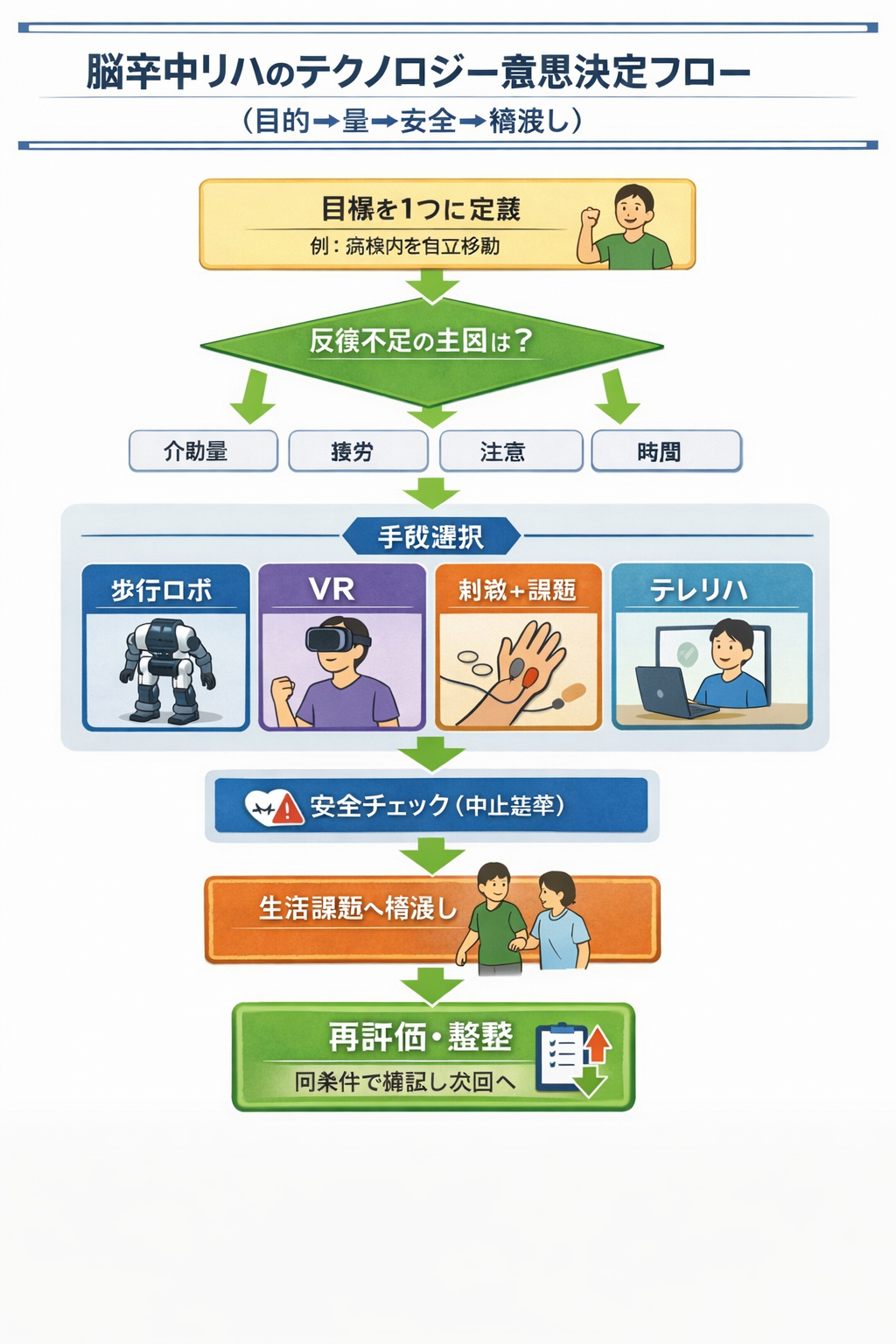
まずは 5 分フロー|「目的 → 量 → 安全 → 橋渡し」で機器を選ぶ
迷ったときは、機器名ではなく目的(アウトカム)から入ります。次の順序を固定すると、担当者や機器が変わっても運用がぶれません。
- 目的を 1 つに絞る:上肢(把持・操作)/歩行自立/バランス(転倒回避)/ADL/在宅継続
- 反復量のボトルネックを特定:介助量、疲労、注意、痛み、時間、人手
- 安全設計を先に決める:転倒、循環、疼痛、酔い(VR)、刺激の禁忌
- 通常リハへ橋渡し:機器で稼いだ反復を生活課題に接続
- 短い再評価:同条件・同指標で小さく回す
使い分け早見|「誰に・何を・どう増やすか」で整理する
4 手段を臨床判断に直結する形で比較します。ポイントは、何を増やすための手段かを明確にすることです。
| 手段 | 主なねらい | 強み(増やせるもの) | 注意(止まりどころ) | 子記事 |
|---|---|---|---|---|
| VR | 上肢/バランス/歩行の課題反復、参加 | 反復回数、フィードバック、継続性 | 酔い・ふらつき・代償増加 | VR の運用(安全・処方テンプレ) |
| 歩行ロボット | 歩行自立の獲得(非歩行〜要介助層) | 歩行量(反復・標準化) | 橋渡し不足で生活歩行に汎化しない | ロボット歩行(適応・プロトコル) |
| ニューロモデュレーション(tDCS / rTMS 等) | 上肢の随意運動立ち上げ、学習効率化 | 反復の“効き”を上げる前処置/同時併用 | 刺激単独運用、禁忌・中止基準の曖昧さ | 上肢×ニューロモデュレーション実務 |
| テレリハ | 在宅継続、フォロー、アクセス改善 | 継続、自己管理、生活場面での練習 | 安全確保・見守り・記録不足 | (準備中:在宅×脳卒中の運用) |
選び方のコツ|「反復を止めている原因」から逆算する
選択を安定させる鍵は、病名や機器の好みではなく、反復を止める要因の特定です。以下の型で判断すると迷いが減ります。
- 介助量が多く歩行反復が不足:歩行ロボットで量を確保し、通常リハで屋内外へ橋渡し
- 上肢の随意運動が立ち上がらない:前処置(刺激)+課題反復で効率化
- 飽き・注意低下で反復が続かない:VR で継続性を作る(代償管理は必須)
- 通院・人手・時間が壁:テレリハでフォローし、在宅練習と記録を固定
症例ミニケース|選定→介入→再評価の実際
症例:回復期の脳卒中患者。目標は「病棟内の移動自立に近づくこと」。一方で、歩行練習は介助量が多く、反復量が不足していました。ここでは「歩行量をまず確保する」ことを優先し、歩行ロボットを選定しました。
介入:準備(安全確認・今日の目標設定)→反復(成功しやすい難度で歩行反復を確保)→再評価(同条件で所要時間・ふらつき・代償を確認)。ロボット後に短い病棟歩行課題を入れて、生活場面への橋渡しを実施しました。
再評価と調整:反復量は増加。代償が増えた場面があったため、次回は難度を一段下げて成功率を優先し、通常歩行課題の比率を少し増やす方針にしました。
| 段階 | 判断・実施内容 | 確認指標 | 次アクション |
|---|---|---|---|
| 選定 | ボトルネックは「介助量による反復不足」 | 1 セッションの歩行反復量 | 歩行ロボットを導入 |
| 介入 | 準備→反復→再評価を同一テンプレで実施 | 成功率、代償、ふらつき | ロボット後に病棟歩行を追加 |
| 再評価 | 同条件で短時間チェック | 所要時間、歩行安定性 | 難度を微調整して次回へ |
運用の型|「準備 → 反復 → 再評価」を全手段で共通化する
機器が違っても、セッションの型は共通化できます。今日のねらいを 1 つに絞り、反復(成功回数)を数え、短い再評価で次回設定につなげます。
| ブロック | 目安 | やること | コツ | 最低限の記録 |
|---|---|---|---|---|
| 準備 | 5–10 分 | 疲労・疼痛・循環・安全(転倒/禁忌)確認、今日のねらいを 1 つ決定 | 「今日は到達精度」など 1 行で言語化 | 開始前状態(疲労・痛み) |
| 反復 | 15–30 分 | 成功しやすい難度から開始し、段階的に調整 | 反復回数と質(代償)を同時に確認 | 回数/成功率/中断理由 |
| 再評価 | 2–5 分 | 同条件で短くチェック(所要時間・代償・ふらつき) | 次回の難度調整メモを残す | 次回設定(上げる/下げる) |
現場の詰まりどころ|読ませるゾーン(ボタン無し)
止まりやすいのは、目的の曖昧さ・安全設計不足・記録不在です。ここは最短で立て直せる導線だけ置きます。
・よくある失敗へ
・回避の手順 / チェックへ
・関連(同ジャンル):ガイドライン 2025 を現場テンプレに落とす
よくある失敗(止まりどころ)
- 機器が目的化:実施した満足感はあるが、評価と接続しない
- 反復が数えられない:回数・成功率・代償が残らず、難度調整不能
- 安全設計が後回し:VR の酔い、歩行時転倒、刺激の禁忌が曖昧
- 橋渡し不足:機器内の改善が ADL/生活歩行に汎化しない
- 担当者でぶれる:セッション型がなく再現性が低い
回避の手順 / チェック(最小セット)
- ねらいを 1 つに固定:上肢・歩行・バランス・参加のいずれかを明確化
- 反復の「数」と「質」を決める:回数/成功率+代償(健側優位・体幹代償)
- 中止基準を先に宣言:酔い/ふらつき/痛み/強い不安/禁忌疑いは中断
- 橋渡し課題を 1 つ置く:機器後に短い生活課題を必ず実施
- 再評価は同条件で短く:同指標で小さく回し次回設定へ
子記事の使いどころ|目的別に最短で飛ぶ
- VR:安全(酔い・転倒)と処方テンプレを固定したい → VR リハ(脳卒中・高齢者)
- 歩行ロボット:歩行量(反復)を稼ぎ、歩行自立へ寄せたい → ロボット歩行訓練(脳卒中)
- 上肢×刺激:随意運動の立ち上げ・反復の効きを上げたい → ニューロモデュレーション実務
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. 最初に導入を検討すべき手段はどれですか?
優先順位は機器名ではなく「反復を止める要因」で決めます。歩行反復が介助量で止まるなら歩行ロボット、上肢の立ち上がりが弱いなら刺激+課題反復、継続が止まるなら VR、通院や時間制約が壁ならテレリハ、という順で選ぶと運用が安定します。
Q2. 高齢の脳卒中患者にも VR は使えますか?
可能です。開始時は非没入型や座位、短時間から導入し、酔い・不安・頸部痛・ふらつきなどの中止基準を先に共有すると安全に運用しやすくなります。
Q3. 歩行ロボットの効果を生活歩行に結びつけるには?
ロボットで得た歩行量を、同日の通常リハで屋内外歩行・方向転換・二重課題などへ接続する設計が重要です。橋渡し課題を毎回 1 つ固定すると汎化しやすくなります。
Q4. tDCS / rTMS は刺激だけで十分ですか?
刺激単独では不十分です。刺激は反復練習の効率を上げる補助手段と位置づけ、前後に課題練習と短い再評価をセットで実施することが実務上の要点です。
Q5. テレリハを現場で始める最小構成は?
週 1 回の遠隔フォローと在宅練習記録の固定から始めるのが現実的です。安全(座位中心・見守り)と、所要時間・成功率・代償の記録を先に決めると継続しやすくなります。
次の一手|運用を整える → 共有の型 → 環境の詰まりも点検
- 運用を整える:脳卒中治療ガイドライン 2025 改訂ポイント(PT実務テンプレ)
- 共有の型を作る:ロボット歩行訓練(プロトコル・失敗回避)
参考文献
- Laver KE, Lange B, George S, et al. Virtual reality for stroke rehabilitation. Cochrane Database Syst Rev. 2025;6(6):CD008349. DOI: 10.1002/14651858.CD008349.pub5 / PubMed: 40537150
- Mehrholz J, Kugler J, Pohl M, Elsner B. Electromechanical-assisted training for walking after stroke. Cochrane Database Syst Rev. 2025;5(5):CD006185. DOI: 10.1002/14651858.CD006185.pub6 / PubMed: 40365867
- Laver KE, Adey-Wakeling Z, Crotty M, Lannin NA, George S, Sherrington C. Telerehabilitation services for stroke. Cochrane Database Syst Rev. 2020;1(3):CD010255. DOI: 10.1002/14651858.CD010255.pub3 / PubMed: 32002991
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下