- WOMAC の評価方法|換算・解釈・記録まで迷わない
- 5 分で運用できる:WOMAC の回し方
- 配布 PDF(A4・印刷用)
- WOMAC とは?|膝・股 OA の「痛み・こわばり・機能」をまとめてみる
- WOMAC の構成| 3 サブスケールが拾う生活機能
- 評価方法とスコアリング| 0〜4 リッカートと 0–100 換算
- スコアの解釈|「変化あり」をどう読むか
- 日本語版(準 WOMAC )と実務上のポイント
- 臨床での活用例| TKA / THA /保存療法で「どこが残ったか」を読む
- KOOS / HOOS / LEFS など他指標との使い分け(早見表)
- 現場の詰まりどころ/よくある失敗
- 記録とチーム共有のコツ|カルテに残す最小セット
- よくある質問
- 次の一手
- 参考文献
- 著者情報
WOMAC の評価方法|換算・解釈・記録まで迷わない
WOMAC( Western Ontario and McMaster Universities Osteoarthritis Index )は、変形性膝関節症・股関節症( OA )の痛み・こわばり・身体機能をまとめて把握できる代表的な PROM です。大事なのは点数を出すこと自体ではなく、同じ条件で測って、同じ向きで解釈し、次回と比較できる形で残すことです。
このページで答えるのは、WOMAC を「実施 → 換算 → 解釈 → 記録」まで回す方法です。 KOOS / HOOS / LEFS の詳しい採点や、 PROM 全体の選び方は親ハブと各論へ分け、ここでは臨床で迷いやすい実務に絞って整理します。
評価の型は、個人の努力だけで身につくとは限りません。教育体制や相談環境が弱いなら、学び方と環境の整え方も先に整理しておくと回しやすくなります。 PT キャリアガイドを見る
5 分で運用できる:WOMAC の回し方
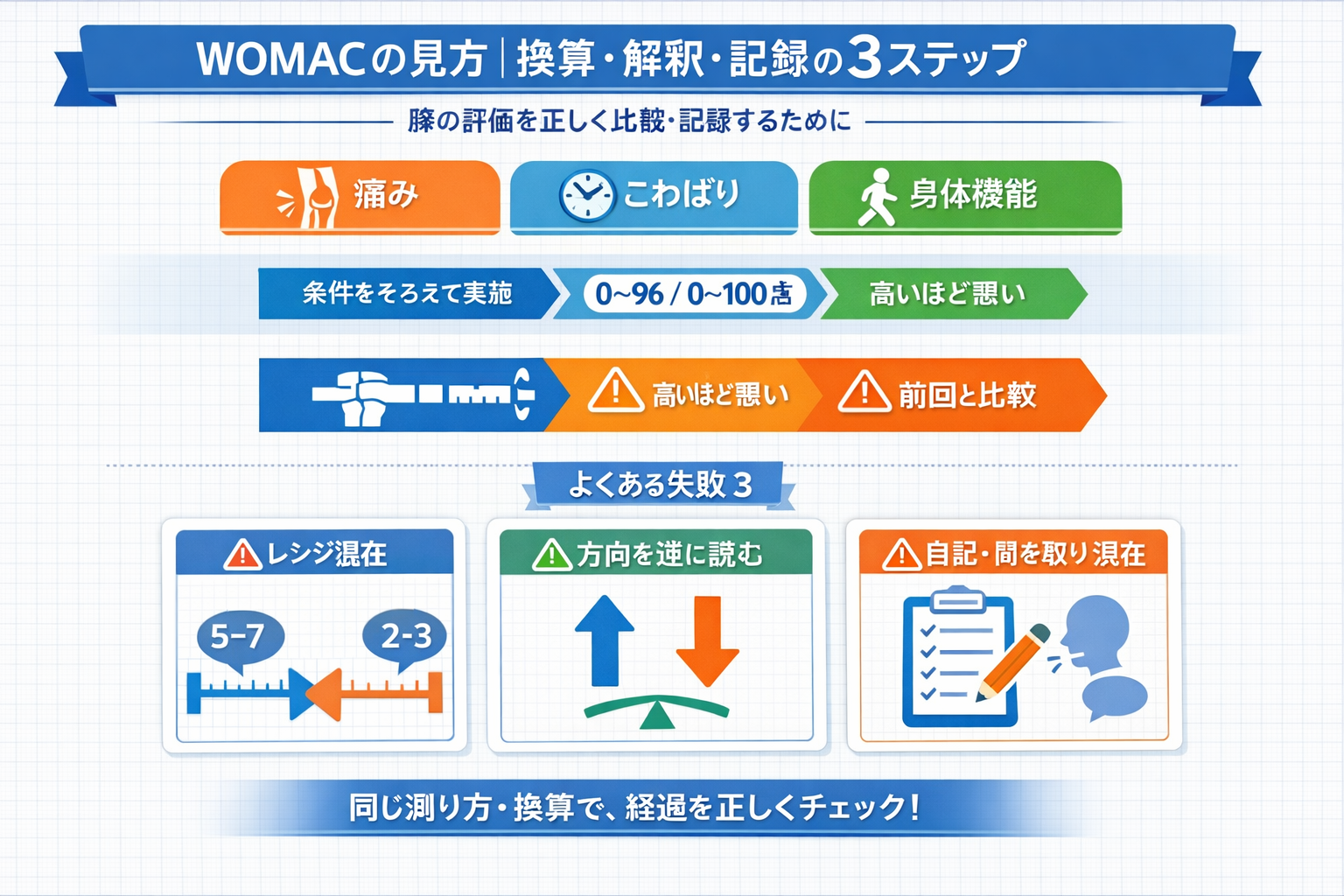
結論:WOMAC は「実施条件を固定して、点数変化を他指標とセットで読む」と強いです。最初に固定したいのは、①対象(膝/股・左右)、②想起期間、③回答方法(自記/聞き取り/代理)、④鎮痛薬や直前負荷、⑤表記レンジ( 0–96 か 0–100 か)、⑥方向(高いほど悪い/高いほど良い)です。
- おすすめの実施タイミング:保存療法なら 6〜 12 週 → 3〜 6 ヶ月、術前後( TKA / THA )なら術前 → 3 ヶ月 → 6 ヶ月 → 1 年など「節目」を固定します。
- 合わせて残すと解釈が速い:歩行速度、 TUG 、 6MWT 、階段所要など。主観( WOMAC )と客観を同じ時点で並べるのがコツです。
配布 PDF(A4・印刷用)
現場で「印刷してそのまま使える」A4 記録シートです。下のボタンから PDF を開けます。
PDF プレビュー(タップで開く)
WOMAC とは?|膝・股 OA の「痛み・こわばり・機能」をまとめてみる
WOMAC は、 OA による日常生活の困りごとを、痛み( Pain )・こわばり( Stiffness )・身体機能( Function )の 3 領域で評価する患者立脚指標です。 OA の症状を患者さんの言葉で捉えやすく、術前後や保存療法での経時変化を追う軸として使いやすいのが強みです。
臨床では、単独で完結させるより、身体機能( ROM ・筋力・歩行)や活動量と組み合わせて「どこが改善し、どこが残ったか」を整理すると、介入計画に直結します。
WOMAC の構成| 3 サブスケールが拾う生活機能
WOMAC は 24 項目で、サブスケールは 3 つです。設問文を記事内に全文掲載するのではなく、ここでは各尺度が何を拾うかに絞って確認します。
| サブスケール | ねらい | 臨床で見えやすい場面(例) |
|---|---|---|
| 痛み( Pain ) | 荷重・動作に伴う痛みの強さを整理 | 立位・歩行、階段、夜間/安静、日常動作での痛み |
| こわばり( Stiffness ) | 活動性や動き始めのつらさを主観で追う | 起床時、活動後のこわばり |
| 身体機能( Function ) | ADL / IADL の全体像を把握 | 歩行・立ち上がり・家事・外出など「生活としての不自由」 |
評価方法とスコアリング| 0〜4 リッカートと 0–100 換算
代表的なリッカート版では、痛み 0〜20 点、こわばり 0〜8 点、身体機能 0〜68 点、総スコア 0〜96 点です。院内で raw score を使うなら、高いほど症状が強い(不自由が大きい)方向で統一すると混乱しにくくなります。
臨床・研究では 0–100 に正規化して扱うことも多く、たとえば総スコアは (合計点 ÷ 96 × 100) で換算します。ここで注意したいのは、 0–100 表記では高いほど悪い運用と高いほど良い運用が混在することです。記録では「 WOMAC( 0–96 )」「 WOMAC( 0–100 /高いほど悪い )」のように、レンジと方向をセットで残してください。
0–100 換算の書き方(迷わないテンプレ)
- 痛み:合計点 ÷ 20 × 100 =( )
- こわばり:合計点 ÷ 8 × 100 =( )
- 身体機能:合計点 ÷ 68 × 100 =( )
- 総スコア:合計点 ÷ 96 × 100 =( )
スコアの解釈|「変化あり」をどう読むか
WOMAC の変化量は、対象・時期・算出法で幅があります。実務では、数ポイント差を単独で追うより、同一患者を同一条件で縦比較することを優先し、患者さんの回復感や歩行・ TUG など客観指標と整合するかで読むほうが安全です。
迷ったときは、 raw score でも 0–100 換算でも、まずは小さな増減を過大評価しないことが重要です。改善かどうかを決める前に、「条件はそろっていたか」「向きは同じか」「活動量や歩行能力の変化と一致するか」を確認してください。
日本語版(準 WOMAC )と実務上のポイント
日本国内では、英語版 WOMAC をもとにした日本語版(準 WOMAC )が運用されることがあります。実務では、施設内で質問票の版(フォーム)を統一し、説明(想起期間・回答方法)をひな型化すると、再評価のブレが減ります。
また、同じ患者さんでも「自記」と「聞き取り」を混ぜるとスコアの意味が変わりやすいので、原則はどちらかに固定し、変更した場合は記録に残します。
臨床での活用例| TKA / THA /保存療法で「どこが残ったか」を読む
術前後で WOMAC を追うときは、総スコアだけでなく、痛み・こわばり・機能の 3 本も並べると介入が立てやすくなります。たとえば「痛みは改善したが機能が残る」なら、筋力・持久力・活動量・生活動作の再学習に焦点を移しやすくなります。
保存療法でも、 3〜 6 ヶ月ごとに WOMAC をフォローして「痛みは下がったが生活が広がらない」などのパターンを言語化できると、運動療法の負荷設計や目標設定の見直しが速くなります。
KOOS / HOOS / LEFS など他指標との使い分け(早見表)
スマホでは表を横スクロールできます。
| 指標 | 向いている場面 | 注意点 |
|---|---|---|
| WOMAC | OA(膝・股)の痛み〜 ADL の全体像を標準的に追う | レンジ( 0–96 / 0–100 )と方向を必ず固定する |
| KOOS | 膝の詳細+高活動( Sport / Rec ・ QOL )も見たい | 合計点より下位尺度ごとに読む |
| HOOS | 股の詳細+活動レベルも含めて追いたい | 股 OA や THA での深掘りに向く |
| LEFS | 下肢機能を疾患横断で比較したい/高機能まで拾う | OA 特異性は WOMAC ほど強くない |
現場の詰まりどころ/よくある失敗
WOMAC で詰まりやすいのは、点数そのものではなく条件のブレです。まずは必要な場所だけに戻れるよう、次の 3 本を固定しておくと迷いにくくなります。
スマホでは表を横スクロールできます。
| NG(起きがち) | なぜ問題か | OK(戻し方) | 記録ポイント |
|---|---|---|---|
| 高いほど良い / 悪いを混同する | 改善と悪化を逆に読む事故が起きる | レンジと方向をセットで固定する | 例: 0–100 /高いほど悪い |
| 0–96 と 0–100 が混在する | 前回比較ができなくなる | 施設内で表記レンジを統一する | raw か換算かを明記 |
| 想起期間が毎回違う | 同じ点数でも意味が変わる | 説明文をテンプレ化する | 過去何日を想起したか残す |
| 自記と聞き取りを混ぜる | 回答傾向が変わりやすい | 原則どちらかに固定する | 変更時は理由も記載 |
記録とチーム共有のコツ|カルテに残す最小セット
カルテには、点数だけでなく比較条件を残すことが重要です。最小セットは次の 4 つで十分です。
| 項目 | 残す内容 | メモ |
|---|---|---|
| 表記 | 0–96 か 0–100 か | raw / 換算を明記 |
| 方向 | 高いほど悪い / 良い | 向きの誤読を防ぐ |
| 内訳 | 痛み・こわばり・機能・総合 | 総合だけで終わらせない |
| 固定条件 | 想起期間・回答方法・鎮痛薬・直前負荷 | 次回比較の土台 |
- 例: WOMAC( 0–100 /高いほど悪い ):痛み 65 → 20、こわばり 60 → 25、機能 70 → 35、総合 68 → 30(術前 → 退院時)
- 併記: 10 m 歩行、 TUG 、階段など(同じ時点で)
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
WOMAC は何点くらい変わったら「変化あり」と考えてよいですか?
対象や時期で幅があるため、 1 つの数字だけで断定しないのが安全です。現場では、同一患者を同一条件で追い、小さな増減を過大評価せず、歩行や TUG 、患者さんの回復感と合わせて総合判断してください。
0–96 と 0–100 のどちらで記録すべきですか?
どちらでもかまいませんが、施設内で固定することが大切です。比較事故を防ぐために、「 WOMAC( 0–96 )」「 WOMAC( 0–100 )」のようにレンジを必ず明記します。
0–100 は高いほど良いのですか、悪いのですか?
ここが最も混乱しやすい点です。運用や文献によって向きが逆になることがあるため、「 0–100 」だけでは不十分です。記録では「高いほど悪い」または「高いほど良い」まで必ず残してください。
自記が難しい患者さんは聞き取りでもよいですか?
可能ですが、回答方法が変わると点数の意味も変わりやすくなります。原則はどちらかに固定し、変更した場合は「自記 → 聞き取りへ変更」などを記録に残します。
次の一手
WOMAC を「測れる」状態から「運用として回る」状態に寄せるなら、まず全体の選び方を戻って確認し、そのうえで必要な各論に進むと迷いません。
- まず全体像を戻る:運動器 PROM ハブ
- 股 OA を詳しく追う:HOOS の評価方法
参考文献
- Bellamy N, Buchanan WW, Goldsmith CH, Campbell J, Stitt LW. Validation study of WOMAC: a health status instrument for measuring clinically important patient relevant outcomes to antirheumatic drug therapy in patients with osteoarthritis of the hip or knee. J Rheumatol. 1988;15(12):1833-1840. PubMed
- Hashimoto H, Hanyu T, Sledge CB, Lingard EA. Validation of a Japanese patient-derived outcome scale for assessing total knee arthroplasty: comparison with Western Ontario and McMaster Universities osteoarthritis index ( WOMAC ). J Orthop Sci. 2003;8(3):288-293. doi: 10.1007/s10776-002-0629-0
- Clement ND, Bardgett M, Weir D, Holland J, Gerrand C, Deehan DJ. What is the minimum clinically important difference for the WOMAC index after total knee arthroplasty? Clin Orthop Relat Res. 2018;476(10):2005-2014. doi: 10.1097/CORR.0000000000000444
- White DK, Master H. Patient-Reported Measures of Physical Function in Knee Osteoarthritis. Rheum Dis Clin North Am. 2016;42(2):239-252. doi: 10.1016/j.rdc.2016.01.005
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



