栄養スクリーニング・栄養アセスメント・栄養モニタリングの違い(まず結論)
結論:栄養スクリーニングは、低栄養リスクの「有無」を 短時間でふるい分ける一次チェック です。一方、栄養アセスメントは、低栄養の 重症度と原因を多面的に特定し、介入計画へつなぐ工程 です。栄養モニタリングは、介入後に体重・摂取量・機能などを追跡して 計画を修正する“繰り返しの評価” に位置づきます。
臨床では用語が混ざりやすいので、入口(スクリーニング)→ 詳細化(アセスメント)→ 追跡(モニタリング) の 1 本線で先に固定しておくと、見逃しと先延ばしが減ります。
1 分でわかる比較表(目的・対象・出力の違い)
まずは 栄養スクリーニングと栄養アセスメントの違い を、現場で迷いにくい形にまとめます。栄養モニタリングは「時間軸上で繰り返し行う評価」として、次章のフローで整理します。
横スクロールで全体を確認してください。
| 項目 | スクリーニング | アセスメント |
|---|---|---|
| 主目的 | 低栄養リスクの有無を判定し、要精査例を抽出する | 低栄養の診断・重症度・原因を整理し、介入につなげる |
| 代表ツール | MNA-SF 、 NRS-2002 など | SGA(包括評価)、 GLIM(診断枠組み) |
| 実施者 | 看護・リハ・栄養など多職種で実施可能 | 管理栄養士/医師が中心(多職種の所見を統合) |
| 所要時間 | 数分程度(質問票中心) | 10〜 30 分程度(面接+身体所見+記録) |
| 出力 | リスク陽性/陰性、フォロー・再評価時期 | 診断名、重症度、ケア計画、目標、再評価設計 |
| 判断単位 | 「拾い上げ」→ 次に渡す(誰へ/いつまでに)を決める | 「原因と重症度」→ 介入計画(何を/どれだけ/いつまで)を決める |
| 次アクション | 陽性例をアセスメントへ確実に接続 | 介入開始 → 効果判定 → 必要に応じて計画を再設計 |
臨床フロー(スクリーン → アセスメント → モニタリング)
実務の流れは、栄養スクリーニング → 栄養アセスメント → 栄養モニタリング の 1 本線で整理できます。入口でリスクをふるい分け、陽性例に対してアセスメントで重症度と原因を明らかにし、その結果に基づいて介入・フォローを行うイメージです。
運用が崩れやすいのは「陽性のまま放置」「再評価の不定期化」です。最初に 次のアクション(誰へ/いつまで) と 再評価のタイミング を固定すると回りやすくなります。
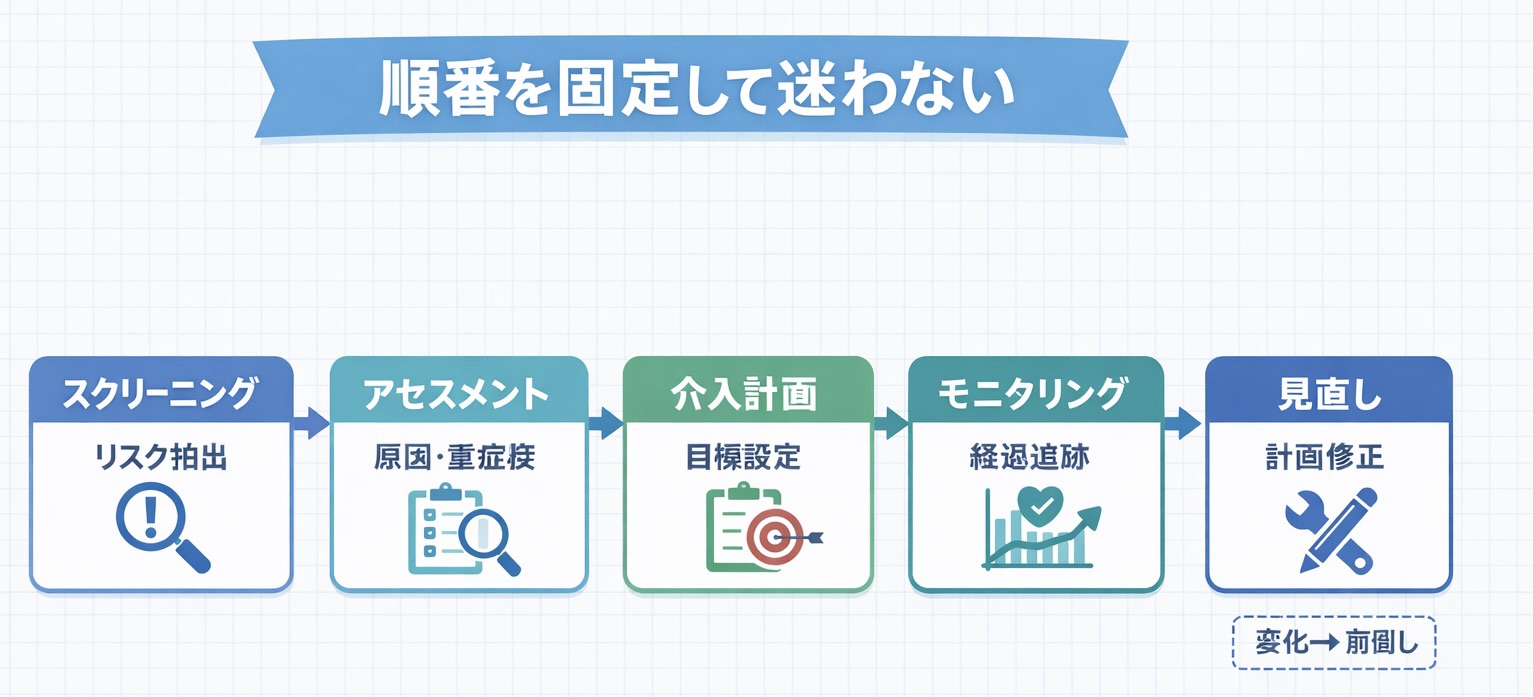
横スクロールで全体を確認してください。
| ステップ | やること(最小) | 出力(カルテに残す 1 行) |
|---|---|---|
| 1. スクリーニング | 対象に合うツールでリスクを判定(欠測は代替で可) | 使用ツール/スコア/判定(陽性・陰性) |
| 2. 陽性の初動 | 原因の当たりを付け、連絡先と期限を決める | 「誰に」「いつまでに」アセスメントへ接続 |
| 3. アセスメント | 体重変化・摂取量・炎症/疾病負荷・筋量/機能を統合 | 原因仮説/重症度/介入方針(案) |
| 4. 介入計画 | 目標(エネルギー/たんぱく)と提供手段を決める | 目標/手段/開始日/担当 |
| 5. モニタリング | 体重・摂取・機能の変化を追い、計画を修正する | 再評価日/変更ルール/引き継ぎ先 |
スクリーニングで陽性となった症例は、「時間ができたら」ではなく、原則として 当日〜 48 時間以内 にアセスメントを実施し、栄養ケア計画を起案します。陰性でもリスク変動が大きい症例では、入退院や急性増悪などの節目で再スクリーニングを行います。
ここでいう栄養モニタリングは、介入後に体重・摂取量・バイタル・機能などを定期的に追跡し、計画を修正する工程 を指します。変化シグナル(摂取量低下、体重減少、炎症増悪など)をトリガーとして、早めの再評価につなぐことが重要です。
代表ツールの使い分け(現場めやす)
MNA-SF は高齢者全般の入口として扱いやすく、病棟・施設・在宅いずれでも回しやすい 6 項目です。入院初期の全身状態や急性疾患の影響を含めて評価したい場面では NRS-2002 が有用です。
アセスメントでは、病歴や身体所見を統合する SGA をベースにし、必要に応じて GLIM の診断枠組みで重症度を明確化します。どのツールも「万能」ではないため、対象・場面・目的に合わせて最小限の組み合わせを選ぶ ことがポイントです。
記録の要点(テンプレの考え方)
記録は、①栄養スクリーニング ②栄養アセスメント ③診断/重症度 ④計画 ⑤モニタリングに分けてテンプレ化しておくと整理しやすくなります。①では使用した尺度・得点・閾値・判定と再評価時期、②では体重変化・摂取量・炎症/病勢・筋量/機能・臨床所見などの主要項目を押さえます。
③では(例として) GLIM の表現( Phenotype + Etiology )に沿って診断と重症度を明記し、④で目標エネルギー/たんぱく、提供手段、開始時期、多職種連携を書き出します。⑤の栄養モニタリングでは、再評価日、介入変更の基準、退院後の引き継ぎ先を示し、文章は 「観察事実 → 解釈 → 判断 → 方針」 の順で簡潔にまとめます。
ダウンロード:栄養スクリーニング/アセスメント 記録シート( A4 )
本記事の「入口 → 詳細化 → 追跡」を 1 枚で回せるように、記録シート( A4 )を用意しました。スクリーニングの判定 と、陽性後の次アクション(誰へ/いつまで) を先に固定できる形にしてあります。
プレビューを開く(ブラウザ内表示)
現場の詰まりどころ(よくある失敗 / 回避手順)
現場で詰まりやすいのは、①「陽性を先延ばし」②「再評価が不定期」③「記録が所見の羅列で、方針が残らない」の 3 点です。先に 判断の順番 と 書き残す 1 行 を固定すると、チーム内の解釈ズレが減ります。
- 回避手順:記録の型(事実 → 解釈 → 判断 → 方針)
- 回避手順:比較表で「出力」と「次アクション」を先に固定
- 入口選びに迷う場合: MNA®-SF・ MUST・ GNRI の違い(比較・使い分け)
横スクロールで全体を確認してください。
| 場面 | OK | NG |
|---|---|---|
| 入口選定 | 対象に応じてツールを使い分ける(必要データも確認) | 対象に関わらず同じ尺度を一律に使用する |
| 判断 | カットオフに従い陽性なら速やかにアセスメントへ接続 | 陽性にもかかわらず「様子見」で先延ばしにする |
| モニタリング | 体重・摂取量・機能を定期的に評価し、必要に応じて計画を修正する | 介入開始後に所見を追跡せず、「やりっぱなし」で放置する |
| 記録 | 事実 → 解釈 → 判断 → 方針の流れで簡潔にまとめる | 所見の羅列のみで、方針や再評価計画が不明瞭なまま終わる |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
栄養スクリーニングと栄養アセスメントは、必ず両方実施しないといけませんか?
原則として、栄養スクリーニングは全例、アセスメントはスクリーニング陽性例 に行うイメージです。リスクが陰性であっても、急性増悪や体重減少などの変化があれば再スクリーニングを検討します。一方で、明らかに低栄養が疑われる症例では、形式的なスクリーニングを省略し、早期にアセスメントへ進むこともあります。
栄養モニタリングはどのくらいの頻度で行えば良いですか?
頻度は病期や病勢により異なりますが、急性期では 1〜数日ごと、回復期や慢性期では 1〜 2 週間ごと の評価が一つの目安です。体重・摂取量・バイタル・機能など、施設で追いやすい指標を決めておき、変化シグナルがあればタイミングを前倒しして再評価します。「決めた頻度を守る」よりも「変化に応じて前倒しする」 視点が重要です。
リハ職が関わるとき、どこまで栄養アセスメントを行って良いのでしょうか?
最終的な診断・重症度判定は、管理栄養士や医師の責任領域となることが一般的です。一方でリハは、体重推移、摂取量の変化、活動量・筋力・ ADL の変化など、機能面の情報提供 で大きく貢献できます。役割分担を確認しつつ、評価所見を記録・共有し、栄養ケア計画やモニタリングに積極的に関わると良いでしょう。
「陽性のまま放置」を防ぐ一番簡単な方法はありますか?
一番効くのは、スクリーニングの出力を 「判定」だけで終えず、「誰へ/いつまでに」 を 1 行で固定することです(例: NST へ当日連絡、 48 時間以内にアセスメント)。この 1 行があるだけで、担当交代や忙しい日でも運用が止まりにくくなります。
次の一手(全体像 → すぐ実装)
参考文献
- Rubenstein LZ, Harker JO, Salva A, et al. Screening for undernutrition in geriatric practice: developing the MNA-SF. J Gerontol A Biol Sci Med Sci. 2001;56(6):M366-M372. PubMed.
- Kondrup J, Rasmussen HH, Hamberg O, Stanga Z; ESPEN Working Group. Nutritional risk screening ( NRS 2002 ): a new method based on an analysis of controlled clinical trials. Clin Nutr. 2003;22(3):321-336. PubMed. DOI:10.1016/S0261-5614(02)00214-5.
- Detsky AS, McLaughlin JR, Baker JP, et al. What is subjective global assessment ( SGA ) of nutritional status? JPEN. 1987;11(1):8-13. PubMed. DOI:10.1177/014860718701100108.
- Cederholm T, Jensen GL, Correia MITD, et al. GLIM criteria for the diagnosis of malnutrition – A consensus report from the global clinical nutrition community. Clin Nutr. 2019;38(1):1-9. PubMed. DOI:10.1016/j.clnu.2018.08.002.
- Kaiser MJ, Bauer JM, Ramsch C, et al. Validation of the revised Mini Nutritional Assessment Short-Form ( MNA-SF ). J Nutr Health Aging. 2009;13(9):782-788. PubMed. DOI:10.1007/s12603-009-0214-7.
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトココルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



