在宅の栄養スクリーニングは “採血前” に設計する
結論:在宅・訪問リハでは、採血がそろってから栄養を見るのではなく、MST → MUST → MNA-SF の順で初回 5 分の入口を先に固定したほうが、介入と週次フォローが止まりにくくなります。本ページは「在宅で採血なしでも何から始めるか」に絞り、初回の拾い上げ → 層別 → 翌週の上書きまでを 1 本の流れで整理します。
一方で、各尺度の全文項目や詳細な採点手順、GLIM の重症度判定そのものを深掘りするページではありません。ここでは在宅で回る最小セットを決めることを目的にし、尺度の総論は親記事へ、計測が難しい場面の具体手順は別記事へ役割を分けます。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手が少ない、見本となる記録に触れにくいと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
在宅・訪問リハで使える A4 記録シート( PDF )
本文の内容をそのまま現場で使えるように、在宅栄養スクリーニング用の 5 分フロー記録シートを用意しました。初回の拾い上げ、層別、介入目標、再評価の共有を 1 枚で回したいときに使いやすい構成です。
まずは PDF を開いて保存し、初回訪問や担当者間の申し送りで共通フォーマットとして使ってください。記事内でもプレビューできます。
記事内で PDF をプレビューする
在宅・訪問リハで なぜ “採血待ち” を避けるのか
在宅・訪問リハでは、初回評価の時点で採血や詳細な検査値が手元にないことが珍しくありません。そこで本ページでは MST / MUST / MNA-SF を “採血なしの標準セット” として位置づけ、初回 5 分の層別 → 週次の再評価までを一気通貫で回す運用に落とし込みます。
結論はシンプルで、スクリーニング(拾い上げ)は短時間で回し、診断・重症度(統一)は GLIM(表現型+病因)へつなぐ二段構えが最短です。採血が必要な場面は「スクリーニング陽性/境界」から追加すればよく、在宅の入口を “採血前提” にしないほうが介入設計は早く安定します。
“採血待ち” で起こりやすい 3 つの遅れ
- 介入開始の遅れ:食事・間食・ ONS ・活動量( Ex )の設計が後回しになる
- 記録の遅れ:体重・摂取量・浮腫などの“変化”が残らず、説明が弱くなる
- 連携の遅れ:管理栄養士・主治医へ渡す情報が散らばり、意思決定が鈍る
在宅・施設での導入手順(初回 5 分プロトコル)
初回は「拾う → 層別 → 取りこぼし防止」の順で固定します。おすすめは ① MST (最速トリアージ)→ ② MUST (成人汎用の層別)→ ③ MNA-SF (高齢者の取りこぼし防止)です。陽性なら、体重・摂取量・活動量( Ex )の “次週目標” を 1 行で決め、翌週の訪問や通所で上書きします。
ポイントは、体重や身長が測れないケースを想定して先に逃げ道を作ることです。 MUST は身長・体重が取れない場合の代替手順が示されており、 MNA-SF も BMI が出せない場合に 下腿周囲長( CC )で代替できます。計測が詰まる現場でも「回る入口」にしておくと、栄養が止まりません。
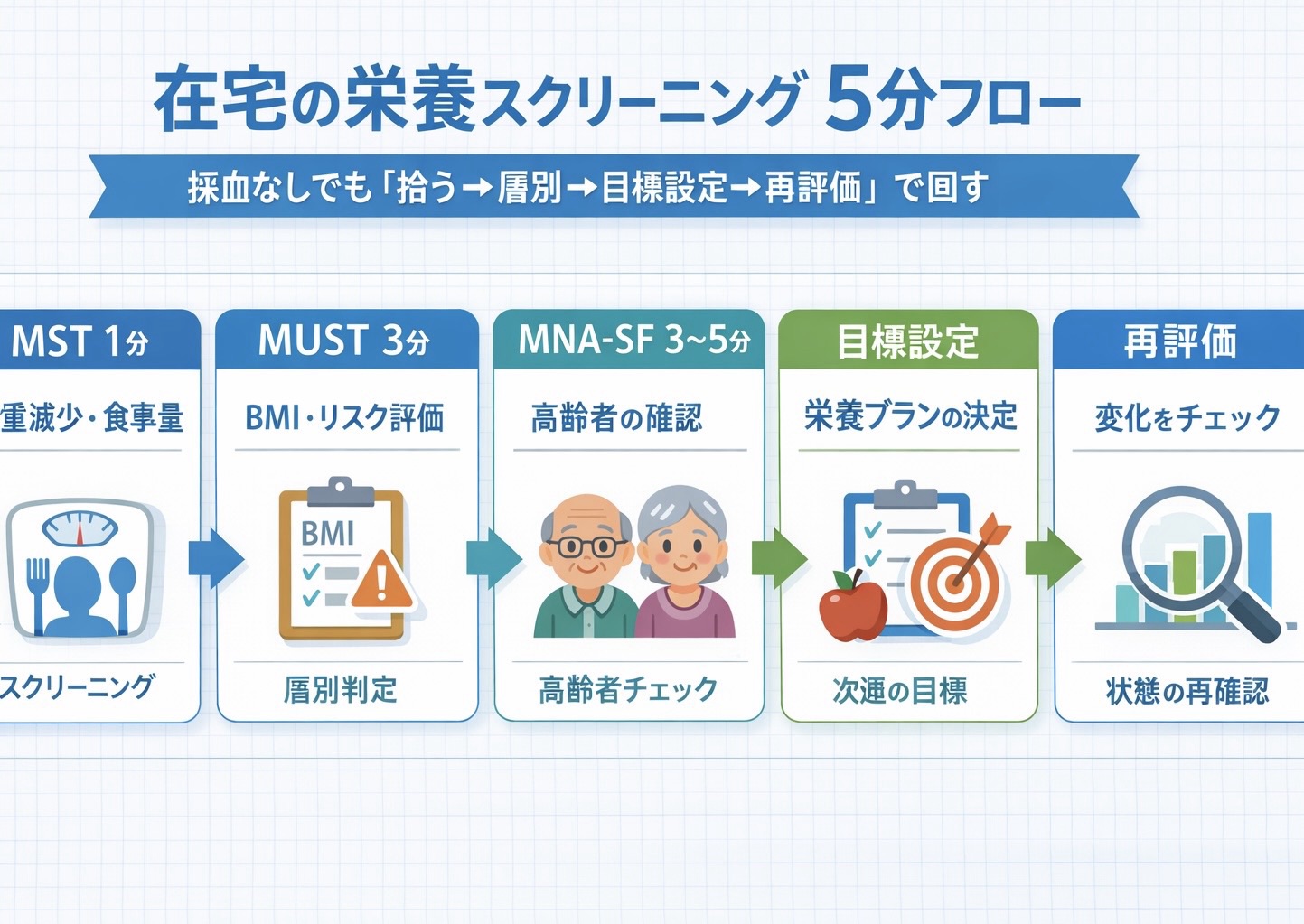
5 分で回す “そのまま使える” 手順
| ステップ | やること | 所要 | 判断 | 次アクション |
|---|---|---|---|---|
| ① MST | 体重減少・摂取量を 2 問で確認 | 約 1 分 | 陽性/境界を拾う | ②へ進み層別、週次フォロー枠を確保 |
| ② MUST | BMI ・体重減少・急性疾患影響で層別 | 約 3 分 | 低/中/高リスク | 高リスクは “次週目標” を必ず設定 |
| ③ MNA-SF | 高齢者での取りこぼし防止( 6 項目) | 3〜5 分 | 低栄養/リスク/良好 | BMI 不可なら CC で代替し追跡 |
採血なし 3 ツールの比較(在宅・施設向け)
在宅・施設では “正確に全部やる” より、同じ順番で繰り返せるほうが強いです。下表は「どの場面で何を優先するか」を共有するための早見です。スマホでは横スクロールできます。
スクリーニングは診断ではありません。陽性や境界なら、 GLIM (表現型+病因)で “原因と重症度” をそろえ、必要に応じて採血や身体計測を追加する流れにすると、記録と連携が安定します。
| ツール | 所要 | 強み | 詰まりどころ | 在宅での使いどころ | 運用のコツ |
|---|---|---|---|---|---|
| MST | 約 1 分 | 最速トリアージ( 2 項目) | 偽陽性が混ざる | 初回訪問・施設入所時の全例 | 陽性なら “次週再評価” を先に確保 |
| MUST | 約 3 分 | 成人汎用の層別がしやすい | BMI が取りづらい | 在宅・訪問リハの標準セットとして | 身長・体重が難しい日は代替手順で “止めない” |
| MNA-SF | 3〜5 分 | 高齢者での妥当性が豊富 | 主観項目の聞き取り精度 | 65 歳以上は原則セットで | BMI 不可なら CC で代替し、週次で変化を見る |
週次の記録テンプレ(コピペ可)
週次で “上書き” できる形にすると、在宅でも栄養が回り出します。クリックで全選択 → コピーできます。訪問ごとに 1 行追記するだけでも、継続性が上がります。
次週目標は「数値+頻度+期間」で具体化します。体重が取れない週があっても、 MUAC (上腕周囲長)や CC 、浮腫・摂取量の変化で “止めずに追う” ほうが実務で強いです。
現場の詰まりどころ(在宅 PT の “止まりやすい点”)
在宅・訪問リハで止まりやすいのは、「測れない/聞けない/決められない」の 3 点です。そこで ①拾う( MST )→ ②層別( MUST )→ ③高齢者は MNA-SF を足すを固定し、“次週の再評価日” まで同時に決めると運用が崩れにくくなります。
もうひとつは “体重が取れない日” の扱いです。体重が取れない日は、 MUAC ・ CC ・浮腫・摂取量で追跡し、次回に体重で上書きすれば十分です。止めない仕組みがあると、低栄養の見落としが減ります。
- 初回 5 分フローを先に固定する
- よくある失敗と対策を先に潰す
- 計測が詰まる日は 身長・体重が測れない場面の測定手順 を確認する
よくあるミスと対策(在宅・施設の採血なし運用)
“採血がないから始められない” を避け、まず 3 点セットで層別 → 翌週に上書きする運用に切り替えます。スクリーニング結果を診断として扱わず、陽性や境界なら GLIM による整理へ進めると、記録と連携が整います。
下表は、在宅の栄養スクリーニングで起こりやすい NG と、すぐに差し替えられる OK をまとめたものです。
| NG | 理由 | OK(対策) |
|---|---|---|
| “採血がないから評価できない” | 介入開始が遅れて悪循環 | MST → MUST → MNA-SF で先に層別し、翌週に再評価して上書き |
| スクリーニング結果を診断として扱う | 重症度・記録が不統一 | 陽性/境界なら GLIM (表現型+病因)で “原因と重症度” を統一 |
| 体重が取れない=フォロー不能 | 変化が残らず説明が弱い | MUAC / CC /浮腫/摂取量で追跡し、次回に体重で上書き |
| 週次フォローなし | 改善停滞に気づけない | テンプレ 1 枚で “次週目標” を固定し、週次で更新 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
採血がなくても、まず何を “最低限” そろえればいいですか?
最初は 体重変化(分かる範囲)・摂取量(概算)・浮腫や褥瘡などのサインに、 MST / MUST / MNA-SF のスコアを添えるのが最短です。採血は “陽性/境界” のあとに追加しても、在宅の判断は回ります。
体重が測れない週はどう扱えばいいですか?
止めずに MUAC (上腕周囲長)・ CC (下腿周囲長)・浮腫・摂取量で追跡し、次回に体重で上書きしてください。体重が “毎回” 取れない現場ほど、代替指標をテンプレに入れるだけで運用が安定します。
MST / MUST / MNA-SF は毎回すべて実施する必要がありますか?
初回は 3 つを同じ順番で実施すると入口がそろいますが、週次フォローでは MST +体重変化+摂取量を軸にし、必要時に MUST や MNA-SF を上書きする運用でも十分です。大切なのは “同じ型で繰り返せること” です。
GLIM はどのタイミングで使いますか?
GLIM はスクリーニング後、陽性や境界のケースで「本当に低栄養か」「重症度はどうか」を整理するときに使います。つまり、 MST / MUST / MNA-SF で拾い上げたあとに、表現型と病因をそろえて診断へつなぐ位置づけです。
次の一手(理解がつながる内部リンク)
参考文献
- Cederholm T, et al. GLIM criteria for the diagnosis of malnutrition. J Cachexia Sarcopenia Muscle. 2019;10(1):207-217. DOI / PubMed
- Kaiser MJ, et al. Validation of the Mini Nutritional Assessment short-form ( MNA-SF ). J Nutr Health Aging. 2009;13(9):782-788. DOI / PubMed
- Ferguson M, Capra S, Bauer J, Banks M. Development of a valid and reliable malnutrition screening tool for adult acute hospital patients. Nutrition. 1999;15(6):458-464. DOI / PubMed
- Elia M. The ‘ MUST ’ Report. BAPEN; 2003. PDF
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



