GNRI の使い方と運用手順(計算・判定・記録)
結論:GNRI は、点数だけを出して終わるよりも、測定タイミング・ IBW 方式・記録の型をそろえて運用した方が現場で使いやすくなります。病棟でも在宅でも、採血データの取得 → IBW 設定 → GNRI 算出 → リスク判定 → GLIM などの診断枠組みへの接続 → 介入と再評価、までを 1 本の流れとして固定しておくと迷いません。
本記事は、GNRI を病棟・在宅でどう回すかに絞った実務向けのまとめです。定義の羅列ではなく、いつ測るか、どう計算するか、どう解釈するか、次に何をするかが決まる構成にしています。特に、Alb の読み違い、体重 / IBW の 1 上限忘れ、IBW 方式の混在といった、運用で起こりやすいミスを避けたい人に向いています。
評価の型は、個人の努力だけで身につくとは限りません。今の職場で教育体制がない、相談相手がいない、教材に触れにくい、適切なアセスメントの見本が少ないと感じるなら、学び方と環境の整え方を先に整理しておくと動きやすくなります。
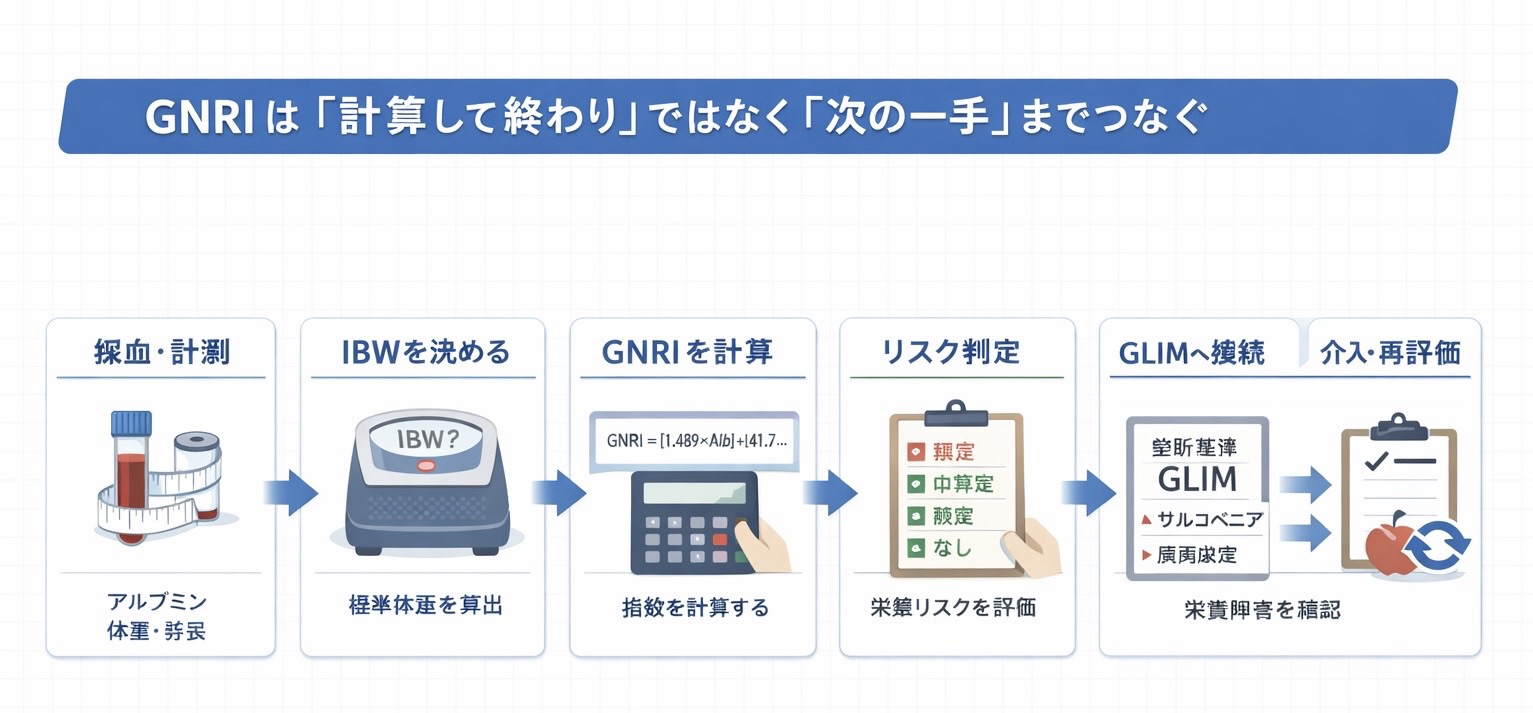
手順(病棟・在宅での標準フロー)
GNRI を安定して回すコツは、毎回の計算式そのものよりも、「測る日」「 IBW 方式」「記録欄」を先に固定することです。ここが揃うと、入院時、退院前、定期フォロー、在宅の節目でも同じ流れで比較できます。
① 事前に決める 3 つ(運用の土台)
- 測定タイミング:入退院時、長期入院は 1〜3 か月ごと、在宅は外来や訪問リハの節目など、「いつ測るか」を先に固定します。
- IBW 方式:BMI 22(身長( m )2× 22 )または Lorentz のどちらかに統一し、途中で混在させません。
- 記録様式:値だけでなく、「 IBW 方式」「浮腫 / 炎症の有無」「次アクション」までセットで残します。
② 実施フロー(採血 → 計算 → 判定 → つなぐ)
- 採血・身体計測をそろえる:Alb( g/dL )、身長、体重を取得します。あわせて浮腫、脱水、急性炎症の有無を身体所見や CRP などで確認します。
- IBW を確定する:採用方式( BMI 22 / Lorentz )を明記し、経時比較の前提をそろえます。
- GNRI を算出する:GNRI = 14.89 × Alb + 41.7 ×(体重 / IBW )で計算します。
- 体重 / IBW は 1 を上限にする:体重 / IBW が 1 を超える場合は、1 を上限として計算します。
- リスク判定を共通言語化する:一般は 4 区分、透析では 92 を実務目安にする例など、患者群ごとに「どの基準で話すか」をそろえます。
- 診断へつなぐ:GNRI でリスクが示唆されたら、GLIM などで表現型(体重減少・低 BMI ・筋肉量低下)と原因(摂取不良・炎症)を評価し、低栄養の診断や重症度判定へ進みます。
- 介入・モニタリングを決める:食事強化、栄養補助食品、運動療法、疾病コントロールを組み合わせ、「 GNRI + 機能指標 」をセットで追います。
- チーム共有する:NST 、看護、リハ、主治医で「値 → 解釈 → 次アクション」の流れを同じフォーマットで残します。
判定表(一般/透析)
GNRI のカットオフは文献ごとに運用差があります。臨床では、区分の言葉と次アクションをチームで揃えて使う方が実務的です。
スマホでは表を横スクロールできます。
| GNRI | リスク | 推奨される対応(次アクション) |
|---|---|---|
| > 98 | なし | 定期モニタ(食事量・体重・身体活動をフォロー) |
| 92〜98 | 低 | 食事支援や栄養相談を追加し、次回評価日を決めて追跡 |
| 82〜< 92 | 中等度 | NST /多職種で介入を検討(摂取量・炎症・嚥下・活動量を整理) |
| < 82 | 高度 | 積極的介入(経腸・静脈栄養も含めた集中的対応を検討) |
| GNRI | 評価 | 対応のポイント |
|---|---|---|
| ≥ 92 | 栄養リスクなし(目安) | 現状維持を目標に、食事・体液管理・運動療法を継続 |
| < 92 | 栄養リスクあり(目安) | 摂取不足、炎症、体液過剰などの要因を整理し、GLIM や詳細アセスメントへ接続 |
落とし穴(よくあるミスと対策)
GNRI は簡単に見えて、Alb の読み方・ IBW の扱い・次アクションの抜けで運用差が出やすい指標です。下表を最初に共有しておくと、数字だけの報告で止まりにくくなります。
スマホでは表を横スクロールできます。
| よくあるミス | 何が起きる? | リスク | 対策 | 記録ポイント |
|---|---|---|---|---|
| Alb だけで「栄養状態」を断定する | 炎症・浮腫・脱水で Alb が動く | 低栄養の見誤り/介入優先度のズレ | CRP や身体所見とセットで解釈し、「炎症の影響あり / なし」を明記する | CRP、浮腫、急性増悪の有無 |
| 体重 / IBW の 1 上限を忘れる | 肥満や体液貯留で GNRI が過大評価される | リスクの見逃し | テンプレに「※ 1 上限」を固定表示し、計算手順を統一する | 体重 / IBW(上限処理の有無) |
| IBW 方式が患者ごとに混在する | 経時変化の比較が崩れる | 改善 / 悪化の判断が不安定になる | 施設標準を 1 つに決め、途中で変えない。例外時は理由も残す | IBW 方式( BMI 22 / Lorentz ) |
| 在宅で体重測定条件がバラバラ | 小さな変化がノイズに埋もれる | 早期変化の見落とし | 曜日・時間帯・服装を固定し、同じ条件で追う | 測定条件(例:朝食前・同じ服装) |
| GNRI を出して終わる | 点数の報告で止まる | 介入が回らない | GLIM 接続と「次アクション」までテンプレに組み込む | 次アクション(評価追加 / 介入 / 再評価日) |
記録テンプレ(そのまま転記可)
GNRI を施設全体で運用するなら、値だけでなく前提条件と次アクションまで残せる形にしておくと便利です。NST ラウンドやリハカンファレンスでも、そのまま参照しやすくなります。
スマホでは表を横スクロールできます。
| 日付 | Alb( g/dL ) | 身長( m / cm ) | 体重( kg ) | IBW 方式 | IBW( kg ) | 体重 / IBW(※ 1 上限) | GNRI | 判定 | 次アクション |
|---|---|---|---|---|---|---|---|---|---|
| 2026-01-16 | 3.4 | 1.60 / 160 | 48.0 | BMI 22 | 56.3 | 0.85 | 86.1 | 中等度リスク | GLIM 評価と NST 介入を依頼( 2 週間後に再評価) |
GNRI 記録シート PDF ダウンロード
記録の型をチームでそろえたい場合は、A4 1 枚の GNRI 記録シートを使うと運用が安定します。Alb 、身長、体重、 IBW 方式、GNRI、判定、次アクションまでを 1 枚で残せる形です。
PDF プレビューを開く
現場の詰まりどころ
- 誰がいつ計算するかが決まっていない:採血結果が出ても GNRI が計算されず、カルテにも残らないことがあります。入院時サマリー作成時、NST ラウンド前、退院前カンファレンス前など、担当とタイミングを固定すると安定します。
- IBW 方式が途中で混ざる:BMI 22 と Lorentz が患者ごと、時期ごとに混ざると、前回比較が崩れます。施設標準を 1 つに決め、例外時だけ理由を書く運用が安全です。
- 点数の報告で止まる:GNRI が低いことは共有されても、GLIM 評価、食事支援、運動療法、再評価日に落ちないと介入が回りません。
迷ったら、まず 落とし穴 と PDF ダウンロード を先に確認してください。IBW の施設ルール化で止まりやすい場合は、IBW の決め方( BMI 22 と Lorentz の使い分け)を別で整理しておくと回しやすくなります。
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q. GNRI はどのくらいの頻度で評価するのがよいですか?
A. 急性期では入院時と退院前、長期入院では 1〜3 か月ごとの定期評価が一つの目安です。在宅や維持期では、外来受診や訪問リハの節目など、プランの見直しタイミングに合わせると介入との関係が追いやすくなります。
Q. 身長が正確に測れない場合はどうすればよいですか?
A. 脊柱変形や拘縮で立位測定が難しい場合、過去の身長記録や家族からの聴取、座高などから推定する方法があります。いずれにしても「推定値であること」を記録に明記し、同じ推定方法で経時変化を追うことが重要です。
Q. GNRI が低い患者さんに運動療法を行っても大丈夫でしょうか?
A. 低栄養リスクが高いからといって、必ずしも運動療法を中止する必要はありません。適切な栄養補給と組み合わせた低〜中等度の運動は、筋量・筋力の維持向上に役立ちます。貧血、心不全、感染などの状況を確認し、バイタルと症状を見ながら強度・頻度を個別に調整してください。
Q. GLIM 評価や筋肉量測定ができない環境でも GNRI を使う意味はありますか?
A. はい、あります。GLIM や精密な筋肉量測定ができない場合でも、GNRI をルーチン化することで「誰が見てもリスクが分かる共通言語」を持てます。体重変化や握力、歩行距離など身近な指標と組み合わせることで、介入の優先順位づけや経過観察に十分役立ちます。
次の一手
参考文献
- Bouillanne O, Morineau G, Dupont C, et al. Geriatric Nutritional Risk Index: a new index for evaluating at-risk elderly medical patients. Am J Clin Nutr. 2005;82(4):777-783. doi: 10.1093/ajcn/82.4.777
- Cereda E, Pusani C, Limonta D, Vanotti A. The ability of the Geriatric Nutritional Risk Index to assess the nutritional status and predict the outcome of home-care resident elderly: a comparison with the Mini Nutritional Assessment. Br J Nutr. 2009;102(4):563-570. doi: 10.1017/S0007114509222677
- Jensen GL, Cederholm T, Correia MITD, et al. GLIM consensus approach to diagnosis of malnutrition: A 5-year update. JPEN J Parenter Enteral Nutr. 2025;49(4):414-427. doi: 10.1002/jpen.2756
- Kobayashi I, Ishimura E, Kato Y, et al. Geriatric Nutritional Risk Index, a simplified nutritional screening index, is a significant predictor of mortality in chronic dialysis patients. Nephrol Dial Transplant. 2010;25(10):3361-3365. doi: 10.1093/ndt/gfq211
- Yoshida M, Nakashima A, Doi S, et al. Lower Geriatric Nutritional Risk Index (GNRI) Is Associated with Higher Risk of Fractures in Patients Undergoing Hemodialysis. Nutrients. 2021;13(8):2847. doi: 10.3390/nu13082847
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下