EER × PAL の決め方(まず何 kcal / 日から始めるか)
EER(推定エネルギー必要量)は、食事摂取基準 2025 の表から最初の目標量を置くときに使いやすい一方、そのまま固定値として扱うと過不足が出やすい指標です。特に、病棟内の活動量や休日の過ごし方まで含めて見ないと、必要量を高めにも低めにも見積もってしまいます。
本記事では、EER × PAL で「まず何 kcal / 日から始めるか」を決める実務に絞って整理します。答えるのは「どの PAL を置くか」「いつ見直すか」「何を根拠に補正するか」です。一方で、IC や複数の推定式を使った全体設計は広げすぎず、まずは現場で回る起点をそろえることを優先します。
運用フロー(現場テンプレ)
流れは、前提整理 → PAL 仮置き → EER 試算 → 1〜2 週で検証 → 微調整です。大事なのは、数字を出す前に「この症例に EER をそのまま当ててよいか」を確認し、数字を出した後に「何をもって過不足と判断するか」を先に決めておくことです。
現場でブレやすいのは、PAL の置き方と見直し条件です。誰が入力し、誰が承認し、どのタイミングで再評価するかまでセットでそろえると、カンファレンスごとの揺れが減ります。
- 前提整理:年齢、性、身長、体重に加え、病期、発熱・炎症、安静度、浮腫、輸液、食事摂取率を確認し、EER を固定値ではなく参考レンジとして扱うべき症例かを見ます。
- PAL を仮置き:病棟 ADL、離床時間、歩数、聞き取りから少し控えめに置きます。本人申告だけで決めず、看護記録やリハ記録も合わせて判断します。
- EER を試算:食事摂取基準 2025 の該当表から、年齢区分・性・PAL に応じた EER を参照し、暫定の kcal / 日 を置きます。
- 1〜2 週で検証:体重推移、実摂取量、活動量、倦怠感、浮腫などを合わせて見て、過不足のサインがあれば 5〜10%単位で補正します。
- 並行評価:必要量の設定と、低栄養リスクの層別は分けて考えます。量は EER × PAL、リスクは別評価で二重化すると整理しやすくなります。
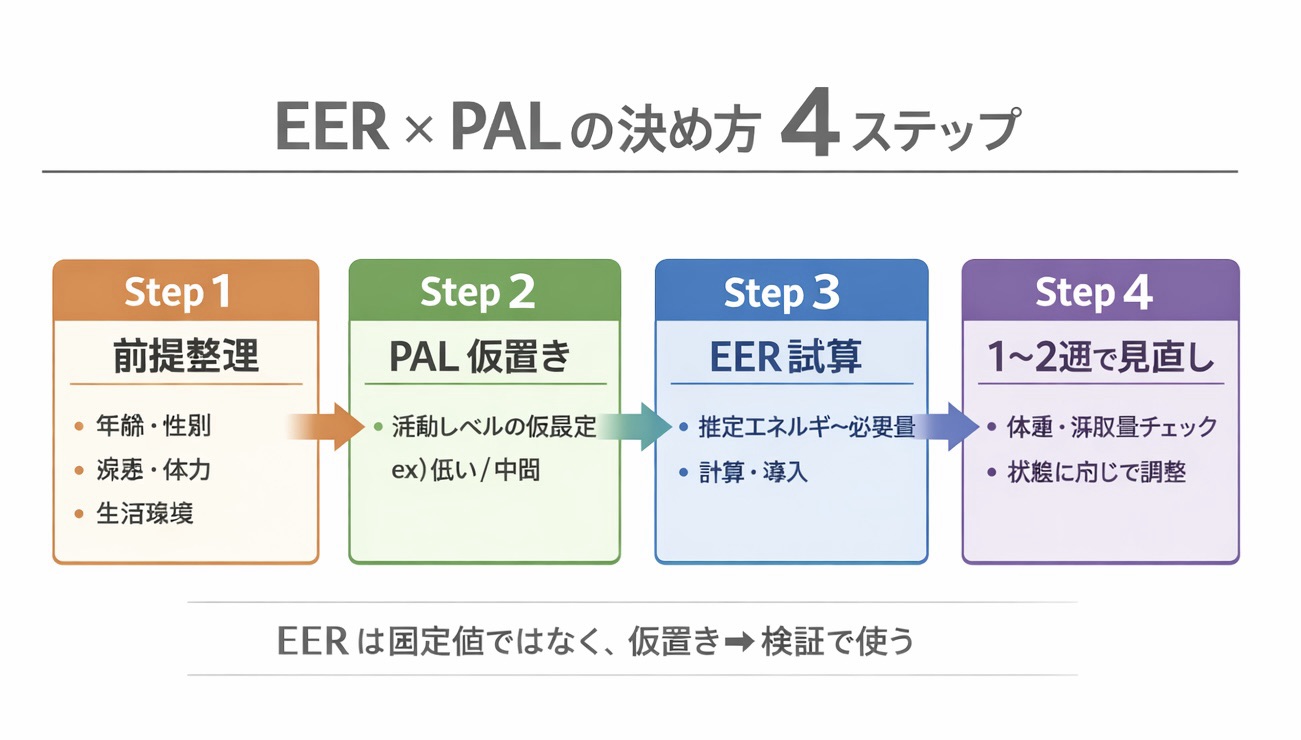
図解で流れを確認する
まずは、EER × PAL の流れを 1 枚でつかんでおくと、初回設定と見直しの役割分担が整理しやすくなります。本文を読む前後で図を見返せるようにしておくと、チーム内の共有にも使いやすくなります。
この図で重要なのは、EER は固定値ではなく「仮置き → 検証」で使うという点です。最初にきれいな数字を出すことより、1〜2 週で修正できる運用を作ることが実務では重要です。
記録シート PDF
現場でそのまま使えるように、EER × PAL のフロー記録シートを 1 枚でまとめました。初回の仮置きから、見直し時の共有事項まで書きやすい構成にしています。
まずは PDF を開いて使い勝手を確認し、必要なら自施設の記録様式に合わせて観察項目や申し送り欄を調整してください。
AF と PAL の違い(どっちを使う?)
PAL は、生活行動から最初の目安を置くときに使いやすく、患者さんや多職種にも説明しやすい指標です。一方、AF は推定式や TEE の整合を取りたい場面で向いています。
迷ったら、このページではPAL で初期設定、全体像の整理では AF / SF を含めて考える、という役割分担にするとカニバリしにくくなります。
※表は横にスクロールできます。
| 指標 | 向く場面 | 強み | 注意点 |
|---|---|---|---|
| PAL | 食事摂取基準の表から最初の目標量を置くとき | 行動像で説明しやすく、多職種で共有しやすい | 自己申告だけだと過大・過小評価が起こりやすい |
| AF | 推定式や TEE の係数をそろえて説明したいとき | どの式でどう計算したかを明示しやすい | 係数の置き方が施設でブレると再評価が不安定になりやすい |
身体活動レベル(PAL)の目安(行動像で決める)
食事摂取基準 2025 の PAL は、成人で「低い」「ふつう」「高い」の 3 区分です。病棟内で細かい補助ラベルを使っていても、EER 表を引くときは最終的に 3 区分へ戻して読む方がズレにくくなります。
PAL は数値そのものよりも行動像で決める方が実務向きです。歩数、離床時間、病棟内の移動パターン、休日の過ごし方まで見ておくと、退院後とのギャップも減らせます。
※表は横にスクロールできます。
| 区分 | 行動像 | 判断材料 | 実務メモ |
|---|---|---|---|
| 低い | 安静が多く、離床はリハ時中心。トイレもポータブル中心。 | ベッド上活動が主、歩数は少なめ、離床時間は短い。 | 回復期でも休日や体調不良日はここへ落ちやすいです。 |
| ふつう | 病棟内 ADL は自立〜一部介助。 3 食とも椅子座位で過ごせる。 | トイレ歩行、病棟内移動、日中の座位時間がある程度確保できる。 | 迷ったらここを基準にし、過大評価を避けるのが安全です。 |
| 高い | 院内移動量が多い、長距離歩行や階段練習が入る、退院後も活動量が高い。 | 日中の立位・歩行時間が長く、活動量が一貫して高い。 | リハ実施日のみ高い場合は、休日との差を別に考えます。 |
現場の詰まりどころ
EER × PAL は、計算そのものより運用で詰まりやすいテーマです。特に、誰が PAL を決めるか、どの体重を使うか、いつ見直すかが曖昧だと、同じ患者さんでも週ごとに数字が揺れます。
まずは よくある失敗 と 標準フロー を記録様式ごとそろえ、リハなし日の活動量も想定しておくと、休日や退院後とのズレを減らしやすくなります。
よくある失敗と回避策
※表は横にスクロールできます。
| 失敗 | 起こる理由 | 起こる問題 | 回避策 |
|---|---|---|---|
| リハ実施日の活動量だけで PAL を決める | 平日の日中活動が目立ちやすい | 休日・退院後より高く見積もりやすい | 「リハなし日」を別に想定して 1 段階控えめに仮置きします。 |
| 病棟独自の段階をそのまま EER 表に当てる | 現場の運用ラベルをそのまま使ってしまう | 食事摂取基準の区分と対応がずれやすい | 最終的には「低い・ふつう・高い」の 3 区分へ戻して表を読みます。 |
| EER をそのまま固定目標にする | 表の数字が明確で使いやすい | 体重変化や症状を見ないまま過不足が続く | 1〜2 週ごとに体重、摂取量、活動量、浮腫をまとめて再判定します。 |
| 誰が入力し、誰が承認するか決まっていない | 多職種で情報源が分かれている | カンファごとに PAL や目標量がぶれる | 「入力者」「確認者」「見直し日」をカルテ様式で固定します。 |
よくある質問
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
EER × PAL はそのまま目標量として使ってよいですか?
そのまま固定値にするより、最初の仮置きとして使う方が安全です。特に回復期でも、浮腫、炎症、輸液、休日の活動量低下があるとズレやすくなります。 1〜2 週ごとに、体重、実摂取量、活動量、倦怠感などを合わせて見直してください。
活動量計がない病棟で PAL はどう決めますか?
活動量計がなくても、離床時間、 3 食の座位、トイレ移動、病棟内歩行、階段練習の有無から十分に推定できます。看護記録の安静度と、リハ記録の歩行距離・訓練量を合わせて判断すると、本人申告だけよりブレにくくなります。
退院後や休日は PAL をどう置き換えればよいですか?
平日のリハ実施日を基準にすると、高めに見積もりやすくなります。退院調整では、「リハなしの 1 日」を想定して 1 段階控えめに仮置きし、体重、疲労感、食事摂取の変化を見ながら補正すると安全です。
浮腫で体重がぶれるとき、何を見て過不足を判断しますか?
浮腫が強いときは体重単独では判断しにくいため、実摂取量、活動量、倦怠感、下腿周径、浮腫の推移、必要に応じて検査値や炎症所見を合わせて見ます。体重以外の材料を並べて、 5〜10%単位で段階的に調整する運用が実務的です。
次の一手
本記事は、食事摂取基準 2025 の EER 表と PAL で「まずの目標量」を置くための実務記事です。次は、全体像とリスク層別を押さえると、説明と再評価がさらに安定します。
- 必要エネルギー量の基本:IC・ kcal / kg ・ AF / SF ・推定式を含めた全体像を整理
- GNRI の運用プロトコル:必要量の設定と、低栄養リスクの層別を分けて回す
参考文献
- 厚生労働省. 日本人の食事摂取基準( 2025 年版 )策定検討会報告書. 2024. Web / PDF
- Westerterp KR. Physical activity and physical activity induced energy expenditure in humans: measurement, determinants, and effects. Front Physiol. 2013;4:90. DOI: 10.3389/fphys.2013.00090 / PubMed
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



