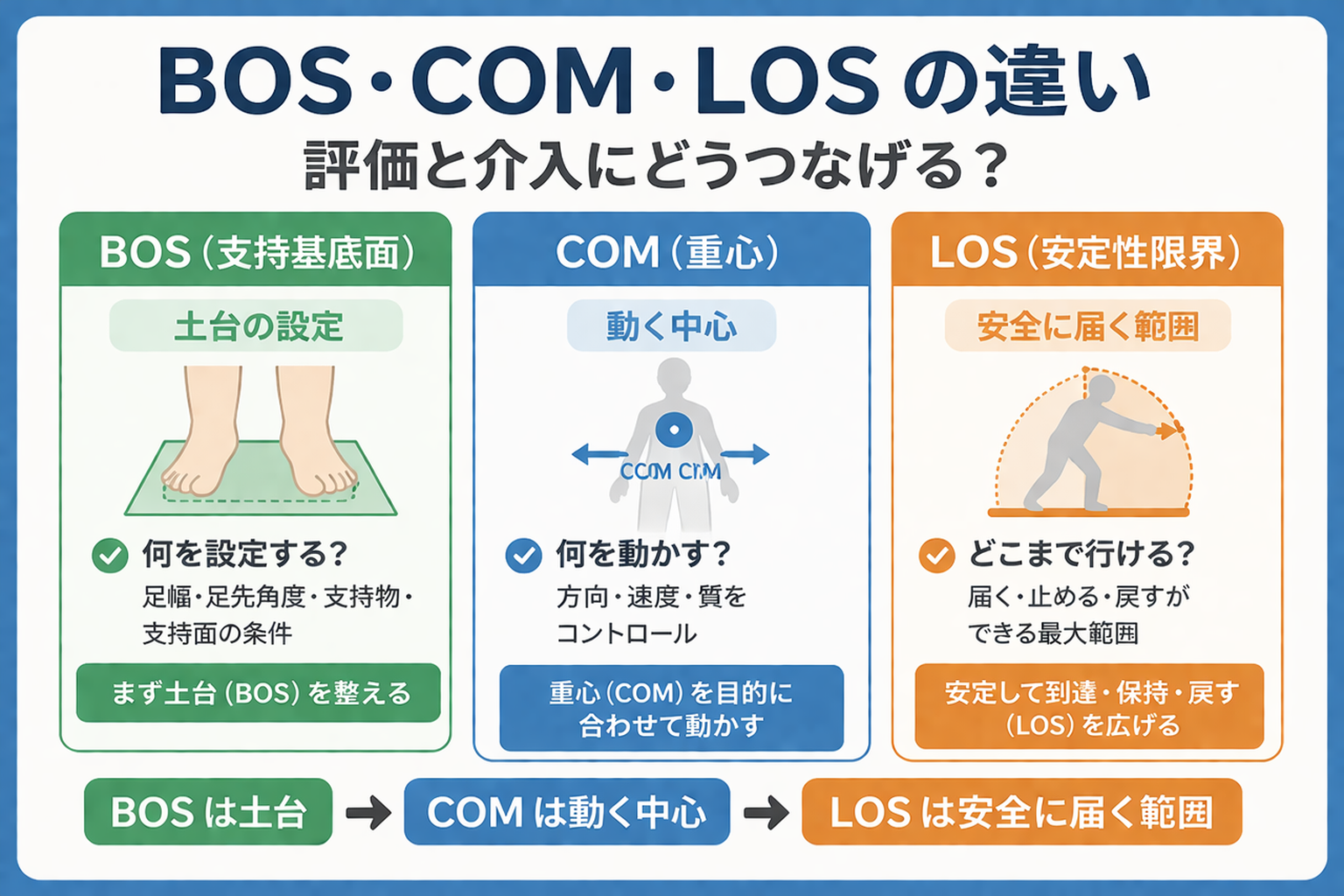
BOS・COM・LOS の違い(何が決まるか)
BOS(支持基底面)、COM(重心)、LOS(安定性限界)は、どれもバランス場面で頻出しますが、臨床で本当に大事なのは「用語の暗記」ではありません。何を設定し、何を動かし、どこまで届いて止められるかを分けて見られるかどうかで、評価と介入の精度が変わります。
このページで答えるのは、BOS・COM・LOS の違いを、観察・評価・訓練にどうつなげるかです。逆に、各尺度の詳細手順や採点、APA / 反応的姿勢制御の深掘りは別記事に譲ります。まずは「どこで崩れているか」を 3 つの言葉で言い分けられるようにしましょう。
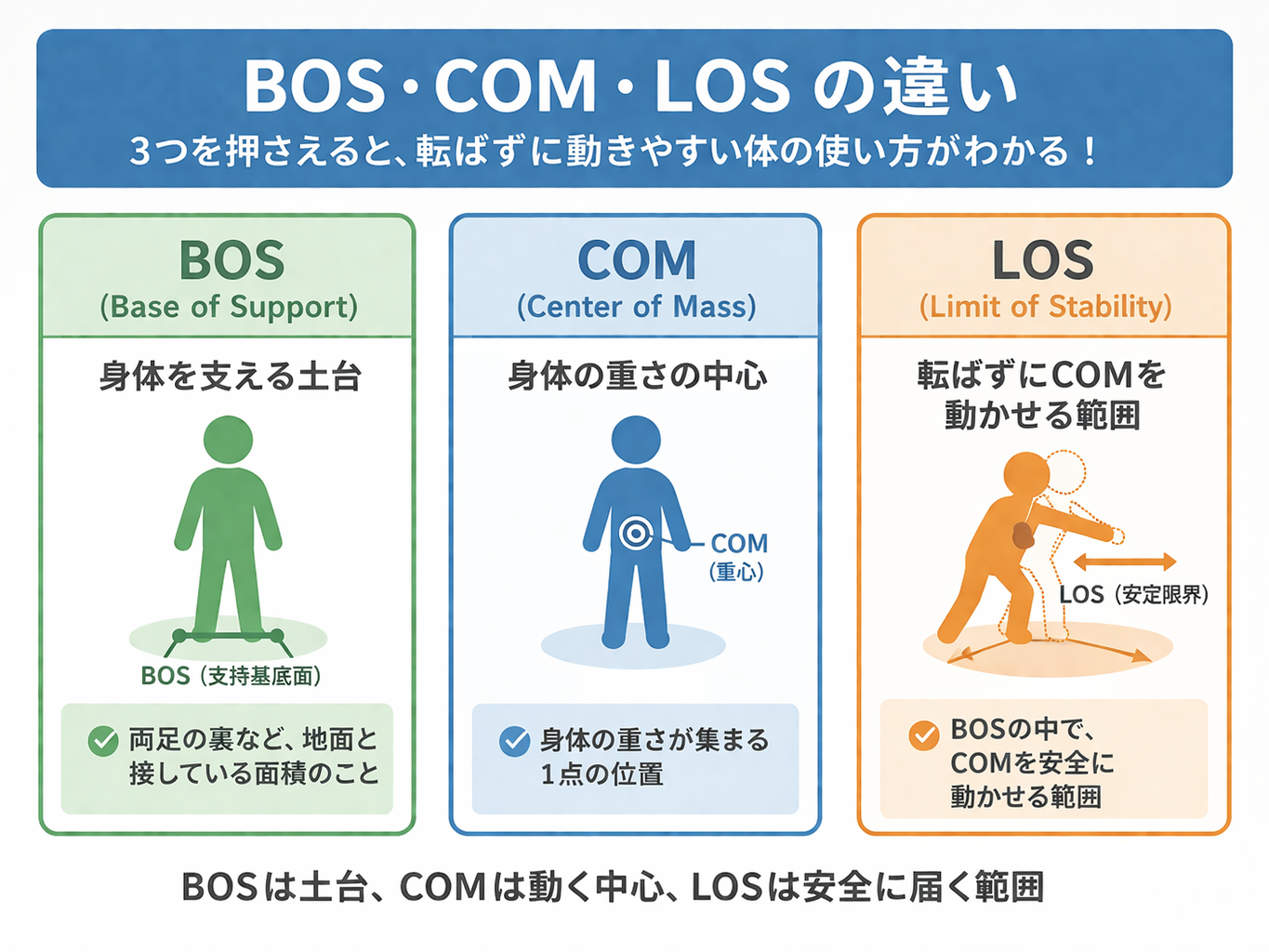
まず 3 つを 1 枚で整理
BOS・COM・LOS は、役割を分けると一気に使いやすくなります。BOS は「土台の設定」、COM は「重さの中心をどう動かすか」、LOS は「その土台の中でどこまで安全に行けるか」です。
※この表は横にスクロールできます。
| 用語 | ざっくり定義 | 臨床で見ること | 崩れたときの見え方 | 次の一手 |
|---|---|---|---|---|
| BOS | 身体を支える土台 | 足幅、足先角度、支持物、支持面の条件 | 狭すぎる / 支持条件が合わず、課題前から不安定 | まず条件設定を調整する |
| COM | 身体の重さの中心とその移動 | どの方向へ、どの速さで、どの質で動かせるか | 出だしが遅い、蛇行する、狙った方向へ乗れない | 方向・速度・到達の質を整える |
| LOS | 転ばずに COM を BOS 内で動かせる範囲 | どこまで届くか、止められるか、戻せるか | 途中で止まる、怖がる、届いても保持できない | 到達 → 保持 → 戻すを段階づける |
安定性限界( LOS )をどう測る?(機器あり / なし)
LOS は「どこまで行けるか」だけでなく、どれだけ速く、まっすぐ、最初の一発で到達できるかまで見てはじめて臨床で使いやすくなります。機器がある場合は LOS テストで数値化し、機器がない場合は 到達の深さ・停止の質・戻しやすさ を固定条件で観察します。
LOS 指標( RT / MVL / EPE / MXE / DCL )の “臨床語” 翻訳
LOS テストでよく使われる 5 指標は、読み替えると現場の “詰まり” が見えやすくなります。機器がなくても、観察の視点として転用できます。
※この表は横にスクロールできます。
| 指標 | ざっくり意味 | 臨床での読み替え | 介入の当たり |
|---|---|---|---|
| RT | 合図 → 動き出しまで | 切り替えが遅い、怖くて出だしが固い | 予告 → 合図 → 小さく開始、成功体験を反復する |
| MVL | 目標へ向かう平均速度 | ゆっくりしか動けない、加速が出ない | 距離を短くして速度課題、反復で “速さの許可” を作る |
| EPE | 最初の一発でどこまで届くか | 一回目が浅い=自信がない / 探索が多い | 到達目標を段階化し、最初の一発を “当てる” 練習をする |
| MXE | その試行での最大到達 | 最終的には行けるが、時間がかかる | 反復で範囲を拡げ、保持を短くして探索コストを減らす |
| DCL | 目標方向にどれだけまっすぐ行けたか | 蛇行する、余計な揺れが多い | 足幅や視覚条件で難度調整し、方向のズレを減らす |
機器がない場合の “代替プロトコル”(前後左右の到達 → 保持 → 戻す)
機器がない現場でも、LOS は “再現性ある型” に落とせます。ポイントは 到達 と 保持 と 戻し をセットで見ることです。
- 開始条件を固定(足幅・足先角度・視線・支持物なし / ありを決め、毎回同じにする)
- 前・後・右・左の順に、COM をゆっくり移動して「 2 秒止める → 元へ戻す」
- 記録は 3 点セット(到達の深さ / ふらつき方向 / 代償:股関節戦略・足趾把持・体幹回旋など)
- 難度調整は 1 つだけ変える(足幅、支持面、視覚、課題速度のいずれか 1 つ)
評価でどう使い分ける?(どの尺度と結ぶか)
BOS・COM・LOS を評価として回すには、何を見たいか を先に決めてから尺度を結びます。BOS 条件や感覚依存を見たいのか、前方リーチなどの動的到達を見たいのか、方向転換や歩行まで含めて見たいのかで、選ぶ評価は変わります。
※この表は横にスクロールできます。
| パラメータ | 易 → 難 | 主に見えること | 関連しやすい評価 | 安全管理 |
|---|---|---|---|---|
| BOS(足幅・支持様式) | 広 → 狭/タンデム/片脚 | 安定性限界の操作、方略切替 | mCTSIB、Mini-BESTest | 介助者配置、転倒方向の予測 |
| 支持面の硬さ | 硬 → 柔(フォーム等) | 体性感覚の信頼性低下への適応 | mCTSIB | 足関節内外反、膝折れの保護 |
| 視覚情報 | 開眼 → 視覚制限 → 閉眼 | 感覚の使い分け | mCTSIB | 閉眼は常時介助、周囲クリアランス確保 |
| 前後左右の到達 | 短距離 → 長距離/単方向 → 多方向 | LOS の深さと停止の質 | FRT、Mini-BESTest | 踏み直り余地、後方保護 |
| 外乱(大きさ / 方向) | 小 → 中 → 大/単方向 → 多方向 | 反応的バランス | Mini-BESTest、FSST | 後方介助、手すり / ハーネスの段階づけ |
| タスク特異性 | 静的 → 動的 → 歩行中 | ADL への汎化 | FGA、BBS、TUG | 床面、障害物、転回スペース確保 |
処方の組み立て( 5 分フロー )
おすすめの順序は、条件をそろえる → 狭い方向を決める → 原因を分ける → 1 パラメータだけ変える です。いきなり “難しい課題” を足すより、どこで詰まっているかを言葉で固定した方が、再評価まで回りやすくなります。
判断フロー( 4 ステップ )
- 安全確認
立位保持が可能か、支持物や介助位置が必要かを先に決めます。 - 狭い方向を決める
前方だけ浅いのか、後方が怖いのか、左右差が強いのかを見ます。 - 主因を分ける
出だしが遅いのか、届かないのか、止められないのかを整理します。 - 1 パラメータだけ変える
足幅、支持面、視覚、速度、課題方向のうち 1 つだけ変えて再試行します。
チェックリスト(観察 → 数値 → 次の一手)
- どの方向が狭いか(前方だけ / 後方だけ / 左右差)
- 狭い原因がどれか(疼痛・可動域・恐怖・感覚依存・筋出力)
- 到達の質(最初の一発が浅い / 蛇行する / 止められない)
- 次回は何を 1 つ変えるか(足幅 or 支持面 or 視覚 or 速度 or 課題方向)
現場の詰まりどころ(よくある失敗と修正)
先に 失敗早見 と 判断フロー を確認すると、どこを直すか決めやすくなります。前方到達を距離で数値化したい場合は、FRT のやり方 を補助評価として組み合わせると運用しやすいです。
※この表は横にスクロールできます。
| 詰まりどころ | NG(起こりがち) | OK(修正の方向性) | 記録の一言 |
|---|---|---|---|
| BOS を “広げるだけ” で終わる | 足幅を広げて安定した時点で満足し、到達範囲が伸びない | 「前後左右の到達 → 2 秒保持 → 戻す」をセット化して LOS を広げる | 「足幅は維持、前方到達の停止が改善」 |
| COM の移動不足と LOS 狭小を混同する | 届かない理由を全部 “筋力不足” にまとめてしまう | 出だし・最大到達・停止のどこで詰まるかに分けて見る | 「出だし遅いが最大到達は確保」 |
| 静的評価だけで動的を語る | 立位保持が良い=安心として、方向転換や到達課題を見落とす | Reach、転回、歩行中課題など “崩れる場面” を 1 つ追加する | 「静的は安定、転回で左へ崩れる」 |
| 感覚統合を後回しにする | 足幅と重心位置ばかり調整し、視覚依存や足底感覚低下を見落とす | 視覚・支持面を 1 つずつ操作し、条件差を見て処方へつなぐ | 「閉眼で後方へ、フォームで右へ」 |
| 安全管理が曖昧なまま難度を上げる | 介助位置・転倒方向・環境整理が曖昧で、課題が “怖さ” で止まる | 介助位置を固定し、難度は 1 つだけ上げる | 「後方介助で実施、外乱は前→左右へ」 |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
BOS を広げれば、常に安全ですか?
静的には安定しやすい一方で、動的課題では歩幅や方向転換の自由度を落とし、代償を増やすことがあります。目標タスクに合わせて「どこまで広げるか」を決め、到達と停止が作れたら段階的に狭める方が実用的です。
COM を患者さんにどう説明すればよいですか?
解剖学的な定義より、「おへそ付近の重りを前後左右にゆっくり動かすイメージ」で伝えると通じやすいです。鏡や床の目印を使い、「今は足のどこに乗っているか」を一緒に確認すると共有が速くなります。
LOS が狭い原因は、どう見分けますか?
まず方向を決めます。次に、疼痛・可動域・恐怖・感覚依存・筋出力のどれが主因かを、条件を 1 つだけ変えて反応で見ます。例として、足幅で改善するなら BOS 要因、支持面や視覚で大きく変わるなら感覚要因の比重が上がります。
FRT だけで LOS は分かりますか?
FRT は前方到達を数値で追うのに有用ですが、LOS 全体をそれだけで言い切るのは難しいです。後方や側方、停止の質、戻しやすさ、方向転換まで見たいときは、観察課題や他の評価を組み合わせると解釈しやすくなります。
次の一手(関連:全体像 → すぐ実装)
参考文献
- Shumway-Cook A, Woollacott MH. Motor Control: Translating Research into Clinical Practice. 4th ed. Lippincott Williams & Wilkins; 2011.(出版社)
- Horak FB. Postural orientation and equilibrium: what do we need to know about neural control of balance to prevent falls? Age Ageing. 2006;35(Suppl 2):ii7–ii11. doi:10.1093/ageing/afl077(PubMed)
- Clark S, Rose DJ, Fujimoto K. Generalizability of the limits of stability test in older adults. Arch Phys Med Rehabil. 1997;78(10):1078–1084. doi:10.1016/S0003-9993(97)90027-5(PubMed)
- Juras G, Słomka K, Fredyk A, Sobota G, Bacik B. Evaluation of the Limits of Stability (LOS) Balance Test. J Hum Kinet. 2008;19:39–52. doi:10.2478/v10078-008-0003-0(DOI)
- Lininger MR, Leahy TE. Test-retest reliability of the Limits of Stability test performed by young adults using NeuroCom® VSR Sport. Int J Sports Phys Ther. 2018;13(6):1000–1011. PMID:30276012(PubMed)
- Duncan PW, Weiner DK, Chandler J, Studenski S. Functional reach: a new clinical measure of balance. J Gerontol. 1990;45(6):M192–M197. doi:10.1093/geronj/45.6.M192(PubMed)
- Franchignoni F, Horak F, Godi M, Nardone A, Giordano A. Using psychometric techniques to improve the Balance Evaluation Systems Test: the mini-BESTest. J Rehabil Med. 2010;42(4):323–331. doi:10.2340/16501977-0537(PubMed)
- Wrisley DM, Marchetti GF, Kuharsky DK, Whitney SL. Reliability, internal consistency, and validity of data obtained with the Functional Gait Assessment. Phys Ther. 2004;84(10):906–918.(PubMed)
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下