FMA 評価とは?(何が決まる尺度か)
Fugl-Meyer Assessment( FMA )は、脳卒中後の感覚運動障害を運動(上肢 66 点・下肢 34 点)、感覚、バランス、関節可動域、関節痛の複数ドメインで定量化する評価です。各課題を 0(不能)/ 1(部分的)/ 2(完全)で採点し、どの領域で回復が止まっているかを見える化できます。
このページで答えるのは、いつ使うか/ UE と LE をどう絞るか/ 0 ・ 1 ・ 2 採点をどうそろえるか/ どう解釈して次の一手を決めるかです。答えないのは、公式項目文の全文掲載と、上肢評価全体の比較の深掘りです。評価の型は個人の努力だけで安定するとは限らないため、教育体制や見本が少ない環境で迷うときは、学び方と環境の整え方も先に整理しておくと進めやすくなります。
評価構成と配点の概要
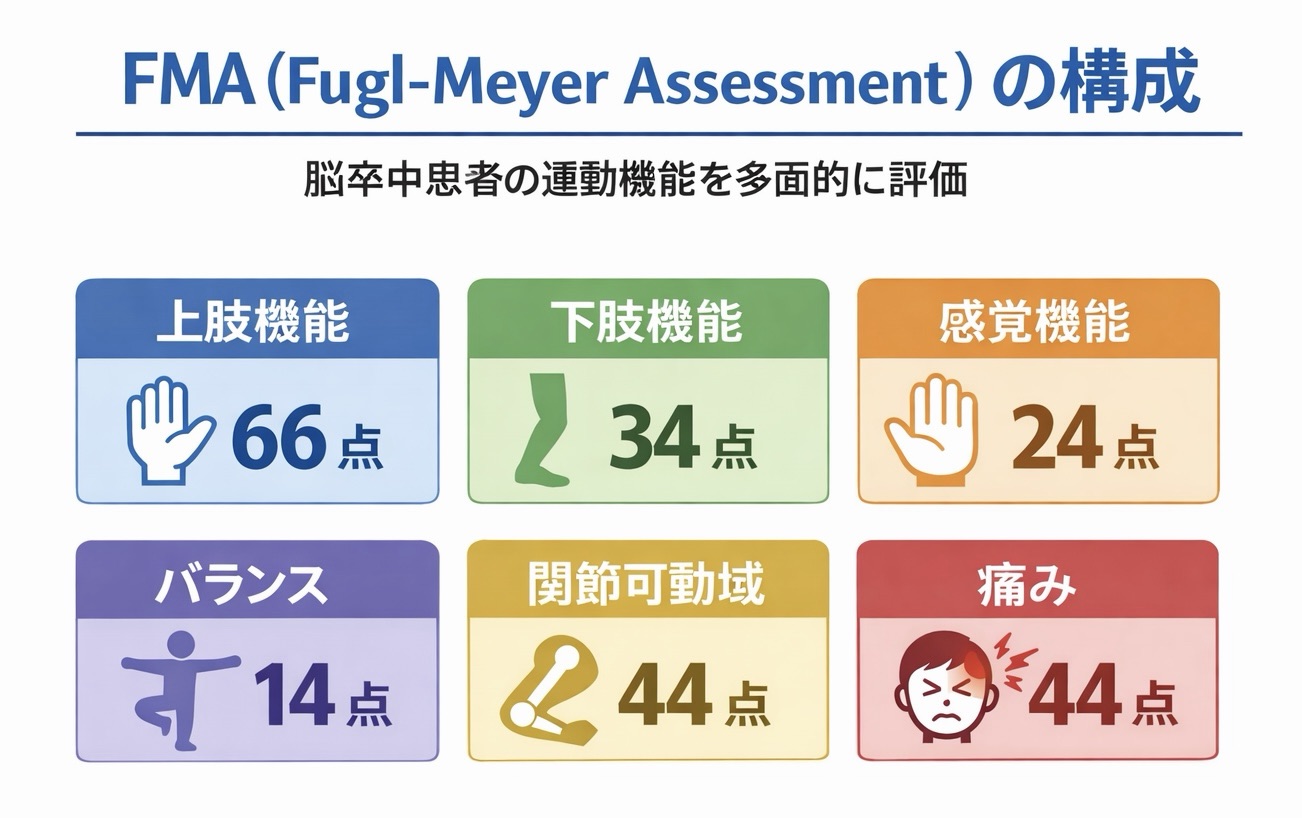
| ドメイン | 主な内容 | 最大点 | 使いどころ |
|---|---|---|---|
| 上肢運動( FMA-UE ) | 反射、共同運動、分離運動、手関節・手指、協調性 / 速度 | 66 | 片麻痺上肢の回復を段階的に追いたいとき |
| 下肢運動( FMA-LE ) | 反射、共同運動、分離運動、立位課題、協調性 / 速度 | 34 | 下肢の分離や歩行前提の運動制御をみたいとき |
| 感覚 | 触覚・位置覚 | 24 | 運動だけで説明しきれないときの補足 |
| バランス | 座位 / 立位保持と姿勢反応 | 14 | 姿勢制御の要素も一緒に見たいとき |
| 関節可動域 | 主要関節の可動域 | 44 | 可動域制限が点数に影響していないか確認するとき |
| 関節痛 | 他動運動時の疼痛反応 | 44 | 痛みで運動評価が止まりやすい症例の整理 |
| 合計 | フル版(全ドメイン) | 226 | 研究や詳細評価で全体像をそろえたいとき |
まず押さえたいのは、モーター合計が 100 点( UE 66 + LE 34 )であることです。現場では、いきなりフル版を全例に回すより、UE のみ、UE + LE など対象と時期で範囲を固定した方が運用が安定します。
公式の英語版プロトコル / マニュアルは University of Gothenburg で確認できます。採点の一貫性を高めるには、施設内で独自解釈を増やすより、公式手順に寄せて条件をそろえる方が安全です。
実施前チェックと採点ルール
| 観点 | 要点 | 運用メモ |
|---|---|---|
| スコープ | 初回から全ドメインを追わず、 UE のみ / UE + LE など目的で固定する | 「今回みた範囲」を毎回メモします |
| 環境 | 静かで安全なスペース、覚醒が良い時間帯で実施する | 時間帯と体調条件を固定すると再現性が上がります |
| 説明 | 指示は短く、必要なら非麻痺側で模倣デモを入れる | 複数課題を同時に提示しません |
| 試行回数 | 原則として各課題 最大 3 回、協調性 / 速度は規定どおりに行う | 疲労が強い日は区切って別日に回します |
| 介助 | 誘導するハンドリングは避け、安全確保の接触に留める | 接触の有無・位置は記録に残します |
| 採点 | 0=不能、1=部分的、2=完全を一貫して使う | 迷った理由を 1 行残すと次回の一致率が上がります |
| 安全管理 | 立位課題では転倒対策、 UE では肩痛・亜脱臼の確認を先に行う | 評価のために症状を悪化させないことを優先します |
準備物(最小構成)
- 安定した椅子・ベッド・テーブル
- ストップウォッチ、反射ハンマー
- 綿球や小物など感覚評価に使う物品
- 遮蔽用アイマスク、筆記具
- 本記事の FMA スコア記録シート( A4 ・ PDF )
FMA-UE(上肢)実施のコア手順
- 反射:上腕二頭筋、上腕三頭筋、手指屈筋群などを確認し、反射活動の有無をみます。
- 共同運動:屈筋 / 伸筋共同運動内での随意運動を確認し、パターン内でどこまで出せるかをみます。
- 分離運動:共同運動から外れた動きがどこまで可能かを確認します。
- 手関節・手指:背屈保持、把持、指の分離など、遠位の回復をみます。
- 協調性 / 速度:滑らかさ、規則性、左右差を確認します。
上肢は合計点だけでなく、「どの段階で止まっているか」が重要です。肩・肘までは進んでいるのに手指で止まる例と、共同運動の段階で止まる例では、次の介入が変わります。詳細な姿勢・開始位・減点基準は、公式資料で確認してください。Fugl-Meyer Assessment( University of Gothenburg )
FMA-LE(下肢)実施のコア手順
- 反射:膝蓋腱・アキレス腱などを確認します。
- 共同運動:股・膝・足の屈曲 / 伸展パターン内の随意運動をみます。
- 分離運動:共同運動から外れた膝屈曲や足関節背屈などを確認します。
- 立位課題:非麻痺側との比較を含め、立位での分離や保持をみます。
- 協調性 / 速度:下肢の運動リズムと正確性を確認します。
下肢では、歩ける / 歩けないだけで判断せず、分離がどこまで戻っているかを確認すると、歩行練習の前提条件を説明しやすくなります。
感覚・バランス・関節可動域 / 疼痛
- 感覚( 24 点 ):触覚と位置覚を左右比較で確認します。
- バランス( 14 点 ):座位 / 立位保持と姿勢反応を評価します。
- 関節可動域( 44 点 ):可動域制限が運動課題に影響していないかを整理します。
- 関節痛( 44 点 ):痛みで運動が止まる症例では、運動点だけでなく疼痛領域も分けてみます。
この 4 領域は「補助情報」ではなく、運動点の解釈を外さないための材料です。運動点だけ見て改善 / 停滞を判断すると、感覚低下や疼痛の影響を見落としやすくなります。
解釈:重症度の目安と経時変化の見方
| 重症度 | FMA-UE 目安 | 読み方 |
|---|---|---|
| 重度 | 0〜25 | 共同運動以前〜初期の回復が中心。近位の反応や開始条件を丁寧に記録します。 |
| 中等度 | 26〜50 | 共同運動から分離への移行期。どの課題で 1 点止まりかが次の介入に直結します。 |
| 軽度 | 51〜66 | 上位域では、能力評価や巧緻性評価を併用した方が見落としが減ります。 |
ただし、これらは診断的な絶対閾値ではなく参考レンジです。研究により cut-off はずれるため、実務では同一検者・同一条件・どの下位領域が変わったかをセットで読む方が安全です。
MCID も UE / LE、病期、対象で幅があります。施設で単一の数字だけを独り歩きさせるより、「この病棟ではどう変化を扱うか」を先に共有しておくと、カンファでの解釈がそろいやすくなります。
よくあるミス / 中止基準( OK / NG 早見表 )
| 場面 | OK(推奨) | NG(避ける) | 中止・再評価 |
|---|---|---|---|
| 指示・デモ | 短い口頭指示 / 必要最小限の模倣デモ | 長い説明、複数課題の同時提示 | 理解が難しい場合は別日に再設定 |
| 試行回数 | 規定内で実施し、疲労前に区切る | 無制限の反復、片側だけの練習化 | 疲労・集中低下が強ければ中止 |
| 安全管理 | 立位では見守り配置と動線確保を先に行う | 立位課題を無監視で始める | バイタル逸脱や失神前駆で即中止 |
| 肩の扱い | 痛み・亜脱臼の有無を確認し、必要なら支持する | 痛みを無視して UE を押し切る | 痛み増悪なら ROM / Pain 領域を優先して整理 |
| 採点の一貫性 | 開始位・終末位・代償の扱いをチームで固定する | 担当者ごとに 0 / 1 / 2 の基準が違う | 不一致が多いなら二重採点で再確認 |
FMA スコア記録シート( A4 ・ PDF )
本記事の配布は PDF 1 本です。項目文は掲載せず、配点構造と集計欄のみで記録できるスコアシートにしています。院内の記録用紙・申し送り用フォーマットとして使いやすい形です。
印刷は A4 / ヘッダ・フッタ非表示を推奨します。再評価では、体位・指示・見守り・装具・支持物をそろえて比較してください。
運用プロトコル(チーム導入の最短ルート)
- まず対象と目的を 1 つに絞ります(例: UE の回復を追う、 LE と歩行前提をみる)。
- 初回は UE のみ または UE + LE でパイロット実施し、二重採点で基準をそろえます。
- 評価タイミングを固定します(入棟時、 2 週ごと、退棟時など)。
- 結果は 合計点 + 止まった領域 + 次の 1 手 の 3 点セットで共有します。
- 必要に応じて ARAT や歩行指標などを足し、 impairment と activity をつなげます。
現場の詰まりどころ(よくある失敗と対処)
先にここだけ見れば、導入の失敗を減らしやすくなります。
- よくあるミスを先に確認する
- 導入手順だけ先に見る
- 全体の順番に迷うときは 脳卒中評価の順番 に戻る
| 詰まりどころ | 起きやすい状況 | 対処 | 記録のコツ |
|---|---|---|---|
| 時間がかかりすぎる | フル版を全員に実施して破綻する | まずは UE のみ、または UE + LE など、対象と時期で範囲を固定する | 「今回みた範囲」を条件メモに残します |
| 0 / 1 / 2 の判断がばらつく | 開始位・終末位・代償の扱いが人で違う | 開始位と減点理由をチームで統一し、必要なら動画で擦り合わせる | 迷った課題は「何が足りず 1 点か」を 1 行で残します |
| 肩痛・亜脱臼が強く進めにくい | UE が痛みで止まりやすい | 評価のために痛みを悪化させない。必要なら ROM / Pain 領域を優先して整理する | 「痛みで中止」「支持の有無」を必ず明記します |
| 点数は出るが次の一手が決まらない | 合計点だけ共有して終わる | 「止まった領域 → 原因仮説 → 次の 1 手」を 1 行で固定する | 例:「手指で停滞 → 分離不足 + 巧緻性低下 → 物品操作を段階化」 |
よくある質問( FAQ )
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
Q1. FMA の読み方は?
A. Fugl-Meyer Assessment は、一般的に「フーグルマイヤー評価」と呼ばれます。院内資料では「 Fugl-Meyer Assessment( FMA )」のように、正式名称 + 略称で併記すると伝わりやすいです。
Q2. FMA は UE だけでも使えますか?
A. 使えます。むしろ導入初期は、UE のみ、UE + LE のように範囲を固定した方が回ります。フル版を全例に回すより、目的を絞って測る方が運用は安定します。
Q3. 0 / 1 / 2 の判断のブレを減らすコツは?
A. 「開始位」「終末位」「代償の扱い」を先に決め、チーム内で同時評価か動画で 1 回は擦り合わせるのが効果的です。スコアだけでなく、迷った理由を 1 行残すと次回の一致率が上がります。
Q4. 重症度目安はどう読めばいいですか?
A. 重症度レンジは、患者を機械的に線引きするためではなく、今どの段階で止まっているかを共有するために使います。合計点だけでなく、どの課題が 1 点止まりかを見る方が臨床では役立ちます。
Q5. スコアシートに項目文がないのはなぜですか?
A. 本記事の配布物は、公式手順を参照しながら使う記録用として、配点構造と集計欄のみに整理しています。採点基準や詳細手順は、必ず公式マニュアルで確認してください。
次の一手(評価→介入へつなぐ)
- 脳卒中評価の順番を整理する:脳卒中の評価項目|病期別フローと記録シート
- FMA と BRS の使い分けを確認する:脳卒中 BRS と FMA の違い【比較・使い分け・併用】
参考文献
- Fugl-Meyer AR, Jääskö L, Leyman I, Olsson S, Steglind S. The post-stroke hemiplegic patient: I. A method for evaluation of physical performance. Scand J Rehabil Med. 1975;7(1):13-31. PubMed
- University of Gothenburg. Fugl-Meyer Assessment – Protocols & Manuals. Link
- Sullivan KJ, Tilson JK, Cen SY, Rose DK, Hershberg J, Correa A, Gallichio J, McLeod M, Moore C, Wu SS, Duncan PW. Fugl-Meyer assessment of sensorimotor function after stroke: standardized training procedure for clinical practice and clinical trials. Stroke. 2011;42(2):427-432. doi:10.1161/STROKEAHA.110.592766
- Gladstone DJ, Danells CJ, Black SE. The Fugl-Meyer assessment of motor recovery after stroke: a critical review of its measurement properties. Neurorehabil Neural Repair. 2002;16(3):232-240. doi:10.1177/154596802401105171
- Pandian S, Arya KN, Kumar D. Minimal clinically important difference of the lower-extremity Fugl-Meyer Assessment in chronic stroke. J Neurol Phys Ther. 2016;40(3):186-193. doi:10.1097/NPT.0000000000000134
- Woytowicz EJ, Rietschel JC, Goodman RN, Conroy SS, Sorkin JD, Whitall J, McCombe Waller S. Determining levels of upper-extremity movement impairment by cluster analysis of the Fugl-Meyer Assessment of the Upper Extremity. Arch Phys Med Rehabil. 2017;98(3):456-462. doi:10.1016/j.apmr.2016.06.023
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



