症例報告・学会抄録の書き方|5 ステップと A4 下書きシートで骨格を固定
症例報告や学会抄録で最初に崩れやすいのは、内容の深さよりも「何を、どの順番で置くか」です。PT ・ OT ・ ST が詰まりやすいのは、抄録に情報を入れすぎる、タイトルが長くなる、考察と結論が離れる、の 3 点です。本記事では、5 ステップ、5 文テンプレ、タイトルの決め方、CARE の当て方、提出前チェックに加えて、A4 の下書き記録シートまでを 1 ページで整理します。
対象は、初めて抄録や症例報告を書く人、院内発表から学会発表に進みたい人、後輩指導で「どこから直すか」を短く示したい人です。ここでは骨格と点検に絞り、例文の量産やタイトル案の展開は子記事に逃がします。
まずは関連ページで「見せ方」と「例文」を分けて確認すると、本文が抱え込みすぎません。
結論:最初は「 5 ステップ」で骨格だけ決めます
最短は、①この症例で何を言いたいか → ②誰の話か → ③前・中・後の経過 → ④なぜ変わったか → ⑤何が学びとして残るかの順で並べることです。最初から美しく書くのではなく、まずは順番を固定して「抜け」と「重なり」を減らします。
この 5 ステップで箱を作ってから、字数調整と表現調整に入ると、修正が一気に楽になります。抄録は 5 文、本文は CARE と投稿規定で点検、という役割分担にしておくと迷いにくいです。
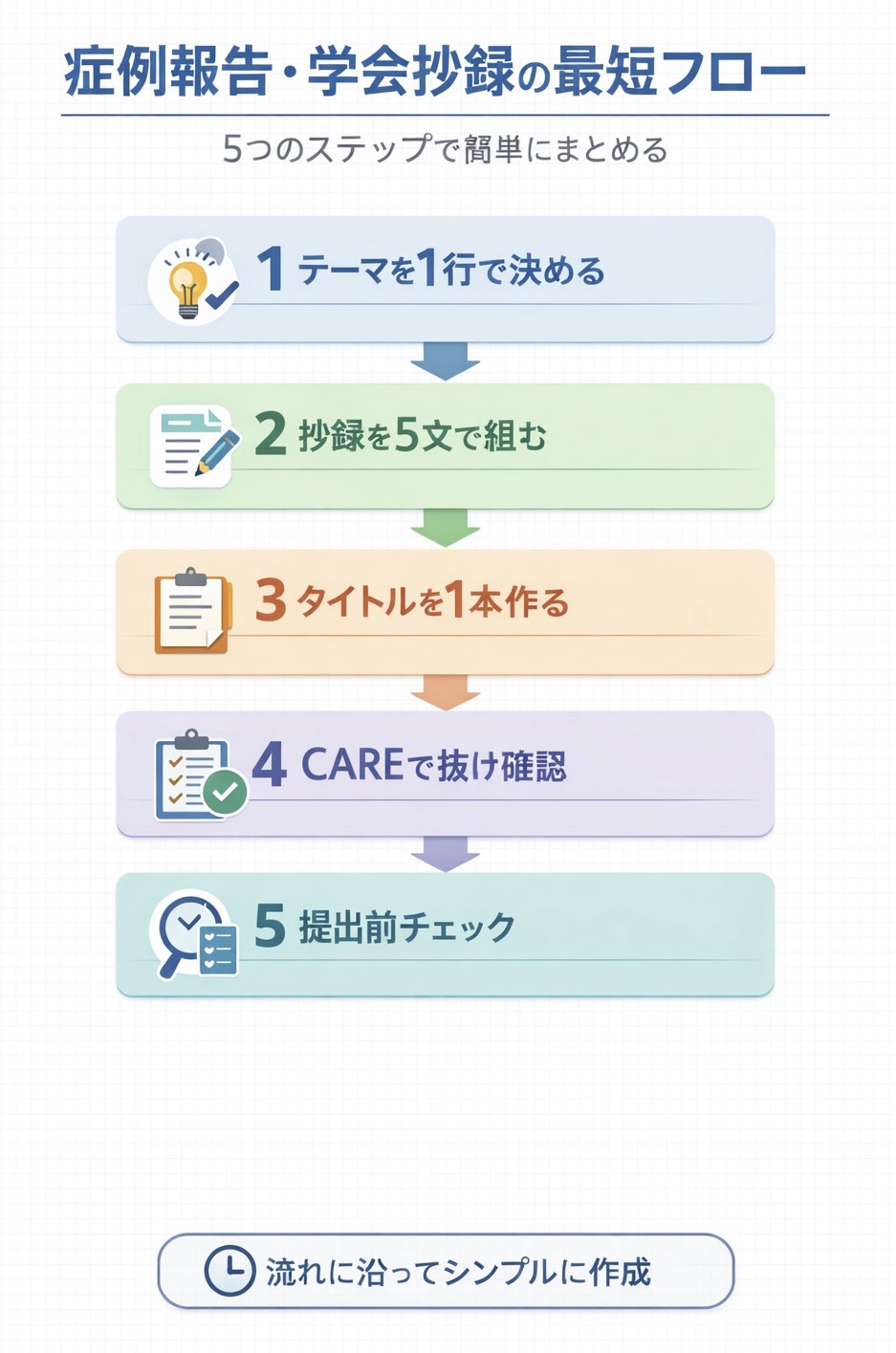
- テーマを 1 行で固定する(何の症例で、何を示すか)
- 抄録を 5 文で組む(背景・対象・評価 / 介入・結果・結論)
- タイトルを 1 本だけ作る(対象+主要問題+介入の核+変化)
- CARE と投稿規定で抜けを点検する(時系列・転帰・限界・倫理)
- 提出前の最終点検を 5 分で回す(用語・数値・時系列・匿名化・同意)
学会抄録( 200〜400 字 )は 5 文で組むと崩れにくいです
抄録で大事なのは、うまい言い回しよりも情報の順番です。まずは 5 文で骨格を固定し、必要なときだけ 1 文を足します。評価指標も介入も「 1〜2 個まで」に絞ると、読み手が主題を追いやすくなります。
実際の言い換えや当てはめを見たいときは、抄録( 200〜400 字 )の例文ページで確認してください。
| 文 | 役割 | 入れる要素(最小) | 1 行の型 |
|---|---|---|---|
| 1 | 背景・目的 | 症例の位置づけ / 課題 / 目的 | 「〜のため、〜を目的に報告する」 |
| 2 | 対象 | 年齢・疾患 / 主訴 / 重要な前提 | 「対象は〜。主要課題は〜であった」 |
| 3 | 評価・介入 | 指標 1〜2 / 介入の核 1〜2 | 「〜を指標に、〜を中心に介入した」 |
| 4 | 結果 | 前・後(可能なら中)/ 変化の方向 | 「〜は〜へ変化し、〜が改善(または不変)した」 |
| 5 | 考察・結論 | 要因 2 点まで / 学び / 限界 1 行 | 「変化は〜が寄与した可能性がある。限界は〜である」 |
A4 下書き記録シートで先に箱を作ります
文章にする前に、演題仮タイトル、固定しておく条件、抄録の 5 文、再推敲メモを 1 枚で埋めると、書き始めの迷いが減ります。これはコピペ用の例文ではなく、構成メモを書き込むための下書きシートです。
まずはこのシートで「何を伝えるか」「何を残すか」を先に整理し、そのあと本文や抄録に落とし込むと、情報を盛り込みすぎにくくなります。
下書き記録シートのプレビューを開く
タイトルは「誰に・何が・どう変わった」を 1 本で置きます
タイトルは、文章力より情報の並べ方で決まります。基本は「対象(誰)+主要問題(何)+介入の核(何をした)+変化(どうなった)」です。特に重要なのは、主要問題を 1 つに絞ることです。
長くなるときは、診断名や所見を足しすぎていることが多いです。まずは「この症例で一番伝えたいこと」を 1 行で言い切り、その言い切りをタイトルに近づけると、無駄な語が減ります。
CARE は「書き方」ではなく「抜け確認」に使います
CARE は、症例報告本文を最初から縛るための道具というより、書いたあとに抜けを拾うチェックとして使う方が回しやすいです。特に抜けやすいのは、時系列、介入の具体性、転帰、限界、そして倫理的配慮です。
最初に本文の骨格を作り、最後に CARE と投稿規定で照合する流れにすると、「全部入れようとして書けない」状態を避けやすくなります。
現場の詰まりどころ:ここで読みやすさが戻ります
ここは、迷いが起きる場所へ最短で戻るための整理ゾーンです。まずは失敗の型を知り、次に提出前チェックで直す順番を固定します。
よくある失敗:若手がハマりやすい 7 つ
読みにくい抄録や症例報告の多くは、「情報が少ない」のではなく、主題と根拠の接続が弱いことが原因です。下の 7 つを避けるだけで、読み手が追える文章に近づきます。
- 目的が「とりあえず報告」になっていて、 1 行で言えない
- 所見が多く、主問題が 1 つに絞れていない
- 評価指標が多すぎて、結果の焦点がぼやける
- 介入が羅列で、「核(効かせた要素)」が見えない
- 時系列が曖昧で、前・中・後の比較が追えない
- 考察が長く、結論と要因が離れている
- 匿名化・同意・施設規定の確認が遅く、提出直前に崩れる
回避の手順:提出前 5 分チェック
最後は、完成度を上げるより欠落と不一致を減らす方が効きます。提出前は、以下の観点だけを短く点検してください。
| 観点 | OK の状態 | NG のサイン | 1 行で直すなら |
|---|---|---|---|
| 結論 | 目的と結論が一致している | 目的が曖昧 / 結論が飛ぶ | 「〜のため、〜を目的」に戻して結論 1 行を置く |
| 時系列 | 前・中・後が追える | いつ何をしたか不明 | 日付または期間で「前・後」を置く |
| 指標 | 1〜2 指標で変化が伝わる | 指標が多い / 結果が散る | 主指標 1 つに絞り、条件を添える |
| 介入 | 核が 1〜2 個に見える | 羅列で何が効いたか不明 | 中心介入を 1 行で言い切る |
| 考察 | 要因は 2 点までに絞れている | 長文で飛躍する | 「〜が寄与した可能性」までで止める |
| 限界 | 限界 1 行と再現条件 1 行がある | 限界がない | 「限界は〜。再現には〜が必要」で締める |
| 倫理・匿名化 | 同意、匿名化、施設規定を確認済み | 個人特定情報が残る / 確認先が曖昧 | 年齢、日付、画像、同意表現を再点検する |
よくある質問(FAQ)
各項目名をタップ(クリック)すると回答が開きます。もう一度タップで閉じます。
抄録( 200〜400 字 )に収まりません。最短の削り方は?
削る前に、先に「 5 文テンプレ」に戻して圧縮します。背景は 1 文、指標は 1〜2 個、介入の核は 1〜2 個、結果は前・後を優先して残します。表現に迷うときは、抄録( 200〜400 字 )の例文ページで密度を確認すると整えやすいです。
抄録と症例報告本文は、どちらから書く方が早いですか?
最短は、まず抄録の 5 文で主題を決め、そのあと本文で時系列と根拠を補う流れです。先に本文を全部書こうとすると、主題がぶれたまま長文化しやすくなります。
評価はどこまで書くべきですか?
主問題に直結する所見だけで十分です。目安は「主問題に直結する 3〜5 所見」で、装具・介助・環境など条件も一緒に書きます。所見が多いほど、結論との接続が弱く見えやすくなります。
タイトルが長くなります。短くするコツは?
主要問題を 1 つに絞り、「対象+主要問題+介入の核+変化」に戻します。具体例が必要なら、症例報告タイトルの付け方で型を確認してください。
CARE と投稿規定、匿名化の確認はどう使い分けますか?
本文の骨格を作ったあとに、CARE で「時系列・介入・転帰・限界」の抜けを点検し、最後に投稿規定で字数、見出し、図表、匿名化、同意表記を確認します。CARE の当て方を先に見たい場合は、CARE ガイドラインの使い方を確認してください。
次の一手
- 全体像をそろえる:症例発表スライドの作り方( 5 分フローと 10 枚テンプレ )
- すぐ書き始める:学会抄録( 200〜400 字 )の例文と 5 文構成
参考文献
- Gagnier JJ, Kienle G, Altman DG, Moher D, Sox H, Riley D. The CARE guidelines: consensus-based clinical case reporting guideline development. J Clin Epidemiol. 2014;67(1):46-51. doi: 10.1016/j.jclinepi.2013.08.003 / PubMed: 24269100
- EQUATOR Network. CARE guidelines(ケースレポート報告ガイドライン). 公式ページ
著者情報

rehabilikun(理学療法士)
rehabilikun blog を 2022 年 4 月に開設。医療機関/介護福祉施設/訪問リハの現場経験に基づき、臨床に役立つ評価・プロトコルを発信。脳卒中・褥瘡などで講師登壇経験あり。
- 脳卒中 認定理学療法士
- 褥瘡・創傷ケア 認定理学療法士
- 登録理学療法士
- 3 学会合同呼吸療法認定士
- 福祉住環境コーディネーター 2 級
専門領域:脳卒中、褥瘡・創傷、呼吸リハ、栄養(リハ栄養)、シーティング、摂食・嚥下



